آبسه مقعد چیست و راه های درمان آن
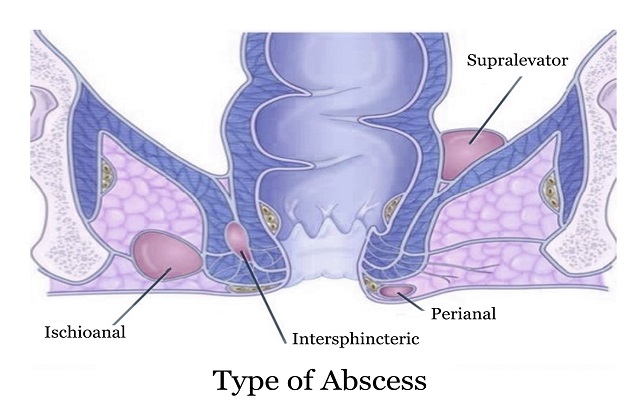
آبسه مقعد یا آبسه آنورکتال را می توان بروز آبسه در پیرامون مقعد یا درست در سوراخ مقعد (یا جداره راست روده) در نظر گرفت. به عبارت دیگر می توان گفت که با بسته شدن دهانه غده های نزدیک مقعد، غده عفونت خواهد کرد و دچار تورم و چرک شده و آبسه ایجاد می شود.
آبسه پری آنال، شایع ترین نوع آن است. بروز این نوع آبسه اغلب به صورت تورم همراه با درد جوش در نزدیکی مقعد است. آبسه های مقعدی قرار گرفته در بافت های عمیق تر، شیوع کمتری دارند و کمتر قابل دیدن هستند. این مقاله به همین موضوع پرداخته است و علاوه بر علائم و علل این آبسه، روش های درمان و پیشگیری از ابتلا به فیستول را مطرح کرده است. با این مقاله همراه شوید و آن را تا انتها مطالعه کنید تا راجع به این نوع آبسه بیشتر بدانید.
علل ایجاد آبسه مقعدی چیست؟
علل ایجاد آبسه مقعدی
دلیل بروز آبسه از نوع مقعدی در اکثر موارد، وجود باکتری های استافیلوکوک و اشرشیاکولی در مقعد است و گاهی اوقات نیز برخی از قارچ ها آن را به وجود می آورند. به طور کلی می توان گفت که علت ایجاد آبسه در مقعد را می توان به دو دسته کلی تقسیم کرد:
- عفونت های منتقل شونده از راه جنسی
- غده های مقعدی مسدود شده
برخی از افراد شرایط خاصی دارند و به این دلیل احتمال ابتلای آنها به این بیماری بیشتر است؛ از جمله این بیماری ها می توان موارد زیر را نام برد:
- کولیت
- دیابت
- بیماریروده التهابی از جمله بیماری کرون یا کولیت زخمی
- دیورتیکولیت
- رابطه جنسی مقعدی
- بیماری التهابی لگن (PID)
- استفاده از داروهایی مانند پردنیزون
- بارداری
- ایدز
- سل
- شقاق مقعدی
- آپاندیسیت
- بیماری های مقاربتی
علائم آبسه مقعدی شامل چه مواردی است؟

علائم آبسه مقعدی
علائم این بیماری با علائم سرماخوردگی مشترک است و به همین علت ممکن است تشخیص اشتباهی برای آن انجام شود. در نتیجه ضروری است که به علائم توجه شده و جهت تشخیص آن به پزشک مراجعه شود. مهم ترین علائم ایجاد آبسه در مقعد شامل موارد زیر است:
- درد در حین لمس راست روده یادرد ضربان دار
- بدن درد
- تب
- بی اشتهایی
- قرمزی و التهاب یاورم بافت های پیرامون مقعد
- یبوست یا درد ناشی از حرکات روده
- درد شدید در لبه مقعد
- خروج خون و چرک
تبدیل آبسه مقعدی به فیستول
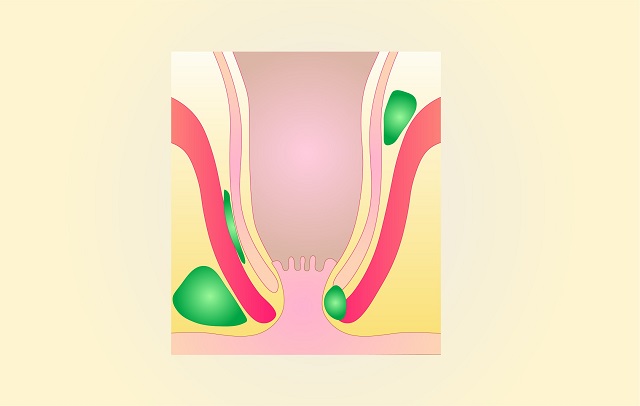
تبدیل آبسه مقعدی به فیستول
ممکن است این نوع از آبسه در برخی از موارد تبدیل به بیماری فیستول شود یا ابتلای فرد به این بیماری بدون هیچ نشانه قبلی (نشانه آبسه) رخ دهد. فیستول مقعدی را می توان اتصالی غیرطبیعی بین دو بافت یعنی پوست پیرامون مقعد و مقعد (آنوس یا رکتوم) در نظر گرفت. انواع فیستول شامل موارد زیر است:
- در صورت گذشتن فیستول از عضله اسفنکتر خارجی، فیستول از نوع HIGH است.
- در صورت کوتاه بودن مسیر فیستول و در بر نگرفتن اسفنکتر خارجی، فیستول از نوع LOW است.
بعد از تخلیه آبسه، محو شدن علائم بیماری به طور کامل نیازمند دو هفته زمان است، اما در صورت بسته نشدن دهانه ایجاد شده برای تخلیه (به صورت خود به خودی یا از طریق جراحی برای تخلیه) فیستول مقعدی به وجود می آید.
این مجرا سبب راه یافتن محتویات روده بزرگ به سطح پوست و عفونت و بروز مجدد آبسه مقعدی می شود. لیزر درمانی را می توان بهترین راهکار درمان فیستول مقعدی در نظر گرفت.
پیشگیری از ابتلا به فیستول با درمان آبسه مقعدی چگونه ممکن است؟

یکی از مهم ترین دلایل ایجاد بیماری های ناحیه مقعد از جمله شقاق و فیستول این است که فرد مبتلا به آبسه به موقع به درمان آن نپرداخته است. به همین علت توصیه می شود که در صورت مواجهه با هر کدام از علائم این آبسه مانند تورم، درد، قرمزی و غیره به پزشک و بهترین دکتر متخصص اورولوژ مراجعه شود تا از ابتلا به فیستول مقعدی پیشگیری شود و با درمان این آبسه از عفونت های شدید این بیماری جلوگیری به عمل آید.
دکتر با من با ارائه خدمات پزشکی مورد نیاز مراجعه کنندگان، نیازهای آنها را مانند مشاوره پزشکی و عرضه محصولات پزشکی برطرف می کند. به عبارت بهتر این مجموعه می تواند برقراری ارتباط بین متخصصان و مراجعه کنندگان را آسان تر کند. این مجموعه اطلاعاتی مانند مشخصات و نحوه دسترسی به هر پزشک را به متقاضیان ارائه می کند.
تشخیص و معاینه این نوع آبسه
اگر با علائم غیر قابل کنترل از این بیماری مواجه شده اید، اقدام برای درمان آن و مراجعه به دکتر متخصص اورولوژ مشهور در تهران الزامی است. پزشک به تشخیص این بیماری از طریق معاینه بالینی می پردازد. گاهی اوقات تشخیص این بیماری با کمک مواردی مانند آزمایش خون، ادرار، تست های تصویربرداری و غیره انجام می شود.
توجه به نکات زیر برای تشخیص آبسه مقعدی ضروری است:
- درد با ضربان در ناحیه رکتوم
- شواهد سیستمیک (مانند عفونت)
- شواهد خارجی آبسه (به عنوان مثال سفتی قابل لمس یا حساسیت، درد با لمس ناحیه مقعد و اطراف آن)
در مورد برخی از بیماران که به آبسه مبتلا هستند و بیماری های زیر را نیز دارند، امکان دارد انجام سونوگرافی یا معاینه تحت بی هوشی باشد:
- عفونت های مقاربتی
- بیماری دیورتیکول
- بیماری التهابی روده
- سرطان رکتوم
روش درمان آبسه مقعدی چگونه است؟
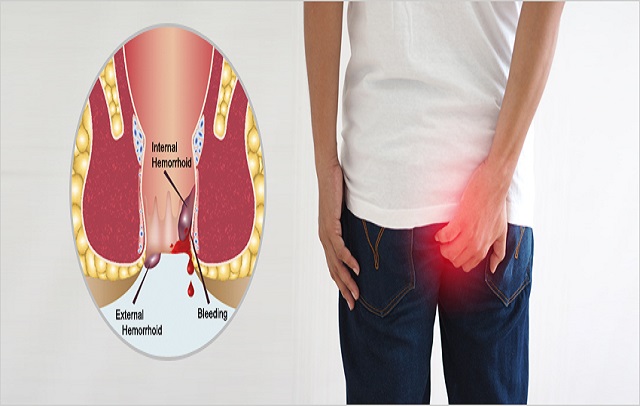
روش درمان آبسه مقعدی
در صورت عفونت و عدم تخلیه این نوع آبسه، مراجعه به پزشک متخصص اورولوژیست یا جراح در این زمینه برای تخلیه آن الزامی است. پزشک از بی حسی یا بی هوشی عمومی بهره می گیرد و به تخلیه عفونت ایجاد شده می پردازد تا شدت درد بیمار کاهش پیدا کند. توصیه این است که بعد از درمان، همزمان با مصرف چرک خشک کن های تزریقی و خوراکی (تحت نظر پزشک)، نشستن در لگن آب گرم دارای بتادین (روزی 3 تا 4 مرتبه به مدت 20 دقیقه) همواره مورد توجه قرار گیرد تا مانع از بروز عفونت مجدد زخم شود.
سایر داروهایی که بعد از تخلیه آبسه مورد نیاز هستند، شامل داروهای ضد قارچ و مسهل می شوند؛ زیرا یبوست موجب تشدید بیماری خواهد شد. لازم است که خروج مدفوع از بدن بیمار به طور کامل انجام شود تا از عود مجدد عفونت جلوگیری به عمل آید. همچنین بعد از تخلیه می توان از صفحه های گرم کننده و کمپرس آب گرم استفاده کرد یا مسکن مصرف کرد تا درد این آبسه کاهش پیدا کند.
چگونگی درمان آبسه مقعدی با لیزر بدون جراحی
هدف از درمان آبسه این است که هرگونه علائم این عارضه برطرف شوند و بیمار از درد رهایی پیدا کند. روش جراحی برای درمان این بیماری مورد استفاده قرار می گیرد و پاسخ دهی لیزر بیشتر است؛ به گونه ای که احتمال عود کردن آن در حدود صفر خواهد بود.
پزشک متخصص جراح عمومی را می توان بهترین گزینه برای درمان بیماری آبسه در نظر گرفت که آگاهی کامل به هر دو روش لیزر و عمل جراحی را دارد. اما طول دوره نقاهت از راه درمان با لیزر کوتاه است و انجام این روش به صورت بی حسی موضعی است.
در نتیجه بی هوشی بیمار صورت نمی گیرد. پس از درمان آبسه مقعد، رعایت موارد زیر الزامی است:
- عدم استفاده از توالت فرنگی تا زمان بهبودی کامل
- جلوگیری از بروز یبوست از طریق مصرف مواد غذایی دارای فیبر
- شستشوی خود با آب گرم پس از دفع مدفوع
- خودداری از تاخیر در دفع مدفوع
- قرار دادن پیاده روی در فعالیت های روزانه
- پرهیز از مصرف صابون های معطر
در این راستا برای کوتاه شدن مسیر رسیدن بیمار به پزشک اورولوژ یا گوارش برای این بیماری، دکتر با من توانسته است با جمع آوری مجموعه ای از بهترین پزشکان و متخصصان، نیازهای افراد را پاسخ دهد. به این ترتیب افراد از موقعیت مکانی، شماره تلفن تماس، مشخصات، نحوه دسترسی و دیگر موارد مرتبط با هر پزشک و متخصص اطلاع پیدا خواهند کرد و با در نظر گرفتن این موارد انتخاب مناسبی خواهند داشت.
درمان خانگی آبسه مقعدی شامل چه مواردی است؟
در برخی از موارد و در صورت کم بودن میزان عفونت، توصیه استفاده از درمان های خانگی است که می توانند تاثیر قابل توجهی بر درمان آبسه داشته باشند. علاوه بر این، استفاده از این درمان ها می توانند موجب کاهش میزان عفونت و التهاب ناشی از آبسه شوند. برخی از شیوه های درمان خانگی آبسه مقعدی شامل موارد زیر هستند.
زنجبیل
بعد از تهیه چند تکه زنجبیل، باید آن را تا نرم شدن و به شکل خمیری درآمدن جوشاند. پس از ذوب کردن مقداری چربی یا پی گاو باید آن را با زنجبیل مخلوط کرد. بعد از این که به حالت شیاف درآمد، می توان هر شب مقداری از آن را استفاده کرد.
آب کلم
آب کلم ماده ای به نام گلوماتین دارد که تاثیر قابل توجهی بر عملکرد طبیعی روده خواهد گذاشت. به این منظور بعد از تهیه مقداری آب کلم می توان آن را روزی یک تا دو بار استفاده کرد. آب کلم از طریق نرم کردن مدفوع می تواند سبب جلوگیری از ایجاد یبوست شده و همچنین موجب کاهش درد ناشی از این آبسه شود.
کمپرس آب گرم
کمپرس گرم باعث افزایش گردش خون در این ناحیه می شود و با رقیق کردن چرک و عفونتی که در ناحیه درگیر وجود دارد، درد ناشی از این بیماری را کاهش می دهد. آبسه های کوچک تر پاسخ مثبتی به کمپرس آب گرم می دهند و درمان آنها سریعا انجام می شود.
ویتامین C
نقش این ویتامین در درمان آبسه مقعدی بسیار مهم است و از پیشرفت و ایجاد فیستول مقعدی جلوگیری می کند. توصیه این است که روزانه 1000 میلی گرم از این ویتامین مصرف شود؛ زیرا بیشتر از این مقدار می تواند زمینه ساز اسهال و آسیب دیدگی بیشتر باشد.
گیاه بارهنگ
برای استفاده از این گیاه بعد از ریختن برگ آن در آب داغ و خورد کردن آن می توان آن را روی آبسه قرار داد. سپس پوشاندن محل ایجاد عفونت به وسیله فویل نیز باید انجام شود. استفاده از دمنوش گیاه افسنطین نیز در کنار این روش پیشنهاد می شود.
سبوس گندم
مقداری سبوس گندم باید در یک پاره توری ریخته شود، سپس خیس کردن آن در چهار لیتر آب باید به مدت 12 ساعت اجرا شود. سپس بدون خارج کردن کیسه سبوس، آب آن باید گرم شود. به مدت 5 تا 6 دقیقه باید در آن نشست و سپس به آرامی به خشک کردن ناحیه مقعد پرداخت. تکرار این روش به صورت روزانه توصیه می شود.
نارون
یکی از بهترین درمان ها برای کاهش التهابات آبسه مقعدی، این گیاه است. مصرف چای نارون قابلیت پوشش دادن لوله های گوارشی را با یک لایه محافظ مخاط دارد و می تواند سبب جلوگیری از آسیب دیدگی بیشتر شود. اما این شیوه جنبه کنترلی و حفاظتی دارد و تاثیری در درمان قطعی این بیماری نخواهد گذاشت.
سنفیتون
این گیاه، گلبرگ هایی به رنگ های سفید، آبی و بنفش دارد که تهیه آن باید به صورت پودر یا همراه با روغن جوانه گندم باشد و روی موضع قرار گیرد. این دارو می تواند علائم این آبسه (از جمله کاهش درد) را تسکین دهد و در درمان این بیماری تاثیر قابل توجهی داشته باشد.
مصرف فیبر
مصرف این ماده غذایی بر درمان این بیماری بسیار کمک کننده است؛ زیرا مانع از ایجاد یبوست می شود که این امر بر درمان این آبسه تاثیرگذار است. انواع حبوبات، میوه ها، سبزیجات تازه، نان گندم و جو دو سر از مواد غذایی دارای فیبر هستند.
عرق بومادران
از دیگر موارد اثرگذار بر درمان آبسه مقعد، عرق بومادران است. برای انجام این درمان، تهیه مخلوطی از نصف استکان عرق بومادران و نصف استکان آلوئه ورا الزامی است که باید مصرف آن قبل از هر وعده غذایی باشد.
اسفرزه
لازم است برای انجام این روش درمانی، دو قاشق غذاخوری اسفرزه در یک لیوان آب شیرین شده ریخته شده و بعد از لعاب دادن، میل شود. این مخلوط باید بعد از وعده های شام و نهار مصرف شود و پس از مصرف آن، نوشیدن یک لیوان آب ضروری است.
عوارض احتمالی این آبسه چه مواردی را در بر می گیرد؟
در صورت بی توجهی به این عارضه و عدم درمان به موقع آن، احتمال بروز عوارض خطرناکی وجود خواهد داشت. همچنین در صورت درگیر شدن افراد با بیماری های زیر، احتمال ابتلای افراد به این عارضه افزایش خواهد یافت:
- دیابت
- عفونت های مقاربتی
- شقاقیا زخم مقعدی
- بیماری های التهابی روده مانندکرون یا کولیت استراتیو
- ویروس ایدز
- افراد مبتلا به سرطان و تحت شیمی درمانی
- رابطه جنسی از پشت
- بارداری
کلام آخر
آبسه مقعد موضوع مورد بحث این مقاله بوده و افرادی که سایت دکتر متخصص گوارش را جستجو می کنند را مخاطب قرار داده است. به چنین افرادی توصیه می شود که به وب سایت دکتر با من مراجعه کرده و پزشک متناسب با نوع نیاز خود را همراه با اطلاعات موردنیازشان از آن پزشک مانند آدرس سایت، آدرس مطب و شماره تلفن مطب انتخاب کنند.