آستروسیتوما در کودکان چیست؟
آستروسیتوما نوعی از تومور مغزی است که از لحاظ آماری تقریبا نیمی از تومور های مغزی در کودکان را تشکیل می دهد. آستروسیتومای پیلوسیتیک حدود ۱۵ درصد از تومورهای مغز و سایر تومور های سیستم عصبی مرکزی (CNS) در کودکان بین ۰ تا ۱۹ سال را تشکیل میدهد. در این مقاله سعی میکنیم تا شما را تا حدودی با این بیماری و نحوه درمان و پیشگیری آن آشنا کنیم.
تاریخچه آستروسیتوما در کودکان
آستروسیتوما در کودکان در اواخر قرن نوزدهم کشف شد. در سال ۱۸۸۴، یک آسیب شناس آلمانی به نام Otto Deiters برای اولین بار نوعی تومور مغزی را توصیف کرد که به آن گلیوما میگویند. با این حال در سال ۱۹۲۶ اصطلاح آستروسیتوما توسط یک آسیب شناس سوئیسی به نام Wilhelm Muller ابداع شد.درک آستروسیتوم در کودکان تا قرن ۲۰ ادامه یافت و در دهه های ۳۰ و ۴۰ موجب طبقه بندی آن بر اساس شکل ظاهری شد. پیشرفت های فناوری تصویر برداری در نیمه دوم قرن بیستم مانند اسکن توموگرافی کامپیوتری (CT) و تصویر برداری رزونانس مغناطیسی (MRI) امکان تشخیص و شناسایی بهتر آستروسیتوما در کودکان را به ما داده است. در سالهای اخیر، مطالعات مولکولی و ژنتیکی درک ما از آستروسیتوما را بیشتر کرده و موجب توسعه درمان و رویکردهای درمانی شده است.آستروسیتوما در کودکان چیست؟

-
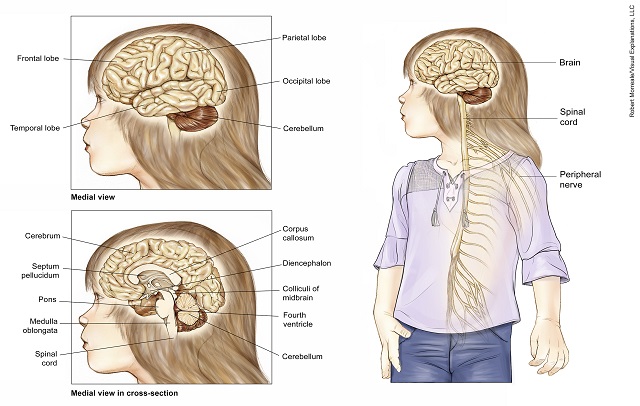
- مخچه در قسمت پشتی مغز قرار دارد که مسئول هماهنگی و تعادل بدن است.
-
- مخ قسمت بالایی مغز است که فعالیتهای حرکتی و صحبت کردن را کنترل میکند.
-
- دیانسفالون شامل تالاموس و هیپوتالاموس است که بینایی، تولید هورمون و حرکت دست و پا را کنترل میکند.
-
- ساقه مغز در قسمت پایینی و پشت گردن قرار دارد که حرکات چشم و صورت، حرکات بازو و پا و تنفس را کنترل میکند.
-
- طناب نخاعی که حس و عملکرد حرکتی بازو و پا را کنترل میکند.
نشانه ها و علامت آستروسیتوما در کودکان چیست؟
-
- سردرد صبحگاهی یا سردردی که بعد از استفراغ از بین میرود
-
- تشنج
-
- از دست دادن تعادل
-
- مشکل در راه رفتن
-
- مشکلات گفتاری
-
- ضعیف شدن مهارت نوشتاری و رسمالخط
-
- خواب آلودگی ابنرمال
-
- کاهش یا افزایش غیر معمول سطح انرژی در کودک
-
- مشکلات بینایی، شنوایی و یا گفتاری
انواع آستروسیتوما کداماند؟
چگونه از آستروسیتوما در کودکان پیشگیری کنیم؟
در حال حاضر هیچ راه شناخته شده ای برای جلوگیری از ابتلا به آستروسیتوما در کودکان وجود ندارد اما والدین با انجام اقداماتی میتوانند سلامت مغز کودک خود را ارتقا دهند که در زیر به چند مورد از آن اشاره میکنیم:-
- داشتن سبک زندگی سالم: دنبال کردن یک رژیم غذایی سالم به همراه ورزش منظم میتواند به ارتقای سلامت کلی کودک شما و به خصوص به پیشگیری از ابتلا به انواع سرطان ها کمک کند.
-
- محافظت در برابر آسیب به سر: آسیب های مغزی خطر ابتلا به تومور ها را افزایش میدهند. والدین کودکان میتوانند با انجام کار هایی از این اتفاق جلوگیری کنند. مثلا؛ با استفاده از کلاه ایمنی برای کودک هنگام دوچرخه سواری و سایر ورزش ها از آسیب به سر آن ها جلوگیری کنند.
-
- واکسیناسیون: برخی ویروس ها مانند سیتومگالوویروس انسانی (CMV) با ریسک خطر ابتلا به تومور های مغزی مرتبط است. واکسیناسیون میتواند ریسک خطر در برابر برخی از ویروس ها و عفونت های مغزی را کاهش دهد.
-
- معاینات منظم با دکتر اطفال: معاینات منظم توسط متخصص اطفال میتواند به شناسایی مشکل در مراحل اولیه بیماری به کودک شما کمک کند و در صورت نیاز به درمان، آن را سریعا در اختیار کودک قرار دهد.
آستروسیتوم در کودکان چگونه تشخیص داده میشوند؟
-
- سیتی اسکن: در این روش اشعه ایکس به محل درگیر با تومور تابانده میشود تا امکان مشاهده تومور به پزشک مغز و اعصاب داده شود.
-
- ام آر آی (MRI): از آهنربا های بزرگ، امواج رادیویی و کامپیوتر برای تهیه تصویر استفاده میشود. باید توجه داشت گاهی قبل از عکس برداری ممکن است به کودک شما رنگ کنتراست تزریق شود که این کار به وضوح بیشتر عکس کمک میکند.
-
- پونکسیون کمری (LP): در این آزمایش سوزنی مخصوص در قسمت پایین کمر در داخل کانال نخاعی فروع میرود. این کار برای بررسی سلولهای سرطانی مغز و نخاع انجام میپذیرد. نمونه بدست آمده که حاوی مایع مغزی نخاعی (CSF) است برای بررسی بیشتر به آزمایشگاه فرستاده میشود.
-
- اسکن PET: در این آزمایش یک قند رادیواکتیو را به جریان خون تزریق میکنند. به علت مصرف بالای قند سلول های سرطانی نسبت به سلول های طبیعی مشاهده سلول های سرطانی در این روش بسیار آسان تر است.
-
- بیوپسی: در این روش جراح مغز و اعصاب تومور را تحت بیهوشی برمیدارد و آن را جهت بررسی به آزمایشگاه میفرستند تا سرعت رشد و نوع تومور مشخص شود.
آستروسیتوما در کودکان چگونه درمان میشود؟

-
- جراحی معمولا اولین قدم در درمان تومور های مغزی است که هدف آن حفظ عملکرد طبیعی مغز در عین خارج کردن تومور از مغز است.
-
- در شیمی درمانی با استفاده از تزریق داروهایی قوی تلاش میشود تا سلول های سرطانی از بین روند و یا از رشد آنها جلوگیری شود.
-
- درمان هدفمند رویکردی درمانی است که در آن فقط سلول های سرطانی مورد حمله قرار میگیرند اما آسیبی به سلول های طبیعی زده نمیشود.
-
- در پرتو درمانی از تشعشعات بسیار قوی پرتو ایکس استفاده میشود تا سلول های سرطانی از بین روند و از رشد آنها جلوگیری شود.
-
- بعد از شیمی درمانی ممکن است کودک به پیوند سلول های بنیادی نیاز داشته باشد.