سرطان چیست ؟
سرطان یک بیماری ژنتیکی و مولکولی است که با تکثیر غیرقابل کنترل سلول ها مشخص می شود. در شرایط طبیعی، سلول های بدن تحت چرخه سلولی کنترل شده رشد، تقسیم و مرگ برنامه ریزی شده (آپاپتوز) دارند. در سرطان، جهش های ژنتیکی در ژن های تنظیم کننده رشد و تقسیم سلولی مانند آنکوژن ها (oncogenes) و ژن های سرکوبگر تومور (tumor suppressor genes) رخ می دهد که باعث می شود سلول ها:
- مستقل از سیگنال های رشد طبیعی تقسیم شوند،
- از مرگ برنامه ریزی شده (آپاپتوز) اجتناب کنند،
- قابلیت نفوذ و مهاجرت به بافت های اطراف و دورتر (متاستاز) پیدا کنند،
- و تغییرات متابولیکی و ساختاری برای ادامه بقا در محیط غیرطبیعی ایجاد کنند.
به بیان ساده، سرطان یک اختلال ژنتیکی و سلولی است که سیستم کنترل طبیعی رشد سلولی را دور می زند و باعث رشد غیرقابل مهار بافت یا تومور می شود. این جهش ها می توانند ارثی، اکتسابی یا ناشی از عوامل محیطی مانند تابش، مواد شیمیایی، ویروس ها و سبک زندگی ناسالم باشند.
ویژگی های کلیدی سرطان:
- رشد غیرقابل کنترل سلول ها
- تهاجم به بافت های مجاور
- قابلیت انتشار به اندام های دیگر (متاستاز)
- تغییرات ژنتیکی و اپی ژنتیکی
اهمیت تشخیص زودهنگام و پیشگیری:
- تشخیص سرطان در مراحل اولیه می تواند شانس موفقیت درمان را به شکل چشمگیری افزایش دهد.
- پیشگیری شامل حذف عوامل خطر، رعایت سبک زندگی سالم، غربالگری های منظم و واکسیناسیون علیه برخی ویروس ها (مانند HPV و هپاتیت B) است.
- آگاهی از علائم اولیه و شناخت تغییرات غیرطبیعی بدن نقش کلیدی در کاهش مرگ و میر ناشی از سرطان دارد.
سرطان یک تهدید جهانی برای سلامت است و سالانه میلیون ها نفر را درگیر می کند، اما با اطلاعات علمی دقیق، غربالگری و تغییر سبک زندگی، امکان کنترل و کاهش ریسک آن وجود دارد. این مقاله تلاش می کند تا تصویری کامل و جامع از سرطان، انواع، عوامل، تشخیص و درمان ارائه دهد و مسیر مطالعات بیشتر برای هر نوع سرطان را فراهم کند.
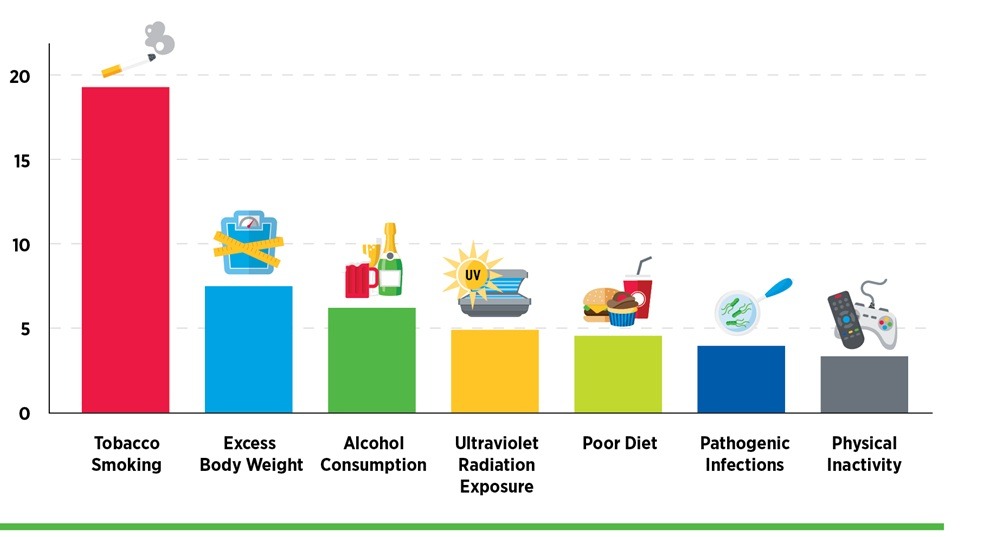
عوامل ایجاد سرطان
سرطان یک بیماری چندعاملی است و معمولاً ناشی از تعامل پیچیده بین ژنتیک، محیط و سبک زندگی است. سلول های سرطانی نتیجه جهش هایی در ژن های کلیدی هستند که چرخه طبیعی رشد، تقسیم و مرگ سلول ها را کنترل می کنند. این جهش ها می توانند ارثی باشند، یا تحت تأثیر عوامل محیطی و سبک زندگی ایجاد شوند.
ژنتیک و جهش های ژنی
سلول ها در بدن سالم تحت کنترل دقیق ژن های رشد و سرکوب تومور هستند. جهش در این ژن ها، مانند آنکوژن ها و ژن های سرکوبگر تومور (p53, BRCA1/2)، می تواند باعث شود سلول ها بدون محدودیت تقسیم شوند و از مرگ برنامه ریزی شده اجتناب کنند.
- برخی جهش ها ارثی هستند و خطر ابتلا به سرطان های خاص مثل پستان و تخمدان را افزایش می دهند.
- جهش های اکتسابی نیز در طول زندگی بر اثر عوامل محیطی رخ می دهند.
عوامل محیطی
محیط اطراف ما می تواند نقش مهمی در ابتلا به سرطان داشته باشد. قرار گرفتن در معرض:
- آلودگی هوا و آب، مواد شیمیایی صنعتی و سموم،
- تابش UV و اشعه های یونیزان،
می تواند باعث جهش های DNA شود و خطر سرطان هایی مثل ریه، پوست و کبد را افزایش دهد.
سبک زندگی
انتخاب های زندگی روزمره نیز تأثیر زیادی بر سلامت سلولی دارند:
- سیگار و دخانیات: عامل اصلی سرطان ریه، مثانه و حنجره.
- مصرف مزمن الکل: مرتبط با سرطان کبد، دهان و مری.
- تغذیه ناسالم و کم تحرکی: رژیم پرچرب و کم میوه خطر سرطان کولورکتال و پانکراس را افزایش می دهد.
- چاقی و اضافه وزن: می تواند ریسک سرطان پستان و رحم را بالا ببرد.
ویروس ها و باکتری ها
برخی میکروارگانیسم ها می توانند مستقیماً باعث تغییرات سلولی و جهش شوند:
- HPV: عامل اصلی سرطان گردن رحم و برخی سرطان های دهان و گلو.
- هپاتیت B و C: افزایش خطر سرطان کبد.
- H. pylori: مرتبط با سرطان معده.
اختلالات هورمونی
تغییرات هورمونی طولانی مدت نیز می توانند روند رشد سلولی را تحت تأثیر قرار دهند:
- افزایش مزمن استروژن بدون تعادل پروژسترون خطر سرطان پستان و رحم را بالا می برد.
- اختلالات تیروئید و هورمون های دیگر ممکن است متابولیسم سلولی و کنترل چرخه سلولی را مختل کنند.
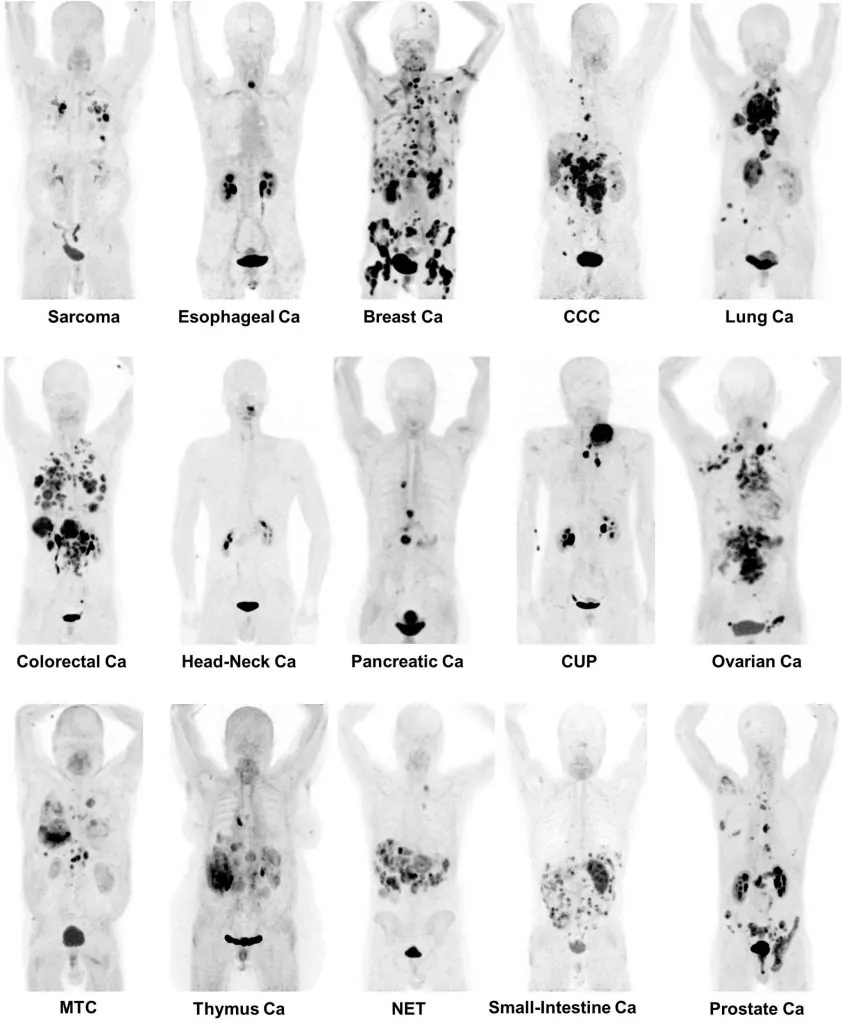
انواع سرطان ها
سرطان ها بیماری های ژنتیکی و سلولی هستند که بر اساس بافت یا ارگانی که از آن منشأ می گیرند، دسته بندی می شوند. هر نوع سرطان ویژگی های فیزیولوژیک، علائم، روند پیشرفت و پاسخ درمانی خاص خود را دارد.
به طور کلی، سرطان ها را می توان به چند دسته اصلی تقسیم کرد:
- سرطان های ارگان های اصلی: شامل تومورهایی که از بافت های حیاتی بدن مانند ریه، پستان، کبد، معده، روده و پروستات شروع می شوند. این نوع سرطان ها بیشترین شیوع را دارند و تحقیقات بالینی گسترده ای روی آنها انجام شده است.
- سرطان های خون و سیستم لنفاوی: شامل لوسمی ها، لنفوم ها و میلوما هستند که بر خون، مغز استخوان و سلول های ایمنی تأثیر می گذارند. این نوع سرطان ها بیشتر بر عملکرد سیستم ایمنی و تولید سلول های خونی تأثیر دارند.
- سرطان های پوست و بافت های نرم: مانند ملانوما، کارسینوم ها و سارکوم ها که از پوست، بافت های همبند و عضلات منشأ می گیرند. این سرطان ها می توانند تهاجمی باشند یا به آرامی رشد کنند، بسته به نوع سلول و ژنتیک آن.
- سرطان های نادر و تخصصی: شامل تومورهای مغز و نخاع، سارکوم های استخوانی، سرطان بیضه، سرطان کیسه صفرا و برخی انواع مخاطی یا اندام های خاص. هر یک از این سرطان ها ویژگی های منحصر به فردی دارد و درمان آن نیازمند رویکرد تخصصی است.
جدول جامع انواع سرطان ها
|
دسته بندی |
نوع سرطان / وضعیت |
توضیح کوتاه / منشأ |
|
سرطان های ارگان ها |
سرطان پستان (داکتال، لوبولار) |
بافت پستان، شایع ترین در زنان |
|
سرطان روده بزرگ و کوچک (آدنوکارسینوم) |
روده بزرگ/کوچک، شایع در کشورهای صنعتی | |
| سرطان معده (آدنوکارسینوم) |
بافت معده، مرتبط با H. pylori و ژنتیک |
|
|
سرطان مری (اسکواموس سل، ناشی از سیگار) |
بافت مری، تحت تأثیر سیگار و رژیم غذایی | |
| سرطان کبد (هپاتوسلولار، ناشی از هپاتیت و الکل) |
بافت کبد |
|
|
سرطان پانکراس (آدنوکارسینوم، متاستاتیک) |
تهاجمی و مرگبار | |
| سرطان ریه (سلول کوچک، غیر کوچک، آدنوکارسینوم) |
مرتبط با سیگار و آلودگی هوا |
|
|
سرطان پروستات |
مردان، رشد آهسته تا تهاجمی | |
|
سرطان مثانه (سلول انتقالی) |
مرتبط با سیگار و مواد شیمیایی |
|
| سرطان کلیه (سلول کلیوی) |
بالغین |
|
| سرطان تیروئید (پاپیلاری، فولیکولار، مدولاری، آناپلاستیک) | غده تیروئید | |
| سرطان تخمدان (آدنوکارسینوم، سروز، موسینوس، اندومتریویید، سلول ژرم) | زنان، در مراحل پیشرفته | |
| سرطان رحم (اندومتریال، سارکوم) |
بافت اندومتر |
|
|
سرطان دهانه رحم |
مرتبط با HPV | |
| سرطان لب، حنجره، گلو، زبان |
سر و گردن |
|
|
سرطان بینی و سینوس |
سر و گردن | |
| سرطان مغز (گلیوما، مننژیوم، آستروسیتوما، اپاندیموما) | CNS | |
| سرطان نخاع و چشم (ملانوم چشم، عنبیه، شبکیه) |
CNS و چشم |
|
|
سرطان های پوست و ملانوما |
ملانوما، کارسینوم سلول پایه ای، کارسینوم سلول سنگفرشی |
پوست، ناشی از UV و آلودگی |
|
سارکوم ها و بافت نرم |
سارکوم استخوان (استئوسارکوم، کندروسارکوم، یوینگ)، سارکوم بافت نرم |
استخوان و عضلات |
|
سرطان های خون و سیستم ایمنی |
لوسمی (لنفوبلاستیک حاد، میلویید حاد، مزمن)، لنفوم (هوچکین، غیرهوچکین)، میلوما |
خون و مغز استخوان |
|
سرطان های غدد و اندام تخصصی |
سرطان غده بزاقی، آدرنال، پاراتیروئید، هیپوفیز، هیپوتالاموس |
غدد درون ریز و اندام های تخصصی |
|
سرطان نادر و متاستاتیک |
انواع نادر ارگان ها، تومورهای مقاوم، مرحله آخر، متاستازهای ریه، کبد، مغز، استخوان، غدد لنفاوی، پوست و دیگر ارگان ها |
مرحله پیشرفته، مقاوم یا کشنده |
|
سرطان مرتبط با عوامل محیطی، سبک زندگی و ژنتیک |
مرتبط با سیگار، الکل، رژیم غذایی، چاقی، هورمون ها، اشعه، مواد شیمیایی، ویروس ها و باکتری ها، جهش های ژنی BRCA1/2, TP53, PTEN و دیگر ژن ها |
پیشگیری و تشخیص زودهنگام مهم |
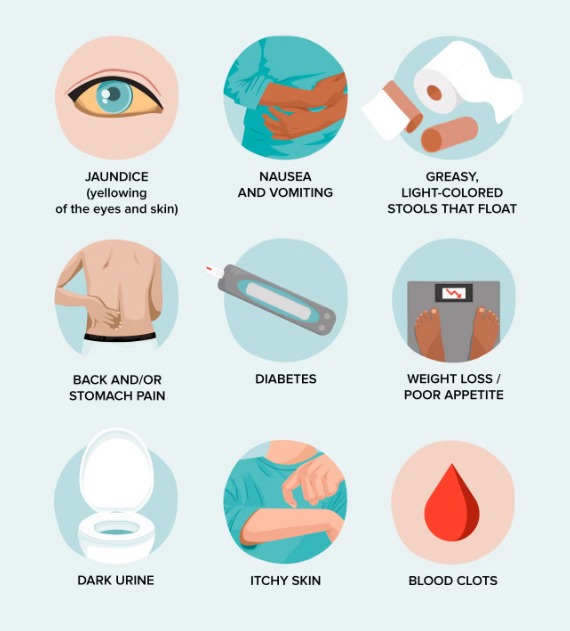
علائم و نشانه های سرطان
سرطان مجموعه ای از بیماری هاست که در آن سلول ها با سرعت غیرطبیعی رشد و تقسیم می کنند و توانایی تهاجم به بافت های سالم و متاستاز به ارگان های دیگر را دارند. این رشد غیرقابل کنترل باعث بروز علائم و نشانه های مختلف می شود که می توانند سیستمیک، محلی یا ناشی از متاستازها باشند. شناسایی زودهنگام این علائم می تواند جان بسیاری از بیماران را نجات دهد و درمان را مؤثرتر کند.
۱. علائم عمومی و سیستمیک
این علائم معمولاً در مراحل اولیه و پیشرفته سرطان دیده می شوند و اغلب غیر اختصاصی هستند:
- خستگی مزمن و ضعف عمومی: احساس خستگی مداوم که با استراحت برطرف نمی شود، ناشی از التهاب مزمن، کم خونی یا متابولیسم سلول های سرطانی است.
- کاهش وزن غیرقابل توضیح: کاهش ناگهانی بیش از ۵ درصد وزن بدن در شش ماه بدون تغییر رژیم یا ورزش، یکی از مهم ترین هشدارهاست.
- بی اشتهایی و تهوع مزمن: ممکن است ناشی از فشار تومور روی معده یا اثرات سیستمیک سرطان باشد.
- تب های مکرر یا طولانی: التهاب ناشی از رشد تومور یا پاسخ ایمنی بدن می تواند تب ایجاد کند.
- تعریق شبانه: بخصوص در لنفوم ها و برخی لوسمی ها رایج است.
۲. علائم خونریزی و اختلالات خون
سرطان می تواند باعث خونریزی داخلی یا تغییرات در خون شود:
- خون در مدفوع یا ادرار، خونریزی غیرمعمول واژینال، بینی یا لثه ها.
- کبودی های بدون علت مشخص و طولانی.
- کم خونی ناشی از خونریزی داخلی یا اختلالات مغز استخوان، به ویژه در لوسمی ها و میلوما.
۳. علائم درد و تورم محلی
تومورها اغلب بافت های اطراف را تحت فشار قرار می دهند و باعث درد و تورم می شوند:
- درد پایدار در استخوان، شکم، مفاصل یا سر.
- تورم غدد لنفاوی یا توده های قابل لمس زیر پوست.
- اختلال عملکرد اندام های درگیر بسته به محل سرطان (مثلاً انسداد روده یا مجاری صفراوی).
۴. علائم پوستی و سطحی
تغییرات پوستی می تواند اولین نشانه برخی سرطان ها باشد:
- زخم ها یا توده های پوستی که بهبود نمی یابند.
- تغییر رنگ یا بافت پوست، لکه ها یا خال های جدید.
- رشد سریع یا غیرعادی مو و ناخن در برخی سرطان ها مانند میلوما.
۵. علائم عصبی و مغزی
سرطان مغز یا متاستازهای مغزی می توانند علائم عصبی ایجاد کنند:
- سردردهای مداوم، تشنج یا سرگیجه.
- تغییرات حافظه، تمرکز یا شخصیت.
- ضعف یا بی حسی در اندام ها و مشکلات تعادلی.
۶. علائم دستگاه گوارش و تنفسی
تومورهای داخلی می توانند عملکرد ارگان ها را مختل کنند:
- سوءهاضمه، درد یا نفخ مزمن، تهوع و استفراغ.
- سرفه پایدار، تنگی نفس، خس خس یا درد قفسه سینه.
۷. علائم دستگاه ادراری و تناسلی
برخی سرطان ها روی سیستم ادراری یا تولیدمثل اثر می گذارند:
- تغییر در رنگ، حجم یا دفعات ادرار.
- خونریزی یا درد هنگام ادرار.
- تغییرات قاعدگی، ناباروری یا درد لگنی.
علائم سرطان بسیار متنوع هستند و ممکن است در ابتدا خفیف یا غیر اختصاصی باشند. تشخیص زودهنگام و مراجعه به متخصص، به ویژه زمانی که چندین علامت همزمان دیده می شوند، اهمیت زیادی دارد. برای جزئیات بیشتر درباره علائم هر نوع سرطان، می توانید از لینک های داخلی به مقالات اختصاصی هر سرطان استفاده کنید، تا علائم ویژه مانند علائم سرطان پستان، روده، ریه یا خون به صورت جامع معرفی شوند.
تشخیص سرطان
تشخیص سرطان یکی از مهم ترین مراحل مدیریت بیماری است، زیرا تعیین نوع سرطان، مرحله و وسعت آن نقش مستقیم در انتخاب درمان دارد. فرایند تشخیص معمولاً ترکیبی از روش های تصویربرداری، آزمایش های آزمایشگاهی، نمونه برداری بافتی و بررسی های ژنتیکی است.
روش های تصویربرداری
تصویربرداری به پزشکان امکان می دهد تا محل تومور، اندازه و میزان گسترش آن را به طور دقیق مشاهده کنند. از جمله روش های رایج می توان به سی تی اسکن (CT Scan) برای بررسی ساختارهای داخلی بدن، ام آر آی (MRI) برای مشاهده بافت های نرم، پت اسکن (PET Scan) برای ارزیابی فعالیت متابولیک سلول های سرطانی و سونوگرافی برای بررسی تومورهای سطحی یا ارگان های خاص اشاره کرد. هر کدام از این روش ها مزایا و محدودیت های خود را دارند و معمولاً بسته به نوع سرطان و محل تومور انتخاب می شوند.
آزمایش های خون و بیوشیمیایی
برخی سرطان ها باعث تغییرات مشخصی در خون و پارامترهای بیوشیمیایی می شوند. آزمایش خون می تواند شامل بررسی کامل خون (CBC) برای شناسایی کم خونی یا تغییرات سلولی، بررسی نشانگرهای توموری مانند CA-125، PSA، AFP و CEA، و همچنین عملکرد کبد و کلیه باشد. این آزمایش ها معمولاً به تنهایی نمی توانند سرطان را تایید کنند، اما اطلاعات مهمی درباره پیشرفت بیماری و پاسخ به درمان ارائه می دهند.
نمونه برداری (بیوپسی)
بیوپسی یا نمونه برداری بافتی، استاندارد طلایی تشخیص سرطان محسوب می شود. با بررسی بافت زیر میکروسکوپ، پاتولوژیست ها می توانند نوع سلول سرطانی، درجه تهاجم و برخی ویژگی های مولکولی تومور را شناسایی کنند. نمونه برداری می تواند به روش های جراحی، سوزنی یا اندوسکوپی انجام شود.
آزمایشات ژنتیکی و مولکولی
امروزه آزمایش های ژنتیکی و مولکولی نقش کلیدی در تشخیص و درمان سرطان دارند. بررسی جهش های ژنی مانند BRCA1، BRCA2، TP53 و سایر جهش های مرتبط با سرطان، نه تنها در تعیین خطر بیماری اهمیت دارد، بلکه می تواند به انتخاب درمان هدفمند و ایمونوتراپی کمک کند. علاوه بر این، روش های مولکولی برای تشخیص زیرگونه های خاص سرطان، بررسی مقاومت به دارو و پیش بینی پاسخ به درمان استفاده می شوند.
درمان سرطان
درمان سرطان به نوع، مرحله، محل و ویژگی های مولکولی تومور بستگی دارد و معمولاً از ترکیب چند روش درمانی استفاده می شود تا بیشترین اثرگذاری و کمترین آسیب به بافت سالم حاصل شود.
جراحی یکی از قدیمی ترین و اصلی ترین روش های درمانی است که هدف آن حذف کامل تومور از بدن است. این روش به ویژه در سرطان های موضعی و قبل از انتشار سلول های سرطانی مؤثر است. در جراحی های پیشرفته، ممکن است قسمتی از بافت های سالم اطراف نیز برداشته شود تا احتمال عود کاهش یابد.
شیمی درمانی استفاده از داروهای سیتوتوکسیک برای کشتن سلول های سرطانی یا متوقف کردن رشد آنها است. این داروها معمولاً به صورت سیستمیک وارد جریان خون می شوند و می توانند سلول های سرطانی در بدن را هدف قرار دهند. شیمی درمانی ممکن است قبل از جراحی برای کوچک کردن تومور یا بعد از آن برای جلوگیری از بازگشت سرطان استفاده شود.
رادیوتراپی یا پرتودرمانی، استفاده از اشعه های یونیزان برای از بین بردن سلول های سرطانی یا کاهش رشد تومور است. این روش معمولاً برای سرطان های موضعی و مناطقی که دسترسی جراحی دشوار است، کاربرد دارد و می تواند به صورت تکمیلی همراه با جراحی یا شیمی درمانی به کار رود.
درمان های هدفمند (Targeted therapy) روش های مدرنی هستند که به مولکول ها و مسیرهای خاص سلول های سرطانی حمله می کنند، بدون آنکه به سلول های سالم آسیب زیادی برسانند. این درمان ها معمولاً برای سرطان هایی با جهش های ژنتیکی مشخص یا بیان پروتئین های خاص مورد استفاده قرار می گیرند و پاسخ درمانی به مراتب دقیق تر و کم عارضه تر دارند.
ایمنی درمانی (Immunotherapy) شامل تحریک سیستم ایمنی بدن برای شناسایی و از بین بردن سلول های سرطانی است. این روش می تواند از طریق مهارکننده های ایمنی، واکسن ها یا سلول های اصلاح شده ای مانند CAR-T انجام شود و به ویژه در سرطان های مقاوم به روش های سنتی کاربرد دارد.
درمان های هورمونی برای سرطان هایی که رشدشان به هورمون ها وابسته است، مانند سرطان پستان یا پروستات، استفاده می شوند. این درمان ها شامل مسدود کردن اثر هورمون ها یا کاهش تولید آنهاست تا رشد سلول های سرطانی کند شود.
پیگیری و مراقبت پس از درمان بخشی حیاتی از مسیر درمان است. حتی پس از بهبودی اولیه، بیماران باید تحت نظارت منظم باشند تا بازگشت سرطان یا عوارض طولانی مدت درمان ها شناسایی و مدیریت شود. این مراقبت شامل آزمایش های دوره ای خون، تصویربرداری و ارزیابی بالینی منظم است.
پیشگیری و سبک زندگی
۱. حذف عوامل خطر
یکی از مؤثرترین راه ها برای کاهش ریسک ابتلا به سرطان، حذف یا کنترل عوامل محیطی و رفتاری است. سیگار و سایر محصولات دخانی، مصرف بیش از حد الکل، قرار گرفتن طولانی مدت در معرض آلودگی هوا و تماس با مواد شیمیایی صنعتی از جمله عوامل شناخته شده هستند که با سرطان ریه، کبد، حفره دهان و سایر سرطان ها ارتباط مستقیم دارند. کنترل این عوامل به طور چشمگیری می تواند خطر ابتلا را کاهش دهد.
۲. تغذیه سالم
رژیم غذایی سرشار از سبزیجات، میوه ها، غلات کامل و منابع پروتئینی سالم می تواند در پیشگیری از سرطان نقش کلیدی داشته باشد. مصرف محدود گوشت قرمز، غذاهای فرآوری شده، قند و نمک و اجتناب از چربی های ترانس از جمله توصیه های مهم است. برخی مواد غذایی دارای ترکیبات ضدسرطان طبیعی مانند آنتی اکسیدان ها و فیتوشیمیایی ها هستند که می توانند از آسیب DNA سلول ها جلوگیری کنند.
۳. ورزش منظم
فعالیت بدنی منظم با بهبود متابولیسم، کاهش التهاب و کنترل وزن ارتباط دارد. ورزش نه تنها خطر ابتلا به سرطان های مرتبط با چاقی مانند پستان، روده بزرگ و پروستات را کاهش می دهد، بلکه باعث تقویت سیستم ایمنی بدن و افزایش کیفیت زندگی می شود.
۴. واکسیناسیون
برخی سرطان ها با عوامل عفونی مرتبط هستند و واکسیناسیون می تواند از آنها پیشگیری کند. واکسن HPV برای پیشگیری از سرطان دهانه رحم و برخی سرطان های سر و گردن توصیه می شود. همچنین واکسن هپاتیت B به کاهش خطر سرطان کبد کمک می کند.
۵. غربالگری و چکاپ منظم
تشخیص زودهنگام سرطان می تواند نرخ درمان موفق و بقای بیماران را به طور چشمگیری افزایش دهد. انجام تست های غربالگری مناسب بر اساس سن و جنسیت، مانند ماموگرافی، کولونوسکوپی، پاپ اسمیر و آزمایش های خون، به شناسایی تومورهای اولیه کمک می کند و درمان به موقع را امکان پذیر می سازد.

تأثیر روانی و اجتماعی سرطان
سرطان نه تنها سلامت جسمانی را تحت تأثیر قرار می دهد، بلکه بار روانی و اجتماعی قابل توجهی نیز بر بیماران و خانواده هایشان تحمیل می کند. مواجهه با تشخیص سرطان می تواند منجر به اضطراب، افسردگی، استرس مزمن و احساس ناتوانی شود. شدت این اختلالات روانی به مرحله بیماری، نوع سرطان، درمان های در حال انجام و حمایت های محیطی بستگی دارد.
حمایت اجتماعی از خانواده، دوستان و گروه های حمایتی نقش حیاتی در کاهش فشار روانی و بهبود کیفیت زندگی بیماران دارد. ایجاد شبکه های حمایتی، مشاوره روان شناختی و مشارکت در گروه های بیماران می تواند اثر مثبتی بر تحمل درمان و بهبود روحیه داشته باشد.
توانایی بازگشت به زندگی طبیعی پس از تشخیص و درمان سرطان یکی از مهم ترین جنبه های بهبود روانی و اجتماعی است. حفظ فعالیت های روزمره، اشتغال، تعامل اجتماعی و سرگرمی ها، به بیماران کمک می کند تا حس کنترل و خوداتکایی خود را بازیابی کنند و اثرات منفی بیماری را کاهش دهند.
جمع بندی
سرطان یک بیماری پیچیده است که با مدیریت صحیح عوامل خطر و سبک زندگی سالم می توان ریسک ابتلا و شدت پیشرفت آن را کاهش داد. توجه به غربالگری های منظم، تشخیص زودهنگام و پیگیری درمان های نوین، باعث بهبود کیفیت زندگی بیماران می شود. همچنین حمایت روانی، اجتماعی و محیطی نقش تعیین کننده ای در توانایی بیمار برای مقابله با بیماری و بازگشت به زندگی عادی دارد. تحقیقات علمی و پیشرفت های اخیر در درمان های هدفمند، ایمنی درمانی و فناوری های نوین تشخیصی امیدهای جدیدی برای بیماران ایجاد کرده اند.
دکتر بامن به عنوان مرجعی علمی و جامع، اطلاعات به روز و قابل استناد درباره سرطان و سایر بیماری ها ارائه می دهد و می تواند راهنمای عملی برای بیماران، خانواده ها و متخصصان باشد.
سوالات متداول
سرطان چگونه شکل می گیرد و چه عواملی بیشترین ریسک را دارند؟
چه روش هایی برای تشخیص زودهنگام سرطان وجود دارد و چه زمانی باید غربالگری انجام داد؟
چه نقش سبک زندگی، تغذیه و حمایت روانی در پیشگیری و درمان سرطان دارد؟
منابع
- Global burden of cancer and associated risk factors in 204 countries and territories, 1980–2021
این مطالعه سیستماتیک (GBD 2021) بار جهانی سرطان را بررسی کرده و میزان وقوع، مرگ ومیر و عوامل خطر را در ۲۰۴ کشور تحلیل می کند. (BioMed Central) - Emerging Trends in Global Cancer Epidemiology
مقاله مروری در PMC / NCBI که روندهای اپیدمیولوژیک سرطان در سطح جهان، نقش داده های بزرگ، ژنومیکس و تعیین کننده های اجتماعی و محیطی سرطان را تحلیل می کند. (PMC) - Colorectal Cancer: Epidemiology, Risk Factors, and Prevention
مقاله ای جدید در ژورنال Cancers (MDPI) درباره اپیدمیولوژی، عوامل خطر و راهکارهای پیشگیری سرطان روده بزرگ. (MDPI) - A systematic review of spatial and temporal epidemiological approaches, focus on lung cancer risk associated with particulate matter
این مرور سیستماتیک نشان می دهد که چگونه ذرات معلق هوا (آلودگی) با افزایش ریسک سرطان ریه مرتبط هستند. (BioMed Central) - Evolving trends in oral cancer burden in Europe: a systematic review
مقاله ای از Frontiers in Oncology که بار سرطان دهان در اروپا را بررسی می کند و عوامل سبک زندگی و اجتماعی را تحلیل می کند. (Frontiers) - Pooled and global burdens and trends of five cancer types attributable to dietary behaviors
مقاله در European Journal of Cancer Prevention که ارتباط رژیم غذایی ناسالم با بار جهانی چند سرطان (مثل روده، معده، ریه، پستان) را بررسی می کند. (LWW Journals) - Multimodal Data Integration for Oncology in the Era of Deep Neural Networks: A Review
این مرور علمی بررسی می کند چگونه داده های چندگانه (تصویربرداری، ژنومیکس، اطلاعات بالینی) با استفاده از شبکه های عصبی عمیق می توانند نقطه نظر جدیدی در تشخیص و درمان سرطان ارائه دهند. (آرکایو) - Atlas of Genetics and Cytogenetics in Oncology and Haematology
یک منبع مرجع آنلاین ژنتیک سرطان که داده های کروموزومی، جهش ژنی، و بیولوژی تومور را پوشش می دهد. (ویکی پدیا)