همه چیز درباره ی قوز قرنیه
قوز قرنیه یکی از مشکلات چشمی رایج است که ممکن است بر بینایی شما تأثیر بگذارد. در این مقاله، ما در مورد قوز قرنیه، علائم، علتها، تشخیص، و درمان این مشکل خواهیم گفت. همچنین، به شما نکاتی مفید برای حفظ سلامتی چشمهای خود ارائه خواهیم داد.
قوز قرنیه چیست؟
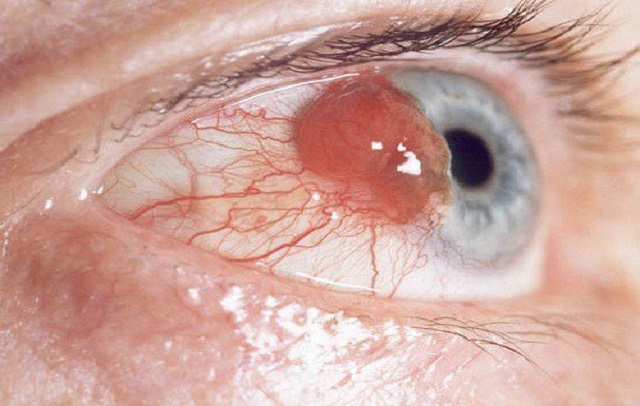
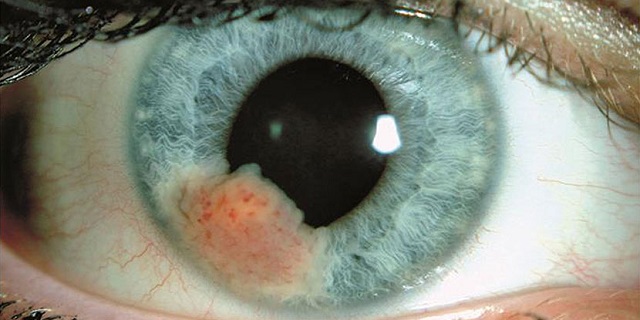
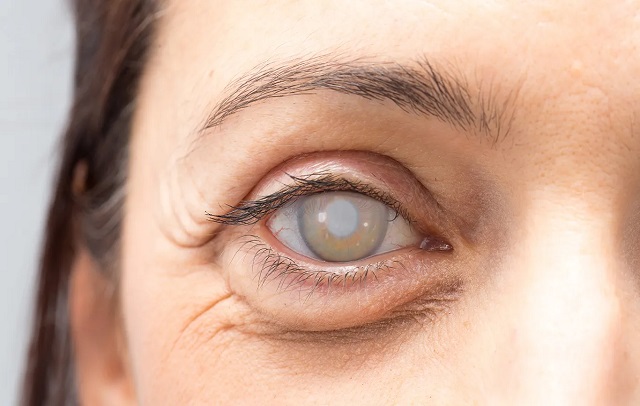
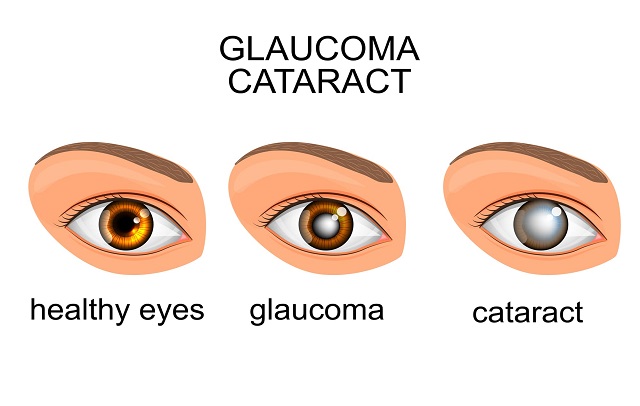
قوز قرنیه یا کراتوکونوس یک مشکل چشمی است که در آن قرنیه چشم (لایه شفاف و نوری که جلوی چشم واقع شده است) تغییر شکل میدهد. این تغییر شکل ممکن است منجر به تاری دید و حساسیت به نور بیشتر شود. قرنیه یک بخش مهم از چشم است که در قسمت جلویی چشم واقع شده و به شکل لایهای شفاف میباشد. این لایه نازک از بافتهای شفاف شده و وظیفهٔ اصلی آن، انتقال نور به داخل چشم و تولید تصویر است. قرنیه به عنوان یک عدسی طبیعی عمل میکند و در ترتیب فرایند بینایی نقش دارد. از آنجایی که شفافیت دارد، نور به آسانی از طریق قرنیه عبور میکند و به شبکه عصبی چشم منتقل میشود تا تصویری کامل از جهان اطراف ایجاد شود.
تاریخچه
تغییر شکل قرنیه و ابهام در دید امروزه به عنوان قوز قرنیه شناخته میشود، اما تاریخچه آن به قرون گذشته باز میگردد. در زیر تاریخچه کامل قوز قرنیه را برای شما مختصراً ذکر خواهم کرد:
در طول تاریخ، افراد با علائمی نظیر ابهام در دید و دشواریهای بینایی روبرو شدهاند. این نشانهها ممکن است در توصیف قوز قرنیه در دورانهای گذشته نقش داشته باشند.
با پیشرفت علم پزشکی و پزشکی چشم، به تدریج تغییرات دقیقتری را در قرنیه مشاهده شد و به نحوی درمانهای بهتری برای قوز قرنیه توسعه داده شد.
تا دهههای اخیر، مطالعات بالینی و تحقیقات گسترده در زمینه قوز قرنیه انجام شدند و روشهای درمانی متنوعی توسعه یافت. از جمله این روشها عینک یا لنز تصحیحی و یا درمانهای جراحی متنوع میباشند.
با پیشرفت تکنولوژی در زمینه علوم پزشکی و چشمپزشکی، امروزه روشهای جراحی پیشرفتهتری برای مدیریت قوز قرنیه وجود دارد. از جمله این روشها میتوان به جراحی لیزیک و تراشهای اشاره کرد.
تاریخچه کراتوکونوس نشان از پیشرفتهای زیاد در تشخیص و درمان این مشکل چشمی دارد و همچنان تحقیقات در این زمینه ادامه دارد.
دلایل بروز کراتوکونوس
کراتوکونوس یک مشکل چشمی است که میتواند از دلایل مختلفی ناشی شود. در زیر به برخی از دلایل اصلی این بیماری اشاره میکنیم:
- عوامل ژنتیکی
وراثت: یکی از عوامل ژنتیکی اصلی، وراثت است. اگر یکی یا هر دوی والدین شما مبتلا به قوز قرنیه بوده باشند، احتمال اینکه شما هم این مشکل را داشته باشید، افزایش مییابد. در برخی موارد، این ارثیبودن میتواند به عنوان عامل اصلی بروز کراتوکونوس در خانوادهها تلقی شود.
متغیرهای ژنتیکی: مطالعات نشان میدهد که تعدادی از ژنها و متغیرهای ژنتیکی ممکن است در بروز قوز قرنیه نقش داشته باشند. این متغیرها میتوانند موجب تغییرات در ساختار قرنیه شوند و منجر به قوز گردند.
شیوع در نژادهای خاص: کراتوکونوس ممکن است در برخی نژادها بیشتر شیوع داشته باشد. به عنوان مثال، برخی تحقیقات نشان داده است که در نژادهای آسیایی و خاورمیانهای شیوع آن بیشتر است.
- صدمات چشمی
ضربه به چشم: ضربه به چشم میتواند منجر به شکستن واریسه (سطحیترین لایه قرنیه) یا تغییر شکل قرنیه شود.
جراحی چشم: بعضی از جراحیهای چشمی مانند عمل لیزیک ممکن است تغییرات در قرنیه ایجاد کنند.
بیماریهای التهابی: بعضی بیماریهای چشمی التهابی ممکن است به قرنیه صدمه بزنند و منجر به تغییر شکل آن شوند.
صدمات شیمیایی: تماس با مواد شیمیایی مخرب میتواند به قرنیه آسیب برساند و تغییرات در شکل و ساختار آن ایجاد کند.
تراوش قرنیه: در صورت بروز تراوش قرنیه (نفوذ مایعات به داخل قرنیه ) معمولاً بر اثر عفونت، قرنیه ممکن است آسیب ببیند و شکل آن تغییر کند.
- افزایش سن
تغییرات شکلی: با پیشروی سن، تغییراتی در شکل قرنیه ممکن است ظاهر شود که میتواند به تغییر شکل قرنیه و بروز قوز قرنیه منجر شود. این تغییرات ممکن است بر بینایی تأثیر بگذارند.
خشکی چشم: با پیشروی سن، افراد ممکن است تجربه خشکی چشمی بیشتری داشته باشند که میتواند به ناراحتی چشمی و تغییرات در شکل قرنیه منجر شود.
با توجه به علت بروز قوز قرنیه، درمانها ممکن است متنوع باشند و باید توسط متخصص چشم پزشک انتخاب شوند.
علائم کراتوکونوس چیست؟
علائم ممکن است در افراد مختلف و در مراحل مختلف این مشکل چشمی متغیر باشد. در ادامه برخی از علائم اولیه این بیماری را آوردهام:
- تاری دید
- افزایش حساسیت نسبت به نور
- تغییرات در شکل قرنیه
- سردرد
- خستگی چشم
- دوبینی
- ایجاد دشواری دید در شب
در صورت تجربه هر یک از این علائم یا تغییرات در دید خود، مهم است که به چشم پزشک مراجعه کنید. ارتباط با پزشک متخصص چشم و تشخیص زودرس این مشکل میتواند به پیشگیری از تشدید علائم و بهبود بینایی کمک کند.
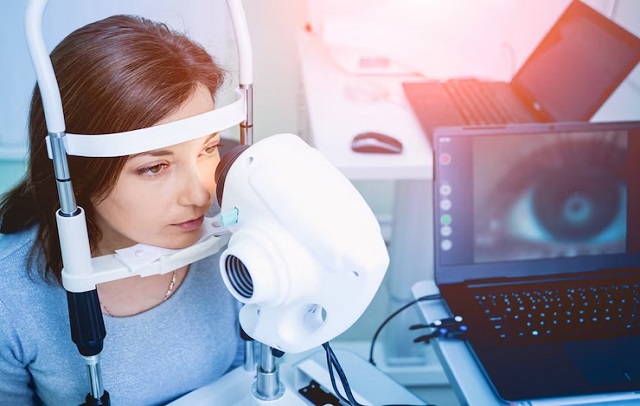
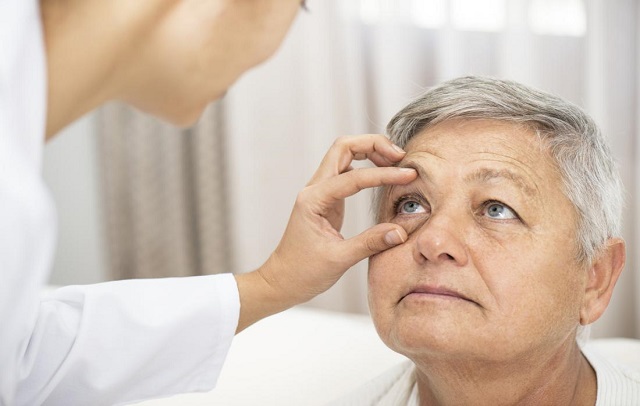
قوز قرنیه را چگونه تشخیص دهیم؟
تشخیص کراتوکونوس یک موضوع مهم در علم چشم پزشکی است و برای تشخیص آن از روشهای مختلفی استفاده میشود. در زیر به برخی از راههای تشخیص قوز قرنیه اشاره میکنم:
آزمون اندازهگیری دید: یکی از روشهای شناخته شده برای تشخیص قوز قرنیه، انجام آزمونهای اندازهگیری دید مثل تست چشم باکر (Snellen Chart) است. این آزمونها به تعیین تغییرات در دید بیمار کمک میکنند.
تاریخچه بالینی: در مراحل ابتدایی تشخیص، پزشک ممکن است از بیمار تاریخچه بالینی چشمی خود را بپرسد. این شامل علائم و عوامل خطری مانند تاریخ خانوادگی، آسیبها و عفونتهای گذشته است.
اندازهگیری ضخامت قرنیه (Pachymetry): اندازهگیری ضخامت قرنیه با استفاده از ابزارهای ویژه میتواند به تشخیص قوز قرنیه کمک کند. ضخامت ناپایدار قرنیه ممکن است نشاندهنده مشکلات قوز قرنیه باشد.
جستجوی تغییرات در شکل قرنیه با استفاده از پیزیوتوپ: از دستگاههای پیزیوتوپ برای نمایش شکل قرنیه و جستجوی تغییرات در آن استفاده میشود. این ابزارها به پزشک اطلاعات بیشتری در مورد شکل قرنیه ارائه میدهند.
تصویربرداری قرنیه: تکنولوژیهای تصویربرداری مانند توپوگرافی قرنیه و تصویربرداری با طیفسنجی (Spectral-Domain OCT) میتوانند به تحلیل ساختار قرنیه کمک کنند.
مطالعه فشار داخل چشم: اندازهگیری فشار داخل چشم با استفاده از تونومتر (Tonometry) میتواند در تشخیص برخی مشکلات قوز قرنیه مفید باشد.
بعد از انجام این مراحل ابتدایی، چشمپزشک میتواند تشخیص نهایی در مورد وجود یا عدم وجود قوز قرنیه و شدت آن را بدهد. اگر تشخیص قوز قرنیه صورت گرفته باشد، چشمپزشک میتواند روشهای تصحیحی مناسب را برای درمان تعیین کند و با شما در مورد گزینههای درمانی صحبت کند. انجام معاینه دورهای با چشم پزشک میتواند به تشخیص زودرس مشکلات قوز قرنیه کمک کند و از پیشرفت آنها جلوگیری نماید.
راههای درمان قوز قرنیه
درمان کراتوکونوس وابسته به نوع و شدت این مشکل است. در زیر به برخی از راههای درمان اشاره میکنم:
نظارت پزشکی
در صورت مشاهدهٔ علائم قوز قرنیه، ابتدا باید به پزشک متخصص چشم مراجعه کنید. پزشک با انجام آزمونهای چشمی و ارزیابی دقیق مشکل شما را تشخیص میدهد.
عینک یا لنز تصحیحی
در بسیاری از موارد، افراد مبتلا میتوانند با استفاده از عینک یا لنز تصحیحی دید خود را بهبود دهند. این ابزارها به تصحیح مشکل قرنیه کمک میکنند.
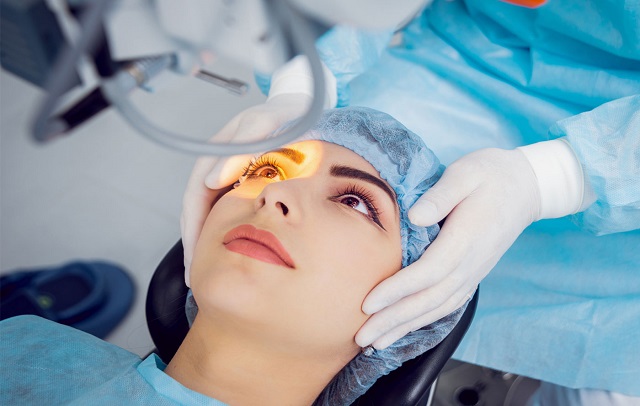
عمل جراحی
در مواردی که مشکل شدید باشد، عمل جراحی ممکن است لازم باشد. انواع مختلفی از جراحی برای اصلاح قرنیه وجود دارد که پزشک معالج شما بر اساس شرایط خاص شما تصمیم میگیرد.
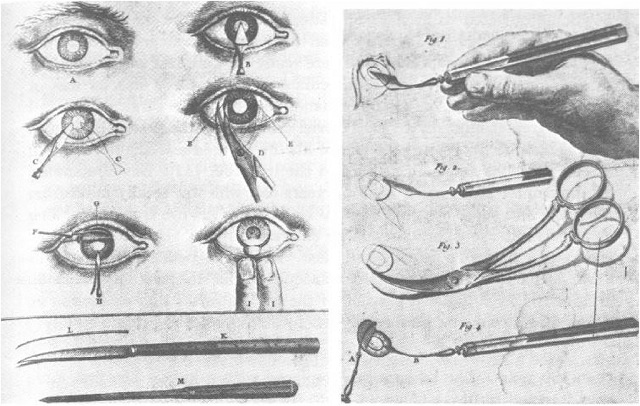
برای درمان قوز قرنیه، متناسب با نوع و شدت مشکل، روشهای جراحی مختلفی وجود دارد. در زیر به برخی از انواع جراحی برای کراتوکونوس اشاره میشود:
تراپلانت قرنیه (Corneal Transplantation):
- در این جراحی، قرنیه آسیبدیده فرد با قرنیه سالم یک فرد دیگر جایگزین میشود.
- این نوع جراحی برای موارد شدید قوز قرنیه، قرنیه آسیبدیده ناشی از بیماریهای مختلف، مثل کراتوکونوس، بهرهبرداری میشود.
کراتوپلاستی (Keratoplasty):
- کراتوپلاستی یک نوع تراپلانت قرنیه است که در آن فقط بخشی از قرنیه جایگزین میشود.
- در این نوع جراحی، ممکن است بخشی از قرنیه آسیبدیده تعویض شود، به جای جایگزینی کلی قرنیه.
انتقال قرنیهای (Lamellar Keratoplasty):
- در انتقال قرنیهای، بخشی از قرنیه آسیبدیده جایگزین میشود و بخش باقیمانده از قرنیه حفظ میشود.
- این روش به مراقبت و بازسازی زیرین قرنیه کمک میکند و برای تصحیح قوز قرنیه مفید است.
جراحی لیزری (Laser Surgery):
- در موارد مشخص، جراحی لیزری مانند LASIK (Laser-Assisted In Situ Keratomileusis) برای تصحیح مشکلات قوز قرنیه مورد استفاده قرار میگیرد. این روشها ممکن است برای موارد خاص و با توصیه چشمپزشک مورد استفاده قرار گیرند.
هر نوع جراحی برای کراتوکونوس نیاز به مشاوره و انتخاب مناسب توسط یک چشم پزشک دارد. انتخاب روش درمانی مناسب باید بر اساس شدت مشکل، سلامت عمومی بیمار، و مشاوره چشمپزشک متخصص صورت گیرد.
تفاوت بین عینک و لنز در درمان کراتوکونوس
عینک
- معمولاً برای تصحیح مشکلات دید نزدیک یا دور از چشم استفاده میشوند.
- برای افرادی که قوز قرنیه دارند، عینکها ممکن است نتوانند شکل قرنیه را به طور کامل تصحیح کنند. این به این معناست که در موارد شدیدتر قوز قرنیه، دید با عینک به صورت کامل به حالت طبیعی برنمیگردد.
لنزهای تصحیحی (مثل لنزهای سخت یا RGP)
- به صورت مستقیم روی قرنیه قرار میگیرند و به شکل مناسبتری به قرنیه فرم میدهند.
- معمولاً برای تصحیح قوز قرنیه به کار میروند و میتوانند بهبود چشمی بهتری برای افراد با این مشکل فراهم کنند.
- لنزهای RGP نیاز به تنظیم دقیقتری دارند و ممکن است نیاز به تطابق ابتدایی و تنظیمات مکرر داشته باشند.
باید توجه داشت که هر فرد و مشکل قوز قرنیه او منحصر به فرد است، و برای تصحیح دید بهتر، انتخاب بهترین روش تصحیحی باید توسط یک چشمپزشک مختصص انجام شود. چشمپزشک شما با انجام معاینه و ارزیابی دقیق میتواند روش مناسب تصحیحی را تعیین کند و شما را راهنمایی کند تا دید بهتری داشته باشید.
چگونه میتوانم از قوز قرنیه پیشگیری کنم؟
برای پیشگیری و کاهش احتمال ابتلا به این مشکل، میتوانید اقداماتی انجام دهید. در ادامه، برخی از راههای پیشگیری را برای شما مطرح میکنم:
معاینات دورهای: معاینات دورهای با یک چشمپزشک مهم هستند تا مشکلات چشمی به موقع تشخیص داده شوند. از اوقات منظم برای معاینات چشمی استفاده کنید.
استفاده مناسب از عینک و لنز: اگر به عینک یا لنز تصحیحی نیاز دارید، از آنها به صورت منظم و با دقت استفاده کنید.
حفظ تغذیه مناسب: تغذیه مناسب که حاوی ویتامینها و مواد معدنی مفید برای چشم مانند ویتامین A، C، و زینک است، به سلامت چشمها کمک میکند.
مراقبت از چشمها در معرض آفتاب: از عینکهای آفتابی با فیلتر محافظتی در برابر اشعه ماورابنفش (UV) در هنگام برونرفتن بهره ببرید تا چشمها از آسیب نور خورشید محافظت شوند.
استراحت چشم: هنگام استفاده طولانی مدت از کامپیوتر یا دستگاههای الکترونیکی، به فواصل منظم به چشم ها استراحت بدهید.
مراعات ایمنی: در مواجهه با ورزشهای خطرناک یا شرایط محیطی خاص، از محافظتهای مناسبی مانند عینک محافظی استفاده کنید.
مراقبت از ترشحات چشم: در مواردی که چشمها خشک میشوند، از قطره های چشمی با توصیه چشمپزشک استفاده کنید.
مراقبت از سلامت چشمها به پیشگیری از قوز قرنیه و دیگر مشکلات چشمی کمک میکند. به یاد داشته باشید که مشاوره با متخصص چشم پزشکی در مورد مراقبتهای خاص برای شما بسیار مفید است.
قوز قرنیه در کودکان
قوز قرنیه در کودکان نیز ممکن است رخ دهد. کراتوکونوس یک مشکل چشمی است که معمولاً به تدریج تا سن بزرگی توسعه مییابد، اما در برخی موارد میتواند در کودکی شروع شود.
علت اصلی قوز قرنیه در کودکان معمولاً ژنتیکی است و به عنوان کراتوکونوس شناخته میشود. در کراتوکونوس، قرنیه به شکل مخروطی تغییر شکل میدهد و این مشکل باعث کاهش وضوح دید میشود. این بیماری ممکن است در دوران نوجوانی یا کودکی شروع شود و به تدریج به شدت بیشتری تا سن بزرگی تغییر شکل دهد.
در صورتی که شمایا یا کودکتان علائمی از کراتوکونوس مشاهده کنید، مهم است که به یک چشمپزشک متخصص مراجعه کنید. او میتواند تشخیص دقیق بیماری را اعمال کند و برنامه درمانی مناسب را تعیین کند. اگر در موارد خاص مشکوک به قوز قرنیه باشید، انجام معاینات و تستهای چشمی مانند تست پیسموتری و تصاویر نوری از قرنیه ممکن است مورد نیاز باشد.
در صورت تشخیص قوز قرنیه در کودکان، انجام مراقبتهای منظم و معاینات دورهای توسط یک چشمپزشک مهم است تا عوارض بیشتر از قوز قرنیه جلوگیری شود و برای بهبود دید چشم اقدامات مناسب انجام شود.
آیا مصرف الکل و مواد مخدر میتواند بر توسعه کراتوکونوس تأثیر بگذارد؟
مصرف الکل و مواد مخدر به طور مستقیم به توسعه قوز قرنیه تأثیر نمیگذارد. اما مصرف الکل و مواد مخدر ممکن است به عوامل دیگری که میتوانند به توسعه کراتوکونوس منجر شوند.
به عنوان نمونه، در حالتهایی که افراد تحت تأثیر الکل یا مواد مخدر هستند، ممکن است رفتارهای خطرناک نظیر صدمه به چشم رخ دهد که در نهایت منجر به مشکلات چشمی مانند قوز قرنیه شود. همچنین، مصرف مواد مخدر و الکل ممکن است به عدم مراقبت از سلامت چشم منجر شود و در نتیجه تشدید مشکلات چشمی مثل کراتوکونوس را تسریع کند.
بنابراین، هر چند که مصرف الکل و مواد مخدر به طور مستقیم عامل اصلی توسعه قوز قرنیه نیست، اما میتواند به ایجاد عوامل خطرناک مرتبط با آن کمک کند. بهترین راه برای پیشگیری از توسعه قوز قرنیه و مشکلات چشمی، از مصرف معتدل الکل و مواد مخدر خودداری کنید و مراقبت از سلامت چشمها را رعایت کنید. در صورت نیاز، با یک چشم پزشک متخصص مشاوره کنید.
نتیجه
قوز قرنیه (Keratoconus) یک مشکل چشمی است که قرنیه چشم به شکل مخروطی تغییر شکل میدهد. این تغییر شکل باعث کاهش وضوح دید و اختلالات بینایی میشود. قوز قرنیه معمولاً در افراد جوان آغاز میشود و به تدریج تا سن بزرگی تغییر شکل مییابد. این بیماری ممکن است به صورت ارثی منتقل شود و نیاز به مراقبت دورهای و در برخی موارد جراحی داشته باشد تا ازعوارض جدی جلوگیری شود و دید بهبود یابد. به عنوان یکی از شایعترین مشکلات چشمی، شناخت کراتوکونوس و مراقبت از سلامت چشم اهمیت دارد.
اگر به دنبال اطلاعات بهروز و درمانهای موثر در زمینه بیماری قوز قرنیه هستید، وبسایت دکتر بامن به شما این امکان را میدهد تا از آخرین تحقیقات علمی و مقالات تخصصی بهرهمند شوید. دکترهای برجسته و متخصص این وبسایت نیز به شما اطمینان میدهند که شما در این مسیر درمانی بهترین همراه را خواهید داشت.
برای دسترسی به این معلومات علمی و بهروز، لطفاً وبسایت دکتر بامن را به آدرس زیر مراجعه کنید:
پرسش های متداول
آیا قوز قرنیه به جراحی نیاز دارد؟
در موارد خفیف تر،ممکن است با استفاده از عینک یا لنز تصحیحی کنترل شود. اما در موارد شدیدتر، جراحی مانند تراپلانت قرنیه ممکن است لازم باشد.
آیا کراتوکونوس میتواند بهبود یابد؟
با درمان مناسب، میتوان بهبود دید و کاهش علائم قوز قرنیه را تجربه کرد. اما ایجاد بهبود و میزان آن بستگی به شدت مشکل، جراحی، و تعهد به مراقبتهای پساجراحی دارد.
آیا علائم قوز قرنیه تغییر میکنند و پیشرفت میکنند؟
بله، کراتوکونوس یک بیماری تدریجی است که تغییر شکل قرنیه چشم را شامل میشود. علائم این بیماری نه تنها میتوانند در شدت افزایش یابند بلکه نیز در طول زمان تغییر کنند.
در صورت تشخیص کراتوکونوس، تغییرات در سبک زندگی و فعالیتهای روزمره فرد لازم است؟
بله، در صورت تشخیص، تغییرات در سبک زندگی و فعالیتهای روزمره فرد ممکن است لازم باشد. این تغییرات معمولاً به منظور کنترل و کاهش علائم قوز قرنیه و حفظ سلامت چشمها انجام میشوند.
منابع
Pediatric keratoconus – Current perspectives and clinical challenges