سکته مغزی چیست ؟

سکته مغزی
سکته مغزی ناگهانی است، اما پیامدهایش می تواند سال ها زندگی را تغییر دهد. هر سال بیش از ۱۲ میلیون نفر در جهان سکته مغزی را تجربه می کنند و این بیماری دومین علت مرگ ومیر جهانی و یکی از مهم ترین دلایل ناتوانی طولانی مدت در انسان است. مغز تنها چهار تا شش دقیقه بدون اکسیژن دوام می آورد، و به همین دلیل است که در سکته مغزی زمان، حیاتی ترین دارو محسوب می شود.
در ایران نیز، روند بیماری های متابولیک مثل فشار خون و دیابت و افزایش استرس و بی تحرکی، سکته مغزی را به تهدیدی جدی برای سلامت عمومی تبدیل کرده است. آمارهای داخلی نشان می دهد سن بروز سکته در کشور نسبت به میانگین جهانی پایین تر آمده و افراد در دهه ۳۰ و ۴۰ زندگی نیز بیش از گذشته در معرض خطر قرار دارند. این یعنی سکته مغزی دیگر فقط بیماری سالمندی نیست، بلکه می تواند پشت میز کار، هنگام ورزش، یا حتی در خوابِ یک فرد به ظاهر سالم رخ دهد.
تصور کنید فردی هنگام گفت وگو ناگهان کلمات را اشتباه تلفظ می کند. لبخندش کج می شود و لیوان آب از دستش می افتد. اطرافیان در ابتدا فکر می کنند خسته است یا قندش افت کرده، اما هر ثانیه که می گذرد، هزاران سلول مغزی برای همیشه از بین می روند. اگر همان لحظه با اورژانس تماس گرفته شود، شانس برگشتن فعالیت های مغز چند برابر می شود. اما اگر درمان پس از زمان طلایی آغاز شود، حتی بهترین تجهیزات پزشکی هم نمی توانند آسیب را کاملاً جبران کنند.
سکته مغزی زمانی رخ می دهد که جریان خون به بخشی از مغز یا به دلیل انسداد رگ، یا در اثر پارگی آن قطع شود. وقتی خون نمی رسد، مغز اکسیژن و مواد غذایی ندارد و عملکرد آن مختل می شود. نتیجه این اتفاق می تواند ضعف حرکت، اختلال حرف زدن، از دست دادن تعادل، یا در موارد شدید، مرگ باشد. اما نکته مهم این است که قابل پیشگیری، قابل تشخیص سریع و در بسیاری موارد قابل درمان مؤثر است.
آگاهی امروز می تواند جان فردی را فردا نجات دهد، چون سکته مغزی منتظر نمی ماند تا آماده باشیم، اما ما می توانیم آماده واکنش باشیم.
سکته مغزی چیست؟
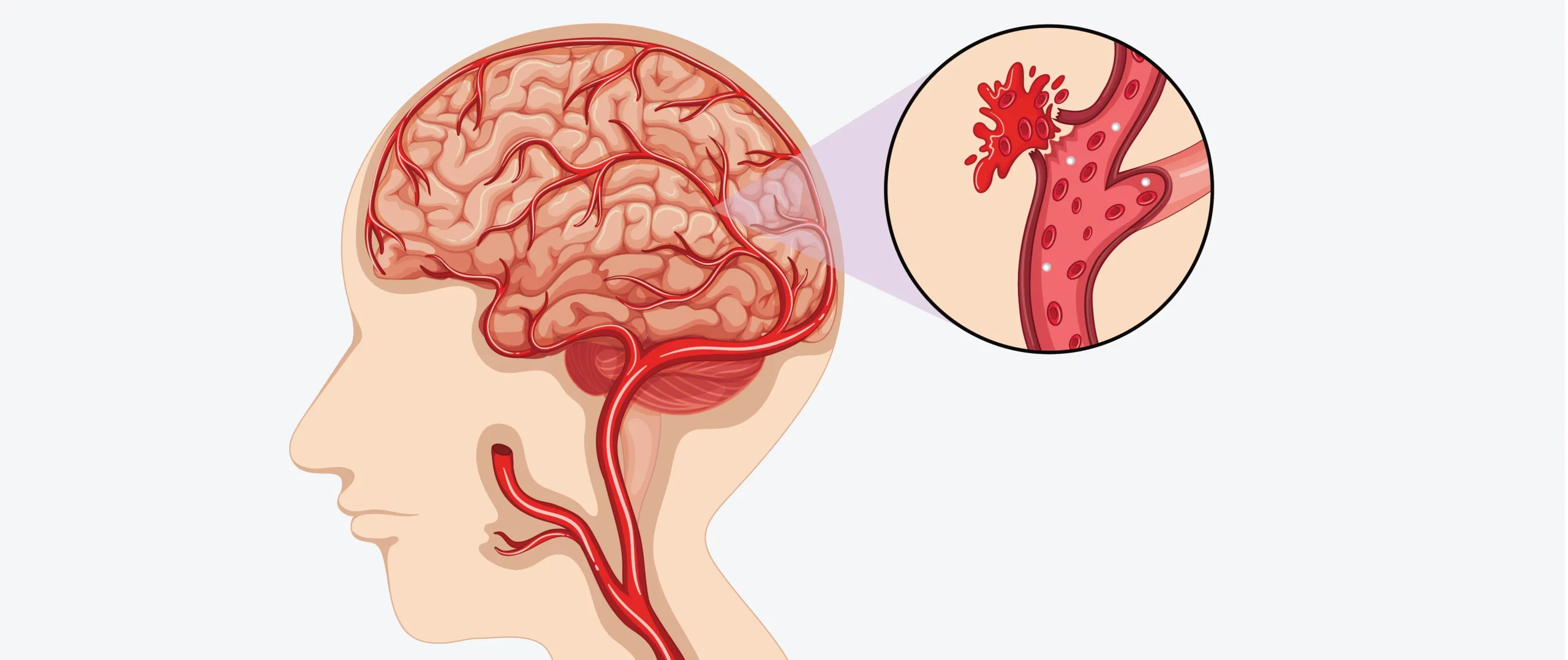
سکته مغزی به طور ساده یعنی بحران خون رسانی مغز. برخلاف حمله قلبی که در آن جریان خون عضله قلب مختل می شود، در سکته مغزی مشکل در بافت مغز و رگ های خون رسان آن رخ می دهد. بنابراین مفهوم یکی است؛ قطع رسیدن خون به یک بافت حیاتی، اما مکان آسیب متفاوت است و همین تفاوت، علائم و روش مدیریت را کاملاً تغییر می دهد.
وقتی سکته مغزی اتفاق می افتد، دو سناریو اصلی وجود دارد. یا رگِ تأمین کننده مغز مسدود می شود و خون عبور نمی کند، یا رگ پاره می شود و خون به جای حرکت در مسیر طبیعی، داخل مغز یا اطراف آن نشت می کند. در هر دو حالت نتیجه مشابه است: سلول های مغز نمی توانند به اکسیژن و گلوکز دسترسی داشته باشند و به سرعت عملکردشان را از دست می دهند.
مغز نسبت به نبود اکسیژن بی نهایت حساس است. این عضو فقط ۲ درصد وزن بدن را دارد، اما حدود ۲۰ درصد اکسیژن و انرژی بدن را مصرف می کند. به همین دلیل حتی افت کوتاه و چند دقیقه ای در خون رسانی، می تواند فاجعه بار باشد. در شرایط قطع جریان خون، بین هر یک دقیقه تاخیر در درمان، میلیون ها نورون نابود می شوند؛ نورون هایی که وظیفه مدیریت حرکت، حرف زدن، بلع، تفکر و حتی تنظیم تنفس را دارند.
در بدن، برخی سلول ها می توانند تا مدتی بدون اکسیژن مقاومت کنند، اما سلول های مغز بعد از چند دقیقه وارد مسیر مرگ غیرقابل برگشت می شوند. علتش هم ساختار ویژه آن هاست؛ این سلول ها قادر به ذخیره اکسیژن نیستند و برای ادامه حیات باید دائماً خون تازه دریافت کنند. وقتی اکسیژن نمی رسد، پمپ های انرژی وابسته به ATP در غشای سلول از کار می افتند، تعادل یونی به هم می ریزد، سلول متورم می شود و در نهایت از بین می رود. این روند اگر سریع متوقف نشود، زنجیره ای از التهاب و آسیب ثانویه را هم فعال می کند که منطقه تخریب را وسیع تر می سازد.
در مجموع، سکته مغزی یک هشدار فوری از سوی بدن است که نشان می دهد رگ های مغز یا خون در وضعیت طبیعی کار نمی کنند. هرچه این هشدار زودتر جدی گرفته شود، قابلیت نجات بافت مغز و بازگشت عملکرد بیشتر خواهد بود. سکته مغزی الزاماً پایان زندگی نیست، اما می تواند آغاز یک مسابقه با زمان باشد؛ مسابقه ای که برنده اش «واکنش سریع» است، نه «شانس».
انواع سکته مغزی
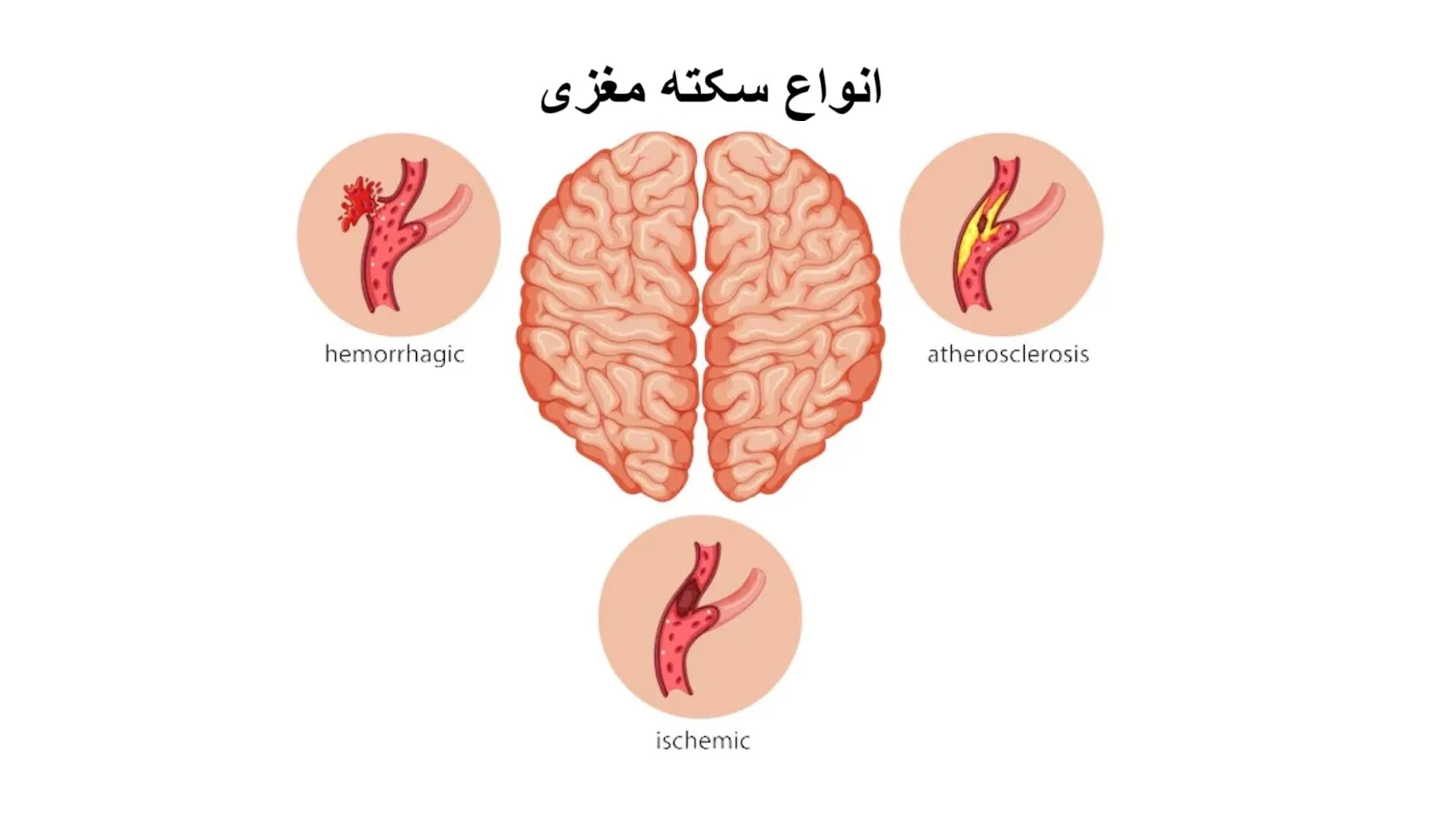
برای درک بهتر، سکته های مغزی را می توان از سه زاویه بررسی کرد: مکانیسم رخداد، شدت و محدوده تأثیر. رایج ترین و مهم ترین دسته بندی، بر اساس مکانیزم آسیب رسانی به رگ است.
۱. سکته مغزی ایسکمیک
این نوع، شایع ترین و از نظر بالینی مهم ترین شکل سکته است. ایسکمیک یعنی کاهش یا قطع جریان خون به بخشی از مغز به دلیل انسداد رگ. وقتی رگ بسته می شود، مغز دیگر خون تازه نمی گیرد و اکسیژن و انرژی قطع می شوند. آسیب در این نوع، اگر سریع درمان شود می تواند بازگشت پذیری بیشتری داشته باشد، چون خونریزی اولیه وجود ندارد و با باز کردن رگ، امکان نجات بافت افزایش می یابد.
زیرشاخه های مهم سکته ایسکمیک:
سکته ترومبوتیک زمانی رخ می دهد که لخته خون همان جا و داخل یک رگ مغزی تشکیل شود. معمولاً در رگ هایی که از قبل به دلیل رسوب چربی و آترواسکلروز تنگ شده اند.
سکته آمبولیک زمانی است که لخته در جای دیگری از بدن، اغلب در قلب ایجاد می شود، جدا شده و با جریان خون حرکت می کند، تا اینکه در یک رگ مغزی گیر کند و مسیر را ببندد.
سکته لاکونار نوعی انسداد در رگ های بسیار ریز و عمقی مغز است. اندازه آسیب در آن کوچک به نظر می رسد، اما چون در نقاط عمیق و کلیدی رخ می دهد، می تواند علائم حرکتی یا حسی مشخص ایجاد کند.
سکته مغزی گذرا یا TIA سکته کامل نیست؛ یک انسداد موقت است که علائمش کمتر از ۲۴ ساعت طول می کشد و معمولاً در مدت کوتاه برطرف می شود. اما بسیار مهم است، چون هشدار جدی برای احتمال بروز سکته کامل در آینده نزدیک محسوب می شود.
ترومبوز وریدی مغزی کمتر شایع اما خطرناک است. در این حالت، انسداد در سیستم وریدی مغز رخ می دهد و خون به جای خروج طبیعی جمع می شود، باعث افزایش فشار داخل جمجمه و گاهی خونریزی ثانویه می گردد.
۲. سکته مغزی هموراژیک
هموراژیک یعنی خونریزی. در این نوع، رگ مسدود نیست، بلکه پاره می شود و خون داخل بافت مغز یا فضای اطراف آن نشت می کند. منشأ اصلی آن بیشتر فشار خون بسیار بالا، ضعف دیواره عروق یا ناهنجاری های عروقی است. سرعت تخریب می تواند زیاد باشد، چون علاوه بر قطع خون رسانی بخش پایین دست، خودِ خونریزی نیز به نورون ها آسیب مستقیم، فشار مکانیکی و التهاب شدید ایجاد می کند.
دسته بندی سکته ها از نظر محدوده و ناحیه آسیب
یک تقسیم بندی دیگر، بر اساس این است که سکته کدام بخش مغز را درگیر کرده و آسیب چقدر گسترده است:
اگر انسداد یا خونریزی در قشر مغز باشد، به آن قشری می گویند و علائمش اغلب روی زبان، تکلم و تفکر پررنگ تر است. مقابل آن، وقتی در بخش های عمقی تر رخ دهد، سکته زیرقشری یا عمقی نام می گیرد، که معمولاً پیامدهای حرکتی یا حسی یک طرفه بیشتری دارد.
آسیب در ساقه مغز از همه بحرانی تر است، چون این ناحیه مرکز هوشیاری، تنفس و ضربان قلب را کنترل می کند. سکته مخچه بیشتر خودش را با اختلال تعادل، سرگیجه شدید و ناهماهنگی حرکتی نشان می دهد.
از نظر اندازه، گاهی سکته گسترده است و بخش بزرگی از مغز را تخریب می کند. گاهی کوچک است اما در نقطه ای مهم. بعضی سکته ها خاموش اند؛ فرد علائم واضح ندارد، اما در تصویربرداری مشخص می شوند و می توانند زمینه دمانس عروقی را بسازند.
سکته تکرارشونده وضعیتی است که فرد پس از یک سکته، دوباره سکته دیگری را تجربه می کند. این نوع معمولاً سیستم عروقی ناسالم و کنترل نشده را نشان می دهد و نیازمند مدیریت جدی تر است.
در نهایت، مهم نیست سکته کوچک بوده یا بزرگ، قشری بوده یا عمقی. مغز، شوخی بردار نیست و هر نوع سکته، حتی اگر علائمش خفیف به نظر برسد، باید یک زنگ خطر جدی تلقی شود.
علائم سکته مغزی
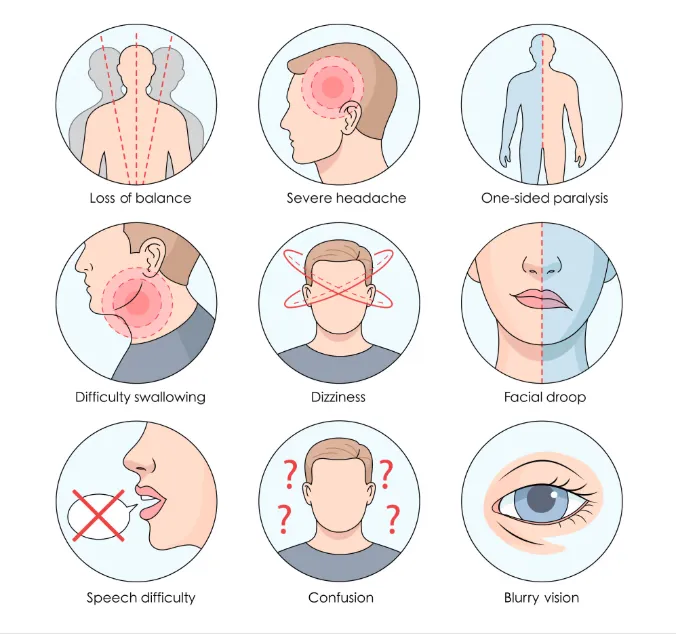
سکته مغزی معمولاً بدون هشدار قبلی بروز می کند، اما بدن با علائم واضح و ناگهانی پیام اضطراری می فرستد. این نشانه ها اغلب در چند ثانیه تا چند دقیقه ظاهر می شوند و معمولاً یک طرف بدن یا یک بخش از عملکرد مغز را درگیر می کنند.
یکی از بارزترین تظاهرات سکته، ضعف یا فلج ناگهانی یک طرفه است. ممکن است فرد نتواند دست یا پای یک سمت را بلند کند یا هنگام راه رفتن آن پا روی زمین کشیده شود. افتادگی صورت نیز نشانه رایج دیگری است؛ صورت تقارن خود را از دست می دهد و هنگام لبخند زدن، یک سمت پایین تر می ماند.
اختلال تکلم می تواند به شکل گیر کردن زبان، نامفهوم شدن کلمات یا ناتوانی در ساخت جمله باشد. فرد شاید بداند چه می خواهد بگوید، اما کلمات شکل نمی گیرند یا اشتباه بیان می شوند. در برخی موارد، تکلم امکان دارد کاملاً قطع شود یا فقط حروف بریده شنیده شوند.
سرگیجه شدید و از دست دادن تعادل به خصوص در سکته های مخچه و ساقه مغز دیده می شود. فرد ممکن است حس کند اتاق دور سرش می چرخد، نتواند مستقیم بایستد یا بدون دلیل به یک سمت متمایل شود. بعضی افراد نیز دوبینی، تاری دید یا کاهش ناگهانی بینایی را تجربه می کنند. این افت دید می تواند در یک چشم، یا در یک نیمه میدان بینایی باشد، به شکلی که مثلاً فقط سمت راست یا چپ را نمی بیند.
در سکته های هموراژیک (خونریزی در مغز)، علامت بسیار شاخص سردرد ناگهانی و بسیار شدید است. این سردرد معمولاً با هیچ درد قبلی قابل مقایسه نیست و ممکن است با تهوع، استفراغ یا کاهش هوشیاری همراه شود.
تست FAST؛ سریع ترین راه تشخیص برای عموم
برای اینکه اطرافیان راحت و سریع سکته مغزی را شناسایی کنند، یک روش ساده جهانی وجود دارد به نام FAST. این کلمه چهار گام مهم را یادآوری می کند:
F – Face (صورت)
از فرد بخواهید لبخند بزند. اگر یک سمت صورت افتاده یا نامتقارن بود، مشکوک به سکته است.
A – Arm (دست)
از فرد بخواهید هر دو دست را به طور همزمان بالا بیاورد. اگر یک دست پایین ماند یا توان بالا آمدن نداشت، این علامت هشدار است.
S – Speech (گفتار)
از فرد بخواهید یک جمله ساده را تکرار کند. اگر کلمات نامفهوم، بریده یا غیرطبیعی ادا شدند، باید جدی گرفته شود.
T – Time (زمان)
اگر حتی یکی از موارد بالا مثبت باشد، دیگر وقت صبر کردن نیست. همان لحظه باید با اورژانس تماس بگیرید. چون هر دقیقه تأخیر، معادل از دست رفتن بخش بزرگی از توان مغز است.
چند نکته تکمیلی مهم
گاهی علائم می توانند با اختلال بلع ناگهانی، بی حسی یک سمت بدن، یا کاهش هوشیاری همراه شوند. اما ویژگی مشترک همه آن ها ناگهانی بودن، غیرقابل پیش بینی بودن و سریع پیش رفتن است. اگر نشانه ها “ناگهان” شروع شدند، حتی اگر کوتاه و خفیف باشند، سکته مغزی تا وقتی رد نشده، محتمل ترین تشخیص است.
سکته مغزی را باید یک فوریت مطلق پزشکی بدانیم. هرچه زودتر تشخیص داده شود، شانس نجات مغز، زندگی و کیفیت آینده بیشتر خواهد بود.
عوامل خطر و علت های ایجاد سکته مغزی
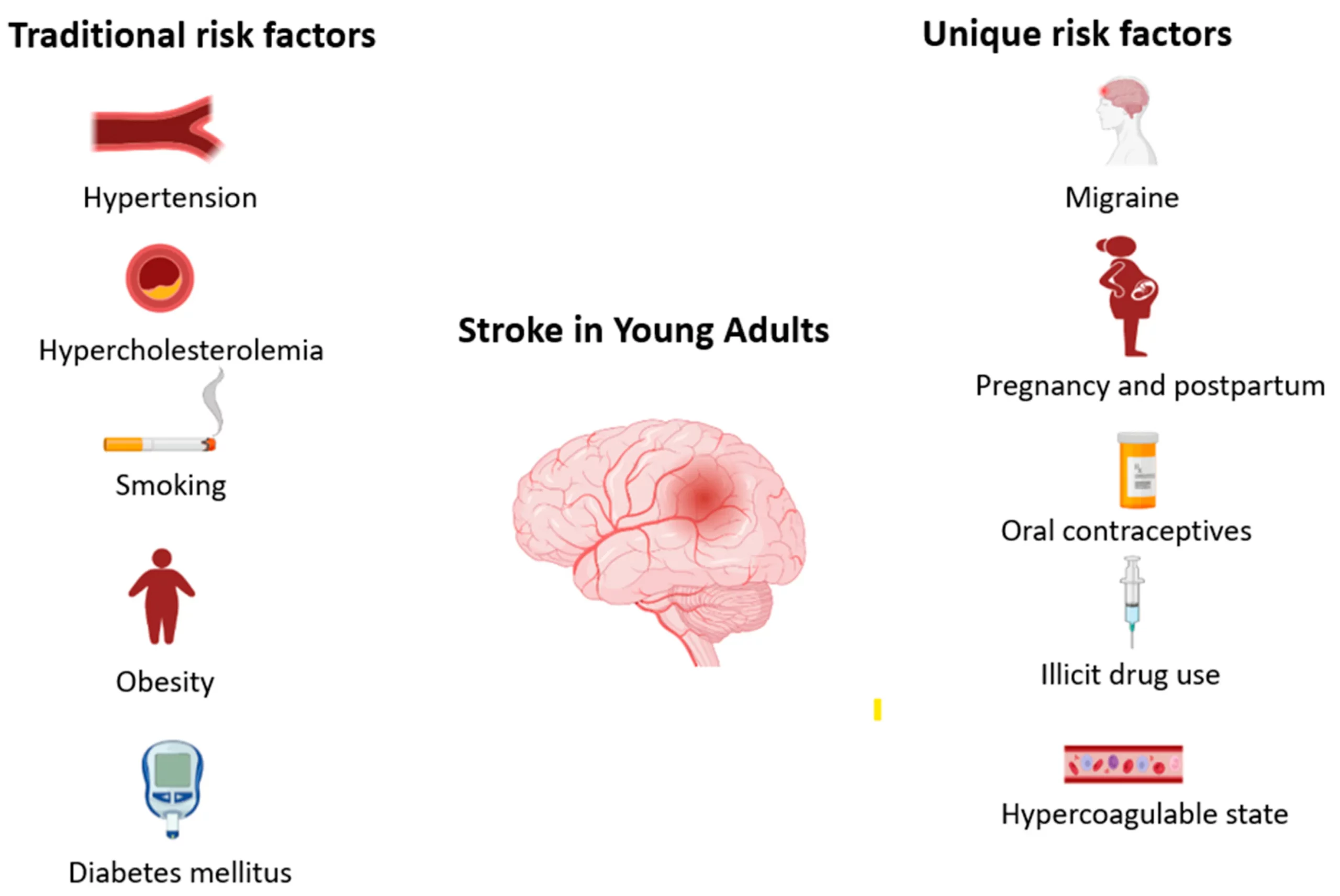
سکته مغزی معمولاً نتیجه ی یک اختلال در رگ های مغز یا سیستم جریان خون است. عوامل مختلف می توانند این تعادل را به تدریج یا ناگهانی برهم بزنند. درک این علت ها زمانی کاربردی می شود که آن ها را در قالب گروه های مشخص بررسی کنیم.
۱. بیماری های زمینه ای و متابولیک
پرخطرترین و شایع ترین ریشه سکته، فشار خون بالا است. فشار خون کنترل نشده می تواند دیواره رگ های مغز را فرسوده کند، احتمال انسداد را زیاد کند و در شرایطی باعث پارگی رگ و خونریزی مغزی شود. حتی برخی افراد سال ها فشار خون بالا دارند، بدون اینکه علامتی احساس کنند؛ وضعیتی که به عنوان فشار خون پنهان نیز شناخته می شود و یکی از خطرهای خاموش سکته است.
دیابت یکی دیگر از متهمان اصلی است. قند خون بالا به مرور عروق ریز را تخریب می کند و مغز را در برابر کوچک ترین انسداد، بی دفاع می سازد. کلسترول و چربی خون بالا نیز با ساخت پلاک های چربی در داخل رگ ها، مسیر عبور خون را تنگ تر می کنند. این تنگی رگ ها معمولاً با آترواسکلروز همراه است؛ فرایندی که شبیه لایه بستنِ داخل لوله آب است، اما این جا لوله همان رگ های مغزی هستند.
در بخش قلب، آریتمی ها به ویژه فیبریلاسیون دهلیزی نقش بسیار مهمی دارند. وقتی ضربان نامنظم است، خون می تواند در حفره های قلب جمع شود و لخته بسازد. این لخته اگر جدا شود، با جریان خون حرکت می کند و ممکن است در یک رگ مغز گیر کند و سکته آمبولیک ایجاد کند. در همین گروه، نارسایی قلبی، مشکلات دریچه قلب و بیماری های مادرزادی قلب نیز خطر لخته سازی و آمبولی را افزایش می دهند.
تیروئید، چه در حالت کم کاری و چه پرکاری، می تواند روی ضربان قلب، سوخت وساز و عروق اثر بگذارد. آپنه خواب یا قطع تنفس مکرر هنگام خواب نیز با افت اکسیژن شبانه، افزایش فشار خون و التهاب عروقی، خطر سکته را بیشتر می کند. در کنار این ها، بیماری های مزمن کلیه و کبد نیز می توانند با تغییر ترکیب خون، افزایش فشار داخلی بدن و اختلالات متابولیک، زمینه را برای سکته مهیا کنند.
۲. اختلالات خونی و انعقادی
گروه بعدی، بیماری هایی هستند که خون را غلیظ تر یا لخته پذیرتر از حد طبیعی می کنند یا سیستم انعقاد را دچار اشتباه می سازند. پلی سیتمی با افزایش غیرطبیعی گلبول های قرمز، خون را غلیظ می کند و حرکت آن را در رگ های باریک مغز سخت تر می سازد. کم خونی داسی شکل نیز با تغییر شکل گلبول ها، مسیر را برای انسداد رگ های کوچک هموار می کند.
برخی اختلالات مستقیم روی فاکتورهای انعقاد اثر دارند. سندرم آنتی فسفولیپید، ترومبوفیلی و کمبود پروتئین C و S یا آنتی ترومبین می توانند خودسرانه لخته تولید کنند، حتی بدون اینکه رگ قبلاً آسیب دیده باشد. در سمت مقابل، هموفیلی و اختلالات خونریزی دهنده اگرچه بیشتر با خونریزی شناخته می شوند، اما در مغز می توانند باعث خونریزی های خطرناک و در نهایت سکته هموراژیک شوند، به خصوص اگر ضربه، دارو یا فشار خون بالا هم همراه باشد.
۳. التهاب های عروقی و عفونت های سیستمیک
برخی بیماری ها باعث می شوند سیستم ایمنی به جای محافظت، به رگ ها حمله کند. واسکولیت، لوپوس و بیماری های روماتیسمی مثل روماتیسم مفصلی یا آرتریت سلول ژاینت می توانند التهاب مستقیم در دیواره عروق مغز ایجاد کنند. این التهاب، رگ را هم مستعد تنگی و هم مستعد لخته سازی می کند.
در بخش عفونت ها، بیماری هایی مثل اندوکاردیت و میوکاردیت ابتدا قلب را درگیر می کنند اما می توانند منبع آمبولی عفونی باشند که به مغز می رسد. سپسیس و عفونت های سیستمیک نیز تعادل انعقاد را به هم می زنند و بدن را وارد وضعیت پرالتهاب و پر خطر می کنند. از سوی دیگر، هپاتیت، HIV و تحقیقات انجام شده پس از کووید ۱۹ نشان داده اند که ویروس ها می توانند با افزایش التهاب یا اختلال انعقادی، احتمال سکته را بالا ببرند.
۴. سبک زندگی و عوامل محیطی
برخی انتخاب های روزمره، مغز را وارد بازی خطر می کنند. سیگار با کاهش اکسیژن خون و تخریب مستقیم عروق، یکی از اصلی ترین عوامل قابل حذف است. الکل به خصوص در مصرف مزمن و زیاد، می تواند فشار خون و ساختار رگ ها را مختل کند.
مواد محرک مثل کوکائین و آمفتامین باعث انقباض ناگهانی عروق، افزایش شدید فشار و تمایل به لخته سازی می شوند، و سکته را حتی در سن جوانی ممکن می سازند. استرس مزمن و بی تحرکی نیز از طریق افزایش هورمون های استرسی، بالا بردن فشار خون، ایجاد دیابت استرسی و افزایش چربی خون، ریسک را به تدریج زیاد می کنند.
محیط هم گاهی دشمن می شود. گرمای شدید، گرمازدگی و دهیدراتاسیون می توانند خون را غلیظ کنند، فشار داخلی بدن را تغییر دهند و احتمال انسداد رگ های ریز مغز را بیشتر کنند. سوء تغذیه، کم آبی و خواب نامناسب نیز معمولاً همراهان بی صدا اما اثرگذار این مسیر هستند.
۵. علل خاص و شرایط غیرمعمول اما مهم
این گروه مخصوص شرایطی است که شاید برای همه رخ ندهد، اما اگر رخ دهد، خطر جهشی افزایش پیدا می کند. بارداری به دلیل تغییرات هورمونی و افزایش طبیعی لخته پذیری خون، می تواند احتمال سکته را بیشتر کند. قرص های ضدبارداری و درمان های هورمونی نیز در برخی افراد لخته سازی را تقویت می کنند.
پره اکلامپسی و اکلامپسی در دوران بارداری، با افزایش ناگهانی فشار خون می توانند منشأ سکته هموراژیک باشند. سرطان، شیمی درمانی و برخی داروها نیز می توانند با تغییر ترکیب خون یا آسیب به عروق، یک عامل مستقیم یا تشدیدکننده باشند.
در پایان، مسمومیت های دارویی، سرب و منوکسیدکربن نیز می توانند با کاهش اکسیژن رسانی یا تخریب سیستم عصبی و عروقی، سکته مغزی را رقم بزنند. سکته در این موارد، معمولاً نتیجه ترکیب چند عامل، نه فقط یک دلیل ساده است.
تشخیص سکته مغزی
در سکته مغزی، سرعت تشخیص به اندازه ی سرعت درمان مهم است. وقتی علائم ناگهانی ایجاد شود و سکته محتمل ترین احتمال باشد، معمولاً تصویر برداری آغاز مسیر است.
CT اسکن نخستین انتخاب در اورژانس است، چون خیلی سریع انجام می شود و بیش از همه برای شناسایی خونریزی مغزی کاربرد دارد. اگر خونریزی وجود داشته باشد، پزشک باید جلوی افزایش فشار داخل جمجمه را بگیرد و هر درمانی که لخته را حل کند، تا وقتی خونریزی رد نشده باشد، ممنوع است. CT مثل چراغ قرمزی است که قبل از هر تصمیم درمانی باید تکلیف آن مشخص شود.
اما نکته مهم این است که CT همیشه جواب همه سوال ها را نمی دهد. در سکته های ایسکمیک، کوچک، عمقی یا خیلی زود هنگام، ممکن است CT کاملاً طبیعی یا بدون تغییر واضح باشد. چون تغییرات ناشی از کمبود اکسیژن و مرگ سلول های مغز، همیشه در همان دقایق اول در CT دیده نمی شوند. این یعنی اگر CT چیز مشکوکی نشان نداد، به معنی سالم بودن مغز نیست؛ فقط یعنی خونریزی بزرگی قابل مشاهده نیست.
در چنین شرایطی، MRI وارد بازی می شود؛ تصویری بسیار دقیق تر که حتی می تواند سکته های خیلی کوچک، زیرقشری، ساقه مغز یا سکته های خاموش را نشان دهد. MRI به خصوص بخشی به نام DWI دارد که در تشخیص ایسکمی حاد فوق العاده حساس است و می تواند آسیب را خیلی زودتر از CT نشان دهد. MRI مثل ذره بین مغز است، وقتی عکس معمولی چیزی را لو نداده باشد.
در کنار تصویر برداری، بررسی رگ ها نیز اهمیت دارد. داپلر عروق به پزشک کمک می کند جریان خون در شریان های بزرگ مثل کاروتید و ورتبرال را بررسی کند. اگر این رگ ها تنگ یا دچار اختلال جریان باشند، می تواند منبع سکته های ایسکمیک یا آمبولیک باشند. این تست، بدون درد و بدون اشعه است و خیلی کمک می کند منشأ مشکلات خون رسانی را پیش از تکرار حادثه شناسایی کنیم.
آنژیوگرافی مغزی اما دقیق ترین روش ارزیابی رگ های مغز است. وقتی پزشک به انسدادهای جدی، ناهنجاری های عروقی، آنوریسم یا ترومبوز وریدی مشکوک باشد، این روش نقشه کامل تری از مسیر عبور خون می دهد. آنژیوگرافی مثل جغرافیای رگ ها را واضح می سازد تا بدانیم دقیقاً کدام مسیر بسته یا آسیب دیده است.
از آنجا که بسیاری از سکته های آمبولیک از قلب شروع می شوند، نوار قلب (ECG) معمولاً بخشی از بررسی تشخیصی است. اگر ریتم نامنظم مثل فیبریلاسیون دهلیزی یا سایر آریتمی ها وجود داشته باشد، یعنی احتمال دارد لخته از قلب جدا شده و به مغز پرتاب شده باشد. بررسی قلب، گاهی missing link اصلی است.
در نهایت، آزمایش های خونی نیز نقش دارند. وقتی سکته ایسکمیک باشد یا احتمال اختلال انعقادی مطرح شود، پزشک معمولاً سراغ تست های انعقاد خون می رود تا ببیند خون فرد بیش از حد لخته پذیر است یا سیستم محافظتی ضد لخته کمبود دارد. این آزمایش ها می توانند مواردی مثل ترومبوفیلی، کمبود پروتئین C/S یا آنتی ترومبین را مشخص کنند؛ علت هایی که با چشم دیده نمی شوند اما قابل اندازه گیری هستند.

درمان سکته مغزی: اهمیت زمان طلایی
سکته مغزی مسابقه ای با زمان است؛ هر دقیقه تأخیر می تواند میلیون ها نورون را نابود کند. به همین دلیل، درمان فوری و هدفمند، تفاوت بین بازگشت عملکرد کامل یا ناتوانی دائم را رقم می زند. درمان سکته مغزی معمولاً به سه مرحله تقسیم می شود: درمان فوری، درمان تکمیلی و توانبخشی.
۱. درمان فوری (اورژانسی)
زمان طلایی در سکته مغزی ایسکمیک معمولاً ۳ تا ۴.۵ ساعت پس از شروع علائم است. در این مدت، باز کردن مسیر خون رسانی مغز، مهم ترین اقدام است.
ترومبولیز با داروی tPA
این دارو، یک حل کننده سریع لخته خون است که مسیر رگ مسدود شده را باز می کند. tPA باید سریع تزریق شود و اگر بیش از زمان طلایی مصرف شود، خطر خونریزی مغزی شدید وجود دارد. این دارو اغلب در بیمارستان های مجهز و تحت نظارت دقیق ارائه می شود.
ترومبکتومی مکانیکی
در موارد انسداد شدید رگ های بزرگ، پزشک ممکن است با ابزارهای مکانیکی، لخته را مستقیماً خارج کند. این روش می تواند حتی تا ۶ تا ۲۴ ساعت بعد از سکته در بعضی بیماران مؤثر باشد، اما هر چه زودتر انجام شود، شانس موفقیت بیشتر است.
کنترل فشار خون در سکته هموراژیک
در نوع خونریزی، تمرکز روی حل لخته نیست، بلکه کنترل فشار خون و کاهش فشار داخل جمجمه حیاتی است. هدف جلوگیری از گسترش خونریزی و کاهش فشار مکانیکی روی مغز است. در این شرایط، مراقبت های اورژانسی ICU و کنترل دقیق قند خون، اکسیژن و الکترولیت ها نیز اهمیت دارد.
درمان های تکمیلی و دارویی
پس از کنترل اورژانسی سکته مغزی، مرحله بعدی پیشگیری از سکته مجدد و محافظت از مغز و قلب است. در این مرحله، داروها نقش حیاتی دارند و معمولاً شامل ضدپلاکت ها، ضدانعقادها، کنترل فشار خون و کلسترول، مدیریت قند خون و داروهای حمایتی دیگر هستند. هدف از این داروها کاهش ریسک تکرار سکته، محافظت از عروق و بهبود عملکرد عصبی است.
جدول جامع داروهای پیشگیری و درمان تکمیلی سکته مغزی
|
دسته دارویی |
داروهای رایج | کاربرد |
|
ضدپلاکت |
آسپیرین |
پیشگیری از سکته ایسکمیک و TIA |
| ضدپلاکت | کلوپیدوگرل |
جایگزین یا مکمل آسپیرین |
|
ضدپلاکت ترکیبی |
آسپیرین + کلوپیدوگرل | بیماران با سکته حاد و ریسک بالا |
|
ضدپلاکت |
تیکاگرلور |
ضدپلاکت قوی، برای مقاومت به آسپیرین یا کلوپیدوگرل |
| ضدپلاکت | پراسوگرل |
ضدپلاکت قوی، مناسب بیماران پرخطر |
|
ضدانعقاد |
وارفارین | پیشگیری از سکته آمبولیک در فیبریلاسیون دهلیزی و ترومبوفیلی |
|
ضدانعقاد مستقیم |
دابیگاترین |
مهار مستقیم فاکتور IIa، پیشگیری از آمبولی |
| ضدانعقاد مستقیم | ریووکسابان |
مهار فاکتور Xa، فیبریلاسیون دهلیزی و ترومبوز وریدی |
|
ضدانعقاد مستقیم |
آپیکسابان | مهار فاکتور Xa، پیشگیری از سکته مجدد |
|
ضدانعقاد مستقیم |
ادوکسابان |
مهار فاکتور Xa، جایگزین وارفارین در برخی بیماران |
| داروهای کاهش فشار خون | انالاپریل، لیزینوپریل (ACE inhibitors) |
کنترل فشار خون بعد از سکته |
|
داروهای کاهش فشار خون |
لوزارتان، والزاران (ARBs) | کاهش فشار و پیشگیری از سکته مجدد |
| داروهای کاهش فشار خون | متوپرولول، آتنولول (بتابلوکرها) | کاهش بار قلبی و فشار شریانی |
| داروهای کاهش فشار خون | دیورتیک ها (هیدروکلروتیازید، فوروزماید) |
کنترل فشار و کاهش ریسک سکته |
|
داروهای کاهش کلسترول |
آتورواستاتین، روزوواستاتین، سیمواستاتین | کاهش LDL و پیشگیری از آترواسکلروز |
|
داروهای کنترل قند خون |
متفورمین، انسولین |
کنترل گلوکز و پیشگیری از آسیب عروق در دیابت |
| داروهای کنترل قند خون | گلیبورید، سیتاگلیپتین |
کنترل قند در بیماران دیابتی |
|
داروهای کاهش ادم و فشار داخل جمجمه |
مانیتول، هیپر تونیک سالین | کاهش فشار داخل مغز در سکته هموراژیک یا ایسکمیک با ادم |
|
داروهای محافظ نورونی و ضد التهاب |
NXY-059 (تحقیقاتی)، داروهای ضدالتهاب محدود | کاهش آسیب ثانویه سلول های مغز |
| داروهای مکمل حمایتی | ویتامین B12، فولات، ویتامین D | حمایت از عملکرد عصبی |
| داروهای ضد اسپاسم و کنترل حرکت | باکلوفن، تیزانیدین |
کنترل اسپاستیسیته و اختلالات حرکتی بعد از سکته |
کنترل ریسک فاکتورها
مدیریت فشار خون، دیابت، چربی خون، وزن و سبک زندگی یکی از مهم ترین اقدامات بعد از سکته است. بدون کنترل این عوامل، احتمال سکته دوم یا عود افزایش چشمگیر دارد.
۳. نقش توانبخشی
توانبخشی یک مرحله حیاتی برای بازگشت عملکرد و کیفیت زندگی است و معمولاً بلافاصله پس از تثبیت وضعیت اورژانسی شروع می شود.
فیزیوتراپی
تمرکز روی بازگرداندن قدرت و حرکت اندام ها، جلوگیری از خشکی مفاصل و حفظ تعادل است. حتی چند جلسه کوتاه در روز می تواند تفاوت چشمگیری ایجاد کند.
کاردرمانی
به بیمار کمک می کند فعالیت های روزمره مثل پوشیدن لباس، شستن و خوردن غذا را دوباره یاد بگیرد و استقلالش بازگردد.
گفتاردرمانی و تمرین بلع
در سکته های قشری یا ساقه مغز، مشکلات تکلم، بلع و کنترل دهان و زبان شایع است. تمرین های تخصصی می توانند این مهارت ها را به مرور بازگردانند و از آسپیراسیون و پنومونی ثانویه جلوگیری کنند.
تمرین تعادل و پیشگیری از افتادن
اختلال تعادل و سرگیجه، به ویژه در سکته مخچه و ساقه مغز، شایع است. تمرین های هدفمند، کاهش خطر زمین خوردن و آسیب های بعدی را فراهم می کند.

عوارض و پیامدهای سکته مغزی
سکته مغزی نه تنها مغز را تحت تاثیر قرار می دهد، بلکه کل بدن و عملکرد روزمره فرد را متأثر می کند. عوارض آن می تواند کوتاه مدت یا طولانی مدت باشد و اغلب نیازمند توانبخشی و مراقبت طولانی مدت است. دسته بندی عوارض بر اساس سیستم بدن و کارکرد مغزی کمک می کند تا تصویر کامل تری از پیامدها داشته باشیم.
۱. اختلالات حرکتی
سکته مغزی غالباً باعث آسیب به مسیرهای عصبی می شود که کنترل عضلات و حرکت را بر عهده دارند. پیامدها شامل:
- فلج یا ضعف یک طرفه (Hemiplegia/Hemiparesis)
- اسپاستیسیته: خشکی و سفتی عضلات
- آتاکسی: عدم هماهنگی حرکتی و تعادل
- دیستونی و لرزش: حرکات غیرارادی و کنترل نشده
- افتادن مکرر: به دلیل ضعف و تعادل ضعیف
- سارکوپنی: کاهش توده و قدرت عضلانی ناشی از بی تحرکی
- زخم فشاری: به دلیل فشار طولانی روی یک ناحیه و بی تحرکی
- پوکی استخوان ناشی از بی تحرکی: کاهش تراکم استخوان و افزایش خطر شکستگی
۲. اختلالات گفتار و شناخت
آسیب قشری و زیرقشری مغز می تواند ارتباط، حافظه و عملکرد شناختی را مختل کند:
- افازی: اختلال در فهم یا تولید زبان
- دی آرتریا: مشکل در تلفظ کلمات و گفتار
- اختلال حافظه، توجه و عملکرد اجرایی
- تغییرات شخصیتی و خلقی: تحریک پذیری، افسردگی، اضطراب
- دمانس پس از سکته: کاهش توانایی شناختی ماندگار
- بی توجهی یک طرفه (Neglect): ناتوانی در توجه به یک طرف بدن یا محیط
۳. اختلالات بلع و تنفسی
سکته مغزی می تواند عضلات بلع و تنفس را تحت تاثیر قرار دهد:
- دیسفاژی: مشکل در بلع
- آسپیراسیون: ورود مواد غذایی یا مایعات به مسیر تنفسی
- پنومونی آسپیره: عفونت ریوی ناشی از آسپیراسیون
- آمبولی ریه: لخته خون که به ریه منتقل می شود
۴. اختلالات بینایی و تعادل
آسیب مسیرهای بینایی و مغز می تواند باعث مشکلات دیداری و تعادلی شود:
- همی انوپی: کاهش بینایی در یک طرف میدان دید
- دوبینی: دیدن دو تصویر همزمان
- عدم تعادل و سرگیجه: افزایش خطر سقوط و زمین خوردن
۵. عوارض پزشکی ثانویه
بی تحرکی و اختلالات عصبی می توانند باعث عوارض جدی ثانویه شوند:
- عفونت ادراری و پنومونی
- لخته در پا و آمبولی ریه
- سپسیس: عفونت گسترده و تهدیدکننده زندگی
- بی اختیاری ادرار و مدفوع، احتباس ادراری، یبوست مزمن
- درد مرکزی و سندروم درد تالاموس
- صرع پس از سکته
- هذیان و اختلالات روانی حاد
- اختلال خواب و خستگی مزمن
- دیابت استرسی: اختلال موقت قند ناشی از استرس و التهاب
۶. اختلالات جنسی
سکته مغزی می تواند بر عملکرد جنسی نیز اثر بگذارد:
- کاهش میل جنسی
- اختلال نعوظ
- کاهش عملکرد جنسی کلی و رضایت جنسی
پیشگیری از سکته مغزی
پیشگیری از سکته مغزی بخش حیاتی کاهش مرگ و ناتوانی ناشی از این بیماری است و شامل کنترل عوامل خطر و اصلاح سبک زندگی می شود. نخستین گام، مدیریت فشار خون، قند خون و چربی خون است، زیرا بالا بودن هر یک از این فاکتورها احتمال آسیب به عروق مغزی و تشکیل لخته را افزایش می دهد. انتخاب یک رژیم غذایی سالم مانند رژیم مدیترانه ای یا DASH که سرشار از میوه، سبزیجات، غلات کامل و چربی های سالم است، می تواند اثر قابل توجهی در کاهش ریسک سکته داشته باشد.
فعالیت بدنی منظم نیز نقش مهمی دارد، زیرا باعث بهبود جریان خون، کنترل وزن و کاهش فشار خون می شود. ترک سیگار و محدود کردن مصرف الکل از دیگر اقدامات ضروری است، زیرا این عوامل مستقیماً به سخت شدن رگ ها و افزایش لخته سازی کمک می کنند. علاوه بر این، مدیریت استرس و رعایت کیفیت و میزان خواب کافی می تواند از افزایش فشار خون و التهاب سیستمیک جلوگیری کند. مصرف آب کافی روزانه نیز به حفظ حجم خون و جلوگیری از غلظت آن کمک می کند و از تشکیل لخته جلوگیری می نماید.
در افراد پرخطر، غربالگری بیماری هایی مانند فیبریلاسیون دهلیزی و تنگی شریان کاروتید بسیار مهم است، زیرا شناسایی و درمان زودهنگام این اختلالات می تواند جلوی بروز سکته مغزی را بگیرد. پیشگیری ترکیبی از کنترل پزشکی و سبک زندگی سالم بهترین راه برای کاهش ریسک سکته و محافظت از مغز در طولانی مدت است.

باورهای اشتباه و نکات مهم درباره سکته مغزی
سکته مغزی اغلب با تصورات غلط و باورهای نادرست همراه است که می تواند منجر به تاخیر در تشخیص و درمان شود. یکی از باورهای رایج این است که سکته فقط در سالمندان رخ می دهد. واقعیت این است که سکته می تواند در هر سنی اتفاق بیفتد و حتی افراد جوان و میانسال با عوامل خطر مانند فشار خون بالا، دیابت، چربی خون و سبک زندگی ناسالم، در معرض آن هستند.
برخی افراد تصور می کنند که سکته های کوچک یا گذرا خطری ندارند. در حالی که سکته های گذرا یا «TIA» هشدارهایی برای سکته های جدی تر هستند و بدون اقدام سریع، احتمال سکته بزرگ و شدید در روزها یا هفته های بعد افزایش می یابد. همچنین، برخی فکر می کنند اگر علائم موقتی از بین بروند، مشکلی وجود ندارد؛ این باور می تواند منجر به عدم مراجعه فوری به اورژانس و آسیب بیشتر مغز شود.
باور دیگری که گاهی مشاهده می شود این است که ماساژ دادن فرد دچار سکته می تواند مفید باشد. در واقع، چنین اقدامی هیچ کمکی به درمان نمی کند و حتی ممکن است خطر خونریزی یا آسیب های دیگر را افزایش دهد.
شناخت و رد علمی این باورهای نادرست، همراه با آموزش عمومی درباره علائم و زمان طلایی درمان سکته، می تواند جان بیماران را نجات دهد و شدت پیامدهای سکته را کاهش دهد. افراد و خانواده ها باید بدانند که هر علامت هشداردهنده، حتی اگر موقت باشد، نیازمند مراجعه فوری به اورژانس است.
زمان طلایی و اقدامات درست هنگام وقوع سکته مغزی
سکته مغزی یک اورژانس پزشکی است و زمان طلایی درمان، معمولاً اولین ۳ تا ۴.۵ ساعت پس از شروع علائم است. هر دقیقه تأخیر می تواند باعث از بین رفتن بافت مغزی بیشتری شود، بنابراین اقدام سریع حیاتی است. در صورت مشاهده علائم هشداردهنده، اولین کار تماس فوری با اورژانس است تا بیمار سریع به مرکز درمانی مجهز منتقل شود.
در این مرحله، ارائه هرگونه غذا یا نوشیدنی به بیمار می تواند خطرناک باشد، زیرا عضلات بلع ممکن است دچار اختلال شده باشند و ریسک آسپیراسیون و پنومونی افزایش می یابد. بهترین کار، قرار دادن بیمار در وضعیت مناسب و صاف است و در صورت نیاز، سر را کمی به پهلو قرار دادن برای جلوگیری از خفگی. همچنین بررسی تنفس و وضعیت هوشیاری ضروری است و در صورت اختلال، باید اقدامات احیاء یا کمک تنفسی مطابق دستورالعمل اورژانس انجام شود. مهم ترین نکته این است که هرگونه تأخیر در انتقال بیمار به مرکز درمانی، می تواند پیامدهای جبران ناپذیری داشته باشد.

توانبخشی و زندگی بعد از سکته
توانبخشی بعد از سکته مغزی بخش کلیدی بهبود عملکرد و بازگشت به زندگی روزمره است. مغز قابلیت انعطاف پذیری و بازآموزی دارد که به آن نورپلاستیسیته گفته می شود و تمرینات مداوم می توانند مسیرهای عصبی جدید ایجاد کنند و عملکرد از دست رفته را تا حد امکان بازیابی نمایند.
تمرینات منظم فیزیوتراپی، کاردرمانی، گفتاردرمانی و تمرین بلع برای بهبود حرکت، گفتار و مهارت های روزمره ضروری است. حمایت خانواده و مراقبان نیز نقش بسیار مهمی دارد، زیرا انگیزه و همراهی بیمار در موفقیت توانبخشی تأثیر مستقیم دارد.
بازگشت به کار، رانندگی و فعالیت های اجتماعی تنها با نظر پزشک و پس از ارزیابی توانایی های جسمی و شناختی بیمار امکان پذیر است. برنامه توانبخشی باید فردی و متناسب با شدت سکته و نیازهای بیمار طراحی شود تا بهترین نتیجه در کاهش ناتوانی و بازگشت به زندگی عادی حاصل شود.
جمع بندی
سکته مغزی یک اورژانس پزشکی جدی است که می تواند زندگی و عملکرد روزمره فرد را به شدت تحت تاثیر قرار دهد. مهم ترین نکات شامل شناخت سریع علائم، کنترل عوامل خطر، پیشگیری و اقدام فوری در زمان طلایی است. تست FAST، که شامل تشخیص افتادگی صورت، ضعف دست ها و اختلال گفتار است، همچنان ابزار ساده و حیاتی برای شناسایی سکته در لحظه وقوع محسوب می شود. هر دقیقه تأخیر در مراجعه به اورژانس می تواند بافت مغزی بیشتری را از بین ببرد و عوارض طولانی مدت ایجاد کند.
توانبخشی و مراقبت پس از سکته، شامل تمرینات فیزیوتراپی، کاردرمانی و گفتاردرمانی، حمایت خانواده و مدیریت سبک زندگی، نقش کلیدی در بازگشت بیمار به زندگی عادی دارند. اصلاح فشار خون، کنترل قند و چربی، ترک سیگار و الکل، رژیم غذایی سالم و فعالیت بدنی منظم از ارکان پیشگیری از سکته مجدد هستند.
برای دسترسی به منابع معتبر و علمی، می توانید به سازمان جهانی بهداشت (WHO)، انجمن مغز و اعصاب آمریکا و دایرکتوری دکتر بامن، بزرگ ترین مرجع مقالات پزشکی جهان مراجعه کنید. این مراجع اطلاعات دقیق و به روز درباره تشخیص، درمان و پیشگیری سکته مغزی ارائه می دهند و می توانند راهنمای قابل اطمینانی برای بیماران، خانواده ها و متخصصان باشند.
سوالات متداول
سکته مغزی چیست؟
چه علائمی نشان دهنده سکته هستند؟
تست FAST چیست؟
سکته فقط در سالمندان رخ می دهد؟
آیا سکته کوچک خطرناک است؟
چه اقداماتی هنگام وقوع سکته باید انجام داد؟
چه کسانی در معرض ریسک بالای سکته هستند؟
آیا سکته درمان دارد؟
چه داروهایی برای پیشگیری از سکته بعدی استفاده می شوند؟
چقدر زمان طلایی برای درمان وجود دارد؟
توانبخشی پس از سکته شامل چه مواردی است؟
آیا زندگی بعد از سکته طبیعی می شود؟
آیا سکته مغزی باعث اختلال جنسی می شود؟
آیا می توان سکته را پیشگیری کرد؟
آیا سکته می تواند دوباره اتفاق بیفتد؟
آیا سکته می تواند بدون علائم باشد؟
منابع
- American Heart Association / American Stroke Association — «2024 Guideline for the Primary Prevention of Stroke» (دستورالعمل پیشگیری اولیه از سکته مغزی ۲۰۲۴) (ovid.com)
- European Stroke Organisation (ESO) — مجموعه دستورالعمل ها و رهنمودها برای پیشگیری ثانویه، کنترل فشار خون، کلسترول و مدیریت پس از سکته (OUP Academic)
- World Stroke Organization (WSO) — مرور جامع جهانی روی دستورالعمل ها و استانداردهای مراقبت از سکته مغزی (PubMed)
- Cochrane Collaboration — گروه «قلب، سکته و گردش خون» که مرورها و متاآنالیزهای معتبر درباره پیشگیری و درمان سکته منتشر می کند (Cochrane)

