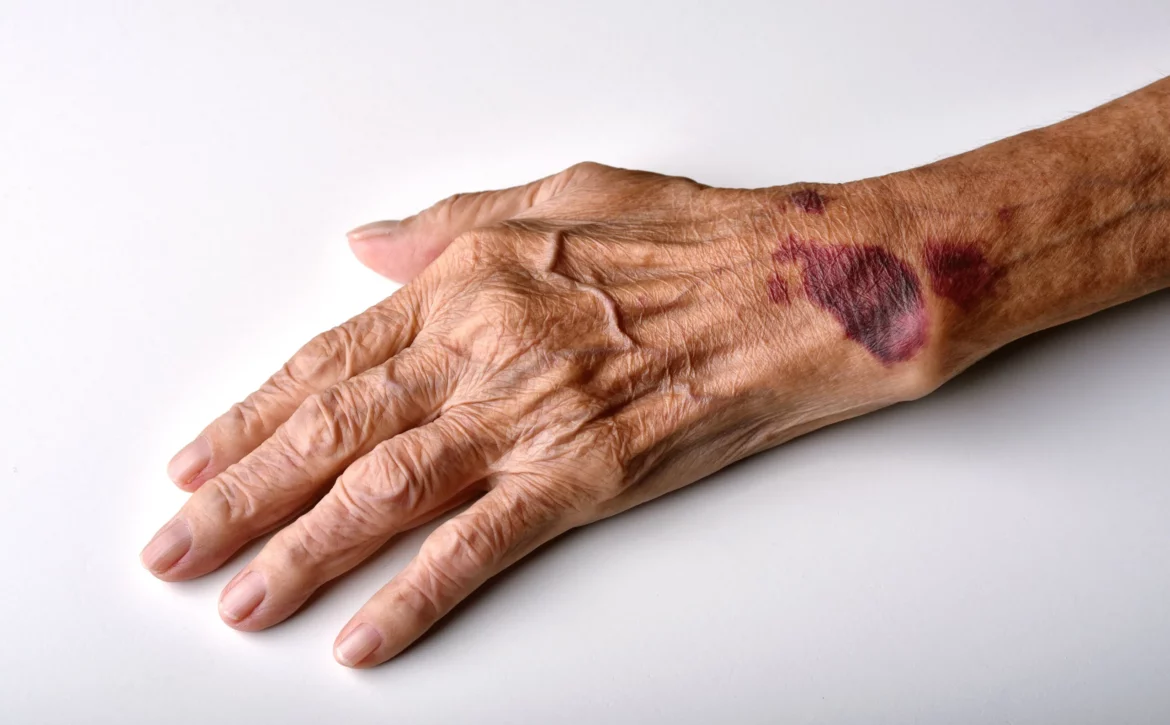
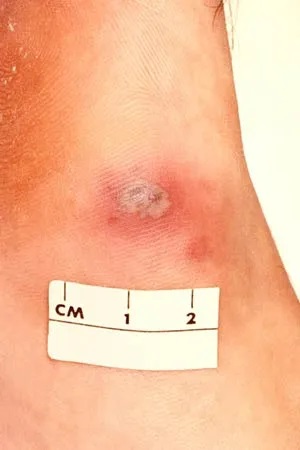
سریع ترین راه های درمان کبودی
در زندگی روزمره، پیش آمدن حوادثی مانند برخورد با اجسام سخت، زمین خوردن یا فشار ناگهانی بر اعضای بدن، کاملاً طبیعی است. یکی از شایعترین پیامدهای این اتفاقات، کبودی روی پوست است. این وضعیت میتواند هم از نظر ظاهری ناخوشایند باشد و هم گاهی با درد و ناراحتی همراه شود. خوشبختانه، روشهای متعددی برای درمان کبودی در منزل وجود دارد که میتواند به کاهش التهاب، تسریع ترمیم بافت، و بازگشت سریعتر پوست به وضعیت طبیعی کمک کند.
با این حال، اگر کبودی شدید باشد، یا همراه با علائمی مانند تورم زیاد، درد شدید، یا ایجاد برآمدگی همراه شود، ممکن است نشانگر آسیبهای جدیتری نظیر خونریزی داخلی یا شکستگی استخوان باشد. در چنین شرایطی، بهتر است از طریق سامانهی پزشکی دکتر با من با یک متخصص داخلی، پوست یا ارتوپد مشورت کنید.
مفهوم کبودی در بدن
کبودی در واقع نوعی خونریزی داخلی محدود است که در لایههای سطحی پوست اتفاق میافتد. این حالت زمانی ایجاد میشود که رگهای خونی کوچک (مویرگها) به دلیل فشار یا ضربه دچار پارگی شوند. در نتیجه، مقدار کمی خون به بافتهای اطراف نشت میکند که این موضوع باعث تغییر رنگ پوست به بنفش، آبی، سبز یا زرد میشود. درمان کبودی با هدف کاهش تورم، جلوگیری از گسترش خونریزی، تسریع در بازجذب خون توسط بدن و کاهش درد صورت میگیرد.
A bruise forms when blood vessels under the skin break. The trapped blood creates a bruise that’s black, purple or blue then changes color as it heals.
کبودی زمانی ایجاد میشود که رگهای خونی زیر پوست پاره شوند. خون محبوس شده باعث ایجاد کبودی میشود که سیاه، بنفش یا آبی است و سپس با بهبود، تغییر رنگ میدهد.
https://www.mayoclinic.org/first-aid/first-aid-bruise/basics/art-20056663
بهترین روشهای خانگی برای درمان کبودی
1. کمپرس سرد – نخستین واکنش مهم
یکی از مؤثرترین اقدامات اولیه برای درمان کبودی، استفاده از کمپرس یخ بلافاصله بعد از آسیب است. سرما باعث منقبض شدن رگهای خونی و کاهش جریان خون به ناحیه آسیبدیده میشود و از گسترش کبودی جلوگیری میکند.
روش استفاده:
-
یک تکه یخ را در پارچهای تمیز بپیچید.
-
آن را به مدت ۱۰ دقیقه روی ناحیه کبود شده قرار دهید.
-
بین هر نوبت ۲۰ دقیقه فاصله بگذارید تا پوست دچار آسیب سرمایی نشود.
-
این روند را چند بار در ۲۴ ساعت اول تکرار کنید.
اگر یخ در دسترس نیست، میتوانید از کیسهی نخود یخزده یا بسته سبزیجات فریز شده استفاده کنید.
2. استفاده از گرما بعد از گذشت ۲۴ ساعت
پس از گذشت یک روز از آسیب، استفاده از کمپرس گرم باعث گشاد شدن رگها و افزایش جریان خون به ناحیه کبود شده میشود. این کار کمک میکند خون جمع شده سریعتر جذب شود و روند درمان کبودی تسریع یابد.
روش استفاده:
-
از کیسه آب گرم یا حوله گرم شده استفاده کنید.
-
روزی ۲ تا ۳ بار، هر بار ۱۵ تا ۲۰ دقیقه، آن را روی محل کبودی قرار دهید.
-
میتوانید از حمام آب گرم هم بهره ببرید.
3. فشردهسازی با باند کشی
استفاده از باند الاستیک، مخصوصاً در ساعات اولیه پس از آسیب، از تورم بیشتر جلوگیری کرده و به جریان بهتر خون کمک میکند.
نکات مهم:
-
ناحیه را بیش از حد محکم نپیچید تا مانع گردش خون نشوید.
-
باند را در شب باز کنید و اجازه دهید پوست تنفس کند.
-
این روش به ویژه در نواحی مانند مچ پا، زانو و بازو مؤثرتر است.
4. بالا نگه داشتن عضو آسیبدیده
نگه داشتن ناحیه کبود شده در سطحی بالاتر از قلب، باعث کاهش فشار خون موضعی شده و از تجمع بیشتر خون جلوگیری میکند. این کار تورم را کم کرده و به درمان کبودی کمک میکند.
مثالها:
-
هنگام خواب، پا یا دست را با بالش بالا نگه دارید.
-
اگر کبودی در پاها است، از قرار دادن آنها روی صندلی هنگام نشستن استفاده کنید.
درمانهای طبیعی و گیاهی برای درمان کبودی
5. عسل – معجزهی طبیعت
عسل یک ماده ضدالتهاب و ضدعفونیکننده طبیعی است که علاوه بر کمک به کاهش درد و التهاب، با تغذیه بافتها باعث بازسازی سریعتر سلولها میشود.
روش استفاده:
-
مقداری عسل را مستقیماً روی پوست بمالید.
-
روی آن را با گاز استریل بپوشانید و ۲-۳ ساعت در همان وضعیت باقی بماند.
6. خمیر دندان
در بسیاری از خانهها در دسترس است و میتواند به عنوان درمان کمکی در ساعات اولیه مؤثر باشد.
نحوه مصرف:
-
لایهای نازک از خمیر دندان را شب قبل از خواب روی کبودی بمالید.
-
صبح آن را بشویید. این کار را تا زمانی که بهبود حاصل شود، تکرار کنید.
7. سرکه سفید
سرکه با تحریک جریان خون سطحی، به بازجذب خون جمعشده کمک میکند.
روش استفاده:
-
محل کبود شده را با سرکه رقیقشده ماساژ دهید.
-
این کار را روزی دو بار انجام دهید.
8. ویتامین C – محافظ طبیعی رگها
ویتامین C در بازسازی رگهای خونی آسیبدیده و افزایش کلاژنسازی پوست نقش دارد.
روشهای مصرف:
-
استفاده از مکملهای ویتامین C (با مشورت پزشک).
-
خوردن میوههایی مانند پرتقال، لیمو، کیوی، فلفل دلمهای و توتفرنگی.
-
استفاده از کرمهای موضعی حاوی ویتامین C.
9. سیر و پیاز – درمان طبیعی کبودی
این دو ماده غذایی خاصیت ضد التهابی و آنتیاکسیدانی قوی دارند که میتواند به تسریع روند درمان کبودی کمک کند.
روش استفاده:
-
عصاره سیر یا پیاز را روی ناحیه کبود شده بمالید.
-
با احتیاط استفاده شود، مخصوصاً روی پوست حساس.
10. وازلین و فلفل تند – ترکیبی گرم و موثر
فلفل تند دارای ترکیبی به نام کپسایسین است که باعث افزایش جریان خون و بازسازی بافت آسیبدیده میشود.
طرز تهیه پماد خانگی:
-
وازلین را ذوب کنید.
-
مقدار کمی فلفل قرمز آسیابشده به آن اضافه کنید.
-
مخلوط را در ظرف دربسته نگهداری و روزی یکبار روی محل کبودی بمالید (در صورت نداشتن زخم باز).
برای درمان کبودی چه زمانی به پزشک مراجعه کنیم؟
اگر علائم زیر را مشاهده کردید، مراجعه به پزشک ضروری است:
-
کبودی بدون ضربه مشخص یا دلیل واضح
-
وجود برآمدگی بزرگ و سفت در محل کبودی
-
درد شدید، تورم یا حرارت غیرعادی ناحیه کبود
-
مشاهده خون در ادرار یا مدفوع
-
کبودی در ناحیه شکم یا قفسه سینه (احتمال خونریزی داخلی)
-
کبودی مکرر یا گسترده بدون دلیل خاص
در این موارد میتوانید با مراجعه به سایت دکتر با من و دریافت نوبت از متخصصین داخلی، پوست یا ارتوپدی، از بروز مشکلات جدیتر جلوگیری کنید.
داروهای رایج برای درمان کبودی
داروهایی که پزشک برای درمان کبودی تجویز میکند معمولاً به منظور کاهش درد، التهاب و تسریع روند بهبود کبودی و آسیبهای زیرپوستی هستند. برخی از داروهای رایج شامل موارد زیر میشوند:
-
مسکنها و ضد التهابهای غیر استروئیدی (NSAIDs)
مثل ایبوپروفن (Advil, Motrin) و ناپروکسن (Aleve) که به کاهش درد و التهاب کمک میکنند. البته توجه کنید که این داروها ممکن است ریسک خونریزی را کمی افزایش دهند، پس حتماً باید تحت نظر پزشک مصرف شوند. -
استامینوفن (پاراستامول)
برای کاهش درد بدون تأثیر مستقیم روی التهاب. این دارو گزینه مناسبی است اگر استفاده از NSAIDs برای شما مناسب نباشد. -
کرمها و ژلهای موضعی ضد التهاب
مانند ژلهای حاوی دیکلوفناک یا ایبوپروفن که مستقیماً روی محل کبودی مالیده میشوند و به کاهش التهاب و درد موضعی کمک میکنند. -
آنتیهموروئیدها و کرمهای حاوی هپارین
هپارین نوعی ضد انعقاد موضعی است که ممکن است پزشک برای کمک به جذب سریعتر خونهای زیرپوستی (کبودی) تجویز کند. -
ویتامینها و مکملهای خاص
پزشک ممکن است مکمل ویتامین C یا ویتامین K را برای تقویت دیواره رگها و تسریع بهبود کبودی تجویز کند. -
در موارد شدید، اگر کبودی ناشی از اختلالات خونریزیدهنده باشد، داروهای خاص یا درمانهای دیگر بسته به علت زمینهای توسط پزشک تعیین میشود.
نکته مهم:
هرگز بدون مشورت پزشک، داروهای ضد التهاب یا مسکنها را به صورت خودسرانه مصرف نکنید، زیرا ممکن است عوارض جانبی داشته باشند یا وضعیت کبودی را بدتر کنند.
نتیجهگیری
درمان کبودی با اقدامات ساده، اصولی و طبیعی در بسیاری از موارد بهراحتی در منزل امکانپذیر است. رعایت اصول اولیه مانند کمپرس سرد، استفاده از گرما، تغذیه مناسب و بهرهگیری از گیاهان دارویی و مواد طبیعی میتواند روند بهبود را به طرز چشمگیری تسریع کند. البته توجه به علائم هشداردهنده نیز نباید فراموش شود.
با آگاهی و مراقبت صحیح، میتوانید سلامت پوست و بدن خود را حفظ کرده و از تبدیل یک کبودی ساده به مشکل بزرگتر جلوگیری کنید.
سوالات متداول
چقدر طول میکشد تا کبودی به طور کامل از بین برود؟
استفاده از یخ چه زمانی مؤثرتر است؟
آیا تغذیه در درمان کبودی نقش دارد؟
آیا همهی کبودیها به درمان نیاز دارند؟