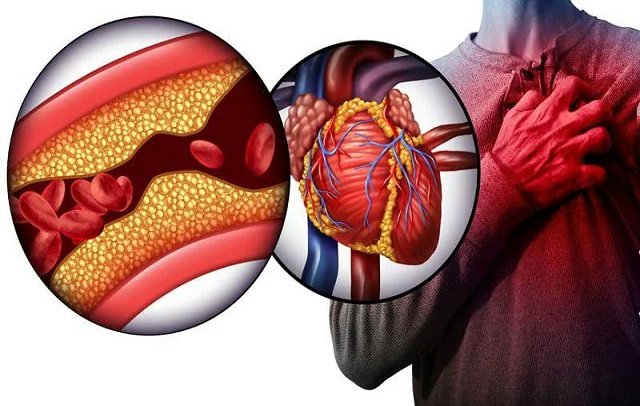
سکته قلبی یک وضعیت اورژانسی پزشکی است که در آن عروق خونی، مسدود یا تنگ شده و باعث کاهش یا قطع جریان خون به بخشی از عضله قلبی میشود. این وضعیت منجر به آسیب نسبت به عضله قلبی میشود که ممکن است عوارض جدی نظیر ضعف عضله قلبی، نارسایی قلبی، و حتی مرگ را به همراه داشته باشد.
سکته قلبی ممکن است به علت توده لختهای در عروق خونی (که به عنوان آترواسکلروز شناخته میشود) یا پارگی لخته خونی (به عنوان آتروترومبوز) اتفاق بیفتد. این وضعیت نیاز به تشخیص سریع و درمان فوری دارد تا آسیب به عضله قلبی کمتر و نتایج بهتری برای بیمار داشته باشد.
تاریخچه
سکته قلبی یکی از بیماریهای قلبی و عروقی مهم است که در طی قرون مختلف تحقیقات بسیاری را به خود جلب کرده و رویکردهای درمانی متعددی تا به امروز توسعه یافته است. در اینجا به تاریخچه کوتاه سکته قلبی از زمانهای گذشته تا امروز پرداخته میشود:
تاریخ مصر و یونان باستان
- توصیفهایی از علائم بیماریهای قلبی در متون مصر باستان و یونان باستان وجود دارد.
- افراد با درد در قفسه سینه و علائم مشابه سکته قلبی در اسطورههای یونانی نیز ذکر شدهاند.
قرون وسطی
- در قرون وسطی، تئوریهای مختلفی در مورد علت سکته قلبی ارائه شد.
- تشدید و تورم در عروق به عنوان علت احتمالی این حالت بررسی شد.
قرن 17 و 18
- آناتومی قلب و عروق به دقت مورد بررسی واقع شد و تشخیص سکته قلبی بهبود یافت.
قرن 19
- در قرن 19، ابتکارات وسیعی در ارتباط با درمان سکته قلبی اتخاذ شد.
- ایجاد اولین ایلوتوموگرافی قلبی و اجرای اولین عمل جراحی قلب در این دوران اتفاق افتاد.
قرن 20
- با پیشرفتهای علمی و پزشکی در قرن 20، دستگاههای تصویربرداری مدرن و تکنیکهای جراحی توسعه یافت.
- تحقیقات در زمینه داروهای ضد سکته قلبی و ترکیبات ضد انعقاد نیز ادامه یافت.
در دهههای اخیر
- با پیشرفت فناوری و تحقیقات در علوم پزشکی، تشخیص سکته قلبی با دقت بیشتر و روشهای جدید درمانی توسعه یافته است.
- مطالعات جامع در زمینه پیشگیری و مدیریت عوارض سکته قلبی ادامه دارد.
از آغاز تاریخ تا به امروز، تحقیقات متعددی در زمینه سکته قلبی انجام شده است و روشهای جدیدی برای تشخیص، پیشگیری و درمان این بیماری مهم ارائه شده است. به عنوان یکی از بیماریهای جدی قلبی و عروقی، شناخت کامل تاریخچه این بیماری میتواند به بهبود درمان و پیشگیری از آن کمک کند.
آمارجهانی
بیماری های قلبی عروقی (CVDs) عامل اصلی مرگ و میر در سراسر جهان هستند. در سال 2019 حدود 17.9 میلیون نفر بر اثر بیماری های قلبی عروقی جان خود را از دست دادند که 32 درصد از کل مرگ و میرهای جهانی را شامل می شود. 85 درصد از این مرگها به دلیل حمله قلبی و سکته مغزی بوده است.
بیش از سه چهارم مرگ و میرهای CVD در کشورهای با درآمد کم و متوسط اتفاق می افتد. از 17 میلیون مرگ زودرس (زیر 70 سال) به دلیل بیماری های غیرواگیر در سال 2019، 38 درصد ناشی از بیماری های قلبی عروقی بوده است.
علت سکته قلبی چیست؟
سکته قلبی معمولاً به دلیل ترکیبی از عوامل رخ میدهد. این عوامل شامل موارد زیر میشوند:
توده چربی در عروق: تودههای چربی یا پلاکها در دیواره عروق قلبی تجمع مییابند و باعث تنگی و یا انسداد عروق شده و خونرسانی به عضله قلب را مختل میکنند.
التهاب و ترشح پلاک: التهاب در دیواره عروق میتواند باعث ترشح مواد مختلف شود که باعث افزایش توده چربی و تشکیل پلاک میشوند.
افزایش فشار خون: افزایش فشار خون میتواند به آسیب دهنده عروق قلبی منجر شود و عامل اصلی سکته قلبی باشد.
دیابت: دیابت میتواند به تخریب عروق و ایجاد آسیب در دیواره عروق کمک کند.
سیگار: مصرف دخانیات باعث افزایش خطر ایجاد پلاک در عروق و تشدید تنگی آنها میشود.
ژنتیک: عوامل ژنتیکی نیز میتوانند نقش مهمی در افزایش خطر سکته قلبی ایفا کنند.
کم تحرکی: عدم ورزش منظم و کمتحرکی میتواند به افزایش وزن و افزایش خطر سکته قلبی منجر شود.
استرس: استرس ممکن است به افزایش فشار خون و تغییرات در عادات تغذیه انجام دهد که ممکن است به سکته قلبی منجر شود.
ترکیب این عوامل و نحوه تأثیر آنها بر هر فرد ممکن است متفاوت باشد. به عنوان نمونه، فردی که چندین عامل خطر دارد، از جمله فشار خون بالا، دیابت و مصرف دخانیات، خطر بیشتری برای سکته قلبی دارد. بنابراین، پیشگیری و کنترل این عوامل از اهمیت بسیاری برخوردار است.
علائم سکته قلبی چیست ؟
علائم سکته قلبی ممکن است متنوع باشند و به نوع و شدت سکته بستگی داشته باشد. این علائم معمولاً نشانه از آسیب به عضله قلب و قطع یا کاهش خونرسانی به قلب هستند. اگر فکر میکنید که شما یا کسی دیگر علائم سکته قلبی را تجربه میکنید، باید به سرعت به متخصص قلب و عروق کنید. علائم شایع این بیماری عبارتند از:
درد یا تنگی در قفسه سینه (درد قلبی): این علامت معمولاً به عنوان یک درد فشاری، تنگی یا سفتی در قفسه سینه توصیف میشود. این درد ممکن است به بازوها، گردن، شانه، یا پشت هم انتشار یابد.
تنفس سریع و غیرعادی: افراد ممکن است تنفس سریعتری داشته باشند، حتی در صورتی که استراحت میکنند.
تعریق بیدلیل: تعریق بیش از حد و بیدلیل ممکن است یکی از علائم سکته قلبی باشد.
تهوع و استفراغ: افراد ممکن است تهوع و استفراغ داشته باشند، بدون دلیل آشکار.
درد در گردن، شانه، دهان و بازوها: علاوه بر درد قلبی، درد یا تنش در مناطق دیگر مانند گردن، شانه، دهان، پشت یا بازوها نیز ممکن است اتفاق بیافتد.
احساس ضعف یا خستگی شدید: افراد ممکن است احساس ضعف عمده کنند و قادر به انجام کارهای روزمره نشوند.
گرفتگی نفس: افراد ممکن است احساس گرفتگی نفس کنند و دشواری در تنفس داشته باشند.
تغییر رنگ پوست: پوست ممکن است کمرنگ یا آبی رنگ شود.
بیاختیاری عضلات: افراد ممکن است در عضلات اندامهای خود، به ویژه اندامهای پایینی، از کنترل خارج شوند و بیاختیار شوند.
تغییر در ضربان قلب: ضربان قلب نامنظم و نامعمول میتواند یکی از علائم باشد. این شامل، فراموشی و تعداد ضربانهای زیاد قلب میشود.
سرگیجه : افراد ممکن است سرگیجه و احساس ناتوانی یا حتی افتادن تجربه کنند.
خشکی دهان و فشار خون پایین: خشکی دهان و افزایش تپش قلب همراه با افت فشار خون نیز ممکن است دیده شود.
تشنج و عدم هوشیاری: در موارد شدید،میتواند منجر به تشنج یا از دست دادن هوشیاری شود.
لازم به ذکر است که علائم سکته قلبی در همه افراد به یک شکل نیست و ممکن است تفاوتهایی داشته باشد. در هر صورت، اگر علائمی از این نوع تجربه میکنید یا از دیگران شنوایی میکنید، باید فوراً به پزشک مراجعه کرده و درخواست کمک پزشکی کنید.
تفاوت علائم سکته قلبی در خانمها و آقایان
علائم سکته قلبی در خانمها و آقایان ممکن است تفاوتهایی داشته باشد. در برخی موارد، علائم در خانمها متفاوت از آقایان بوده و یا به علت تفاوتهای جسمی و هورمونی در زنان، ممکن است کمتر شناخته شوند. در ادامه تفاوتهای مهم در علائم سکته قلبی در خانمها و آقایان آورده شده است:
درد قفسه سینه:
- آقایان: معمولاً درد قفسه سینه به شکل فشار یا فقط به منطقه قفسه سینه محدود میشود.
- خانمها: درد قفسه سینه در خانمها ممکن است به سایر مناطق مثل شانه یا پشت فشار بیاورد.
علائم تنفسی:
- آقایان: تنگی نفس معمولاً علامت اصلی نیست.
- خانمها: تنگی نفس یکی از علائم شایع سکته قلبی در خانمها است.
علائم معدهای:
- آقایان: علائم معدهای به صورت استفراغ و تهوع شایعتر است.
- خانمها: ممکن است علائم معدهای کمتر شایع باشد و درد قفسه سینه به عنوان علامت اصلی ظاهر شود.
خستگی و اضطراب:
- خستگی شدید و اضطراب ممکن است علائم سکته قلبی در خانمها باشد.
درد در بازوها:
- در برخی خانمها، درد به دست و بازوها وارد میشود.
در همه موارد، مهمترین نکته این است که اگر شما یا کسی دیگر علائمی از سکته قلبی تجربه میکنید، باید فوراً به کمک پزشکی حاصل کنید. در صورت داشتن علائم یا شک در وقوع سکته قلبی، بهترین راه احتیاط و تشخیص دقیق توسط پزشک میباشد.
عوامل زمینه ساز درد قفسه سینه
درد قفسه سینه میتواند به علت مجموعهای از عوامل زمینهساز اتفاق بیافتد. برخی از عوامل مهم عبارتند از:
1. آنژین صدری: این وضعیت ناشی از کاهش خونرسانی به عضله قلبی به علت انسداد یا تنگی عروق کرونر است و معمولاً در پاسخ به فعالیت بدنی یا استرس رخ میدهد.
2. سکته قلبی: سکته قلبی به علت انسداد کامل یکی از عروق کرونر و مرگ بخشی عضله قلبی رخ میدهد. درد قفسه سینه در این موارد به عنوان یکی از علائم اصلی شناخته میشود.
3. سوزش معده: آترواسکلروز عروق معده و اسیدی بودن محتوای معده ممکن است به درد قفسه سینه و سوزش معده منتهی شود.
4. التهاب عضله قفسه سینه (کاستالژی): این وضعیت معمولاً به علت التهاب عضلات و رباطهای قفسه سینه به وجود میآید و منجر به درد قفسه سینه میشود.
5. بیماریهای ریوی: مثل آسم یا التهاب ریه ممکن است به درد قفسه سینه منجر شوند.
6. علائم اضطرابی: اضطراب و استرس میتوانند به درد قفسه سینه منتهی شوند.
7. اختلالات عضلات و استخوانها: برخی از مشکلات مانند التهاب مفاصل یا اختلالات عضلات ممکن است به درد قفسه سینه منجر شوند.
8. سایر عوامل: برخی عوامل مانند تغذیه نامناسب، کشیدن سیگار، چاقی و فشار خون بالا نیز میتوانند به درد قفسه سینه مرتبط باشند.
تشخیص درست علت درد قفسه سینه از طریق مراجعه به پزشک و انجام تستها و اقدامات تشخیصی ضروری است تا بتوان علت واقعی این درد را مشخص کرد و به درمان مناسب دست یافت.
روش های تشخیص سکته قلبی
تشخیص این بیماری معمولاً توسط پزشکان و تیمهای پزشکی با استفاده از ترکیبی از روشها و تستهای مختلف انجام میشود. این تشخیصها به توجه به علائم بیمار و وضعیت او انجام میشوند. برخی از روشهای معمول عبارتند از:
الکتروکاردیوگرافی (ECG یا EKG): این تست از سیمهای الکترودی که بر روی پوست قرار میگیرند برای ضبط فعالیت برقی قلب استفاده میکند. الکتروکاردیوگرافی میتواند تغییرات در ضربان و الگوی الکتریکی قلب را نشان دهد.
آزمایش خون: آزمایش های خون اطلاعات مهمی از جمله میزان آنزیمهای قلبی مثل تروپونین را فراهم میکنند. افزایش میزان این آنزیمها در خون معمولاً نشاندهنده آسیب به عضله قلب است.
تصویربرداری مغزی (تشدیدی یا اکوکاردیوگرافی): این تصاویر از قلب و عروق با استفاده از امواج صوتی یا اشعه ایجاد میشوند. این تصاویر به پزشک کمک میکنند تا ناحیه آسیب دیده در قلب و میزان خونرسانی به آن را ارزیابی کنند.
آنژیوگرافی کاردیاک (کاتتریساسیون کاردیاک): در این روش، یک ماده کنتراستی تزریق میشود تا تصاویر رادیوگرافی از عروق قلبی ایجاد شود. این تست برای بررسی انسداد عروق قلبی استفاده میشود.
سیگمانت ST در ECG: افت اندازهگیری شده در سیگمانت ST از ECG نیز یکی از نشانههای مهم سکته قلبی است.
ترکیبی از این تستها و اطلاعاتی که پزشک از تاریخ پزشکی و علائم بیمار جمعآوری میکند، به تشخیص نهایی کمک میکند. همچنین، در موارد شدیدتر، تشخیص ممکن است نیاز به آنژیوپلاستی (باز کردن عروق تنگ شده) یا عمل جراحی داشته باشد. تشخیص سریع و درمان به موقع از اهمیت بسیاری برخوردار است تا بتوان جلوی آسیب به عضله قلب را گرفت.
تفاوت بین سوزشمعده و سکته قلبی
تشخیص تفاوت بین سوزش معده و سکته قلبی از اهمیت بسیاری برخوردار است، زیرا در برخی موارد، علائم این دو وضعیت مشابه به نظر میآیند. در ادامه تفاوتهای مهم بین این دو وضعیت آورده شده است:
1. علائم: درد و ناراحتی در منطقه معده (معمولاً در قسمت بالای شکم)، تهوع، استفراغ، احساس سیریزه، احساس دلتنگی معده.
2. عوامل: مصرف مواد تحریککننده معده مثل الکل، دخانیات، قهوه، خوراکیهای چرب و اسیدی، استرس.
3. تسکین با مصرف آنتیاسیدها یا داروهای معده، استراحت و تغذیه منظم.
- سکته قلبی (Myocardial Infarction):
1. علائم: درد قفسه سینه (معمولاً به صورت فشار، سنگینی، تنگی یا سوزش)، تنگی نفس، تعریق ناگهانی، استفراغ، احساس ضعف و خستگی، درد به بازوها، شانه، گردن، دهان و فک.
2. عوامل: انسداد عروق کرونر (عروق خونی که قلب را تغذیه میکنند) به دلیل توده چربی و توده لخته، سابقه خانوادگی سکته قلبی، دیابت، فشار خون بالا، سیگاری بودن، چاقی.
3. درمان فوری: نیاز به درمان اورژانسی در بیمارستان با تستهای قلبی و عروقی میباشد.
تفاوت عمده در تشخیص میان سوزش معده و سکته قلبی مربوط به محل درد، شدت درد و علائم جانبی است. در هر صورت، اگر کسی علائمی از سکته قلبی تجربه کند یا در شک و تردید باشد، باید فوراً به کمک پزشکی حاصل کند. نادرستی در تشخیص ممکن است به شرایط جدی تر و حتی مرگبار منجر شود.
کمک های اولیه در هنگام بروز سکته قلبی چیست؟
- تماس با اورژانس، هر چه زودتر به پزشکان و تیمهای اورژانسی دسترسی داشته باشید، فرصت بیشتری برای درمان موفقیتآمیز فراهم میکنید.
- در صورت مشاهده علائم گفته فرد را در حالت استراحت کامل قرار دهید و از او بخواهید از هر گونه فعالیت و حرکت اضافی پرهیز کند.
- امکان دارد در این شرایط فرد دچار استرس و تنش روحی شود که برایش می تواند بسیار مضر باشد. بنابراین سعی کنید خونسردی خود را حفظ کنید و به بیمار آرامش دهید.
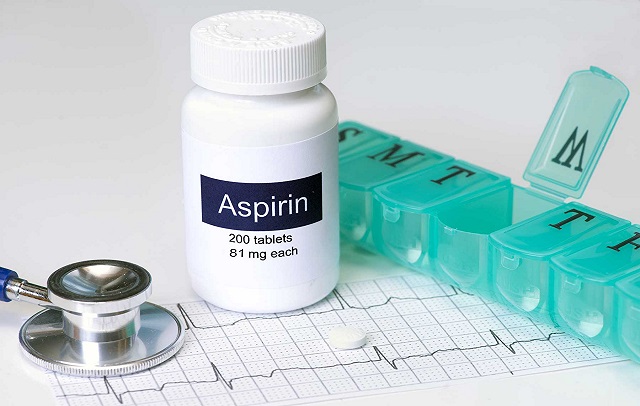
- اگر بیمار قرص آسپرین را تحت نظر پزشک مصرف میکند و پزشک این موضوع را مجاز کرده باشد، یک قرص آسپرین چاقویی را زیر زبان او قرار دهید. آسپرین میتواند فرایند لختهای خون را کاهش دهد و به خونرسانی به قلب کمک کند.
- از دادن هر گونه مواد خوراکی و نوشیدنی به بیمار پرهیز کنید.
- چنانچه بیمارتان دچار تنگی نفس شده است، فرد را در حالت نشسته قرار دهید و پاهایش را از تخت آویزان کنید.
- در صورتی که بیمار دچار افت فشار خون شده است؛ وی را در حالت خوابیده قرار دهید و پاهایش را کمی بالاتر از سطح بدن قرار دهید.
- اگر بیمار توقف تنفس دارد، میتوانید با استفاده از تنفس مصنوعی، نفسهای بیمار را تا زمانی که تیم اورژانسی حاضر شود، حفظ کنید. اگر متخصص تنفس مصنوعی نیستید، توصیه میشود تا زمان ورود تیم اورژانسی به کار ادامه دهید.
- اگر بیمار داروهای نیتروگلیسرین مصرف میکند و تجویز پزشک برای استفاده در این شرایط داده شده است، میتوانید نیتروگلیسرین را زیر زبان بیمار قرار دهید. این دارو باعث گشودن عروق و کاهش نیاز قلب به اکسیژن میشود.
- اگر فرد توقف قلبی دارد و تمرینهای CPR (تراوای تنفسی و ماساژ قلبی) را میدانید، میتوانید این تکنیکها را برای بازآموزی قلب و تنفس فرد استفاده کنید. این تکنیکها میتوانند فرصت بیشتری برای بیمار فراهم کنند.
توجه داشته باشید که دستورات و مهارتهای ارائه کمکهای اولیه و تراوای تنفسی و ماساژ قلبی توسط آموزشهای مخصوص به افراد آموزش داده میشوند. اگر شما از این مهارتها آگاهی دارید، میتوانید در مواقع اضطراری به بیمار کمک کنید. در هر صورت، تماس با خدمات اورژانسی و حضور تیم پزشکی تخصصی بسیار حیاتی است و تشخیص و درمان متخصصان برای بیمار ضروری است.
روش های پیشگیری از سکته قلبی چیست؟
پیشگیری از این بیماری بسیار مهم است و میتواند با تغییر سبک زندگی و رعایت عوامل اصلی پیشگیری انجام شود. راههای پیشگیری عبارتند از:
تغذیه سالم: مصرف یک رژیم غذایی سالم با مقدار مناسبی از میوهها، سبزیجات، ماهی، مرغ، غلات کامل، میوههای خشک، و کمچربی میتواند خطر سکته قلبی را کاهش دهد. همچنین، مصرف نمک محدود شده و کنترل کلسترول و قند خون مهم است.
ورزش منظم: ورزش روزانه باعث تقویت قلب و عروق میشود و به کاهش وزن و کنترل فشار خون کمک میکند. حداقل 30 دقیقه ورزش معتدل روزانه توصیه میشود.
ترک سیگار: سیگار زمینهساز بسیاری از بیماریهای قلبی است. ترک سیگار بهبود قابل توجهی در وضعیت قلبی ایجاد میکند.
کنترل فشار خون: فشار خون بالا یکی از عوامل خطر اصلی برای سکته قلبی است. مراجعه به پزشک و مصرف داروهای تجویز شده برای کنترل فشار خون میتواند به پیشگیری کمک کند.
مدیریت دیابت: اگر دیابت دارید، کنترل مستمر قند خون و مصرف داروهای تجویز شده توسط پزشک بسیار مهم است.
کاهش استرس: استرس میتواند به افزایش فشار خون و افزایش خطر سکته قلبی منجر شود. تکنیکهای مدیریت استرس مثل مدیتیشن و یوگا میتوانند کمک کنند.
کنترل وزن: اضافه وزن یکی از عوامل خطر سکته قلبی است. انجام تغییرات در سبک زندگی و تغذیه به کاهش وزن و حفظ وزن مناسب کمک میکند.
مصرف میانوعدههای سالم: مصرف میانوعدههای سالم با میوهها، سبزیجات، و مواد غذایی کم چربی میتواند کنترل کلسترول و قند خون را بهبود بدهد.
کنترل چربی خون: کنترل میزان کلسترول و تریگلیسریدهای خون از اهمیت بسیاری برخوردار است. این اهداف میتواند با تغذیه مناسب و مصرف داروهای تجویز شده توسط پزشک کسب شود.
توجه به عوامل ژنتیکی: در صورت داشتن تاریخ خانوادگی از بیماریهای قلبی، مشورت با پزشک در مورد میزان خطر و اقدامات پیشگیری مورد نیاز میتواند مفید باشد.
مراجعه منظم به پزشک: مراجعه منظم به پزشک برای بررسی وضعیت قلبی و انجام آزمونهای پیشگیری میتواند به شناسایی مسائل قلبی در مراحل ابتدایی کمک کند.
این اقدامات به عنوان یک بستر پیشگیری از سکته قلبی عمل میکنند و میتوانند به بهبود کیفیت زندگی و کاهش خطر ابتلا به این بیماری کمک کنند.
روش های کامل درمان سکته قلبی
درمان سکته قلبی بستگی به نوع و شدت سکته، وضعیت بیمار، و عوامل دیگر دارد. درمان ممکن است شامل مراحل زیر باشد:
ارزیابی اولیه
اولین گام، ارزیابی سریع و دقیق بیمار است. این ارزیابی شامل معاینه فیزیکی، الکتروکاردیوگرافی (ECG)، و آزمایش خون برای اندازهگیری آنزیمهای قلبی مثل تروپونین است.
تسریع درمان
در صورت تأیید سکته قلبی، هدف اصلی تسریع خونرسانی به قلب است. این میتواند با استفاده از داروهای توسعهدهنده عروق و تسریع درمان ترومبولیتیک (داروهای کاهنده لخته خون) یا با تاثیر مستقیم باز کردن عروق تنگ شده (آنژیوپلاستی یا آنژیوپلاستی با استنت) انجام شود.
داروها
پزشک ممکن است داروهایی از جمله ضد انعقاد، ضد درد، بتابلاکرها و دیگر داروها تجویز کند.
عمل جراحی
در مواردی که بلافاصله برای باز کردن عروق تنگ شده در قلب نیاز باشد، عمل جراحی قلبی ممکن است اجرا شود.
عمل آنژیوپلاستی با استنت: در این روش، عروق تنگ شده در قلب با استفاده از بالن باز میشوند و سپس استنت (یک دستگاه که به عروق کمک میکند باز بمانند) در محل عروق تعبیه میشود. این روش به عنوان “آنژیوپلاستی با استنت” شناخته میشود.
عمل کابگ دیسکتومی: در این روش، یک تونل ویژه به عروق قلبی تزریق میشود تا عروق باز شوند. این روش ممکن است در مواردی که آنژیوپلاستی ناموفق باشد مورد استفاده قرار گیرد.
عمل جراحی پس از سکته: در برخی موارد، اگر آسیب به قلب به حدی جدی باشد که نیاز به تعویض عروق (عمل جراحی کابگری) داشته باشید. در این عمل، قسمتی از عروق متضرر به وسیله یک عروق جایگزین (معمولاً عروق گلف وین) جایگزین میشود.
مراقبتهای پساعمل
پس از تسریع درمان، بیمار به واحد مراقبت های ویژه (ICU) یا واحد قلبی منتقل میشود. در اینجا، تحت نظر مداوا کنندگان متخصص قرار میگیرد و مراقبتهای پساعمل و مدیریت عوارض انجام میشود.
پیگیری و توصیههای بعد از ترخیص
بعد از ترخیص از بیمارستان، بیمار به مدت زمانی نیاز به استراحت میکند و پزشک توصیههایی در مورد تغذیه، ورزش، داروها و تغییرات در سبک زندگی ممکن است ارائه دهد.
درمان سکته قلبی از اهمیت بسیاری برخوردار است و تا زمان تأخیر کردن در تشخیص و درمان ممکن است باعث تخریب عضله قلبی شود. از آنجایی که هر سکته قلبی میتواند متفاوت باشد، تصمیمگیری در مورد درمان نهایی باید توسط پزشک تخصصی قلب و بر اساس وضعیت فرد انجام شود.
لیست داروهای معمول برای درمان سکته قلبی
درمان سکته قلبی ممکن است شامل مصرف داروهای مختلف باشد که به تخفیف علائم، کنترل عوامل خطر، و بهبود عملکرد قلبی کمک میکنند. لیست داروهای معمولاً برای درمان سکته قلبی عبارتند از:
آسپرین: آسپرین یک داروی ضد التهابی است که اثرات لختهای خون را کاهش میدهد و به توسعه عروق کمک میکند. معمولاً در ابتدای حملات قلبی تجویز میشود.
نیتروگلیسرین: این دارو باعث گشودن عروق خونی میشود و فشار خون را کاهش میدهد. برای کاهش علائم سکته قلبی مانند درد قلبی مصرف میشود.
دیگوکسین: این دارو به بهبود انقباض عضله قلبی و افزایش نیروی اندازهگیری شده در ایکوکاردیوگرافی کمک میکند.
داروهای کمکی به فشار خون: در برخی موارد، داروهایی که به تنظیم فشار خون کمک میکنند، به بیمار تجویز میشوند.
داروهای ضد اضطراب و ضد استرس: این داروها ممکن است به بیماران با سکته قلبی تجویز شوند تا به کاهش استرس و اضطراب کمک کنند.
بتابلاکرها: این داروها قلب را به افتراق و کاهش ضربان قلب تشویق میکنند. این اقدام باعث کاهش فشار خون و کار کمتر قلب میشود.
دیورتیکها: این داروها کمک به کاهش مایعات اضافی در بدن میکنند و به کنترل فشار خون کمک میکنند.
ACE inhibitor ها: این داروها باعث گشودن عروق خونی میشوند و به کنترل فشار خون و بهبود عملکرد قلبی کمک میکنند.
بلوکاتورهای کانال کلسیم: این داروها به توسعه عروق خونی و کاهش بار قلبی کمک میکنند.
آنتیکوآگولانتها: این داروها مانند وارفارین و نواپرین متعادلی را در فرآیند لختهای خون فراهم میکنند و از تشکیل لخته خون جلوگیری میکنند. آنتیکوآگولانتها به بیمارانی که مستعد تشکیل لخته خون هستند یا لخته خون دارند تجویز میشوند.
آنتیانژیوتانتها: این داروها عروق خونی را گشوده و به گردش خون به قلب کمک میکنند. آنتیانژیوتانتها ممکن است به عنوان درمان اصلی یا کمکی برای بیماران با سکته قلبی تجویز شوند.
آنتیپلتلتها: این داروها مانند کلوپیدوگرل به تشکیل لخته خون جلوگیری میکنند و به عنوان پیشگیری از رخدادهای مجدد مورد استفاده قرار میگیرند.
توصیه میشود که تمامی داروها تحت نظر متخصص قلب تجویز و مصرف شوند. همچنین، مصرف داروها باید با رعایت دقیق دستورات پزشک و در صورت وجود عوارض جانبی یا نگرانیها مورد پیگیری قرار گیرد.
عوارض سکته قلبی چیست؟
عوارض سکته قلبی میتواند بسیار جدی باشد و به شدت وضعیت سلامت فرد را تحت تاثیر قرار دهد. برخی از عوارض شایع این بیماری عبارتند از:
آسیب به عضله قلبی: سکته قلبی باعث مرگ بخشی قسمتی از عضله قلبی میشود. این آسیب ممکن است به کاهش عملکرد قلبی و عدم توانایی قلب در پمپ کافی خون به سایر اندامها منجر شود.
نارسایی قلبی: در اثر آسیب به عضله قلبی، عملکرد قلب کاهش مییابد و ممکن است به نارسایی قلبی منجر شود. این وضعیت باعث ایجاد علائمی مانند خستگی، ضعف، و تنگی نفس میشود.
آریتمیها: سکته قلبی میتواند به اختلالات ریتم قلبی منجر شود. این وضعیت به ایجاد ضربان قلبی نامنظم، تاخیر در انتقال سیگنالهای قلبی، و حتی مرگ ناگهانی منتج میشود.
تشکیل لخته خونی: برخی از بیماران پس از سکته قلبی در خطر تشکیل لختههای خونی در عروق خونی خود هستند که میتواند به انفصال و انسداد عروق (مثل عروق کرونری) منجر شود.
ضعف عضلات دیگر: عدم حرکت مناسب به علت سکته قلبی ممکن است به ضعف عضلات دیگر بدن منجر شود.
اختلالات کلیوی: برخی از بیماران پس از سکته قلبی به اختلالات کلیوی دچار میشوند، زیرا کلیهها به اکسیژن و خون کافی دسترسی نخواهند داشت.
اختلالات تنفسی: در برخی موارد، سکته قلبی میتواند به تنگی نفس یا ضعف تنفسی منجر شود.
عوارض روانی: برخی افراد به افسردگی یا اضطراب مبتلا میشوند.
مرگ: در موارد خطرناک، سکته قلبی ممکن است به مرگ منجر شود.
به علت جدی بودن عوارض سکته قلبی، تشخیص زودرس و درمان مناسب از اهمیت بسیاری برخوردار است. افراد با علائم مشکوک به سکته قلبی باید به سرعت به بیمارستان منتقل شده و تحت مراقبتهای پزشکی قرار گیرند.
سکته قلبی چه تفاوتی با ایست قلبی دارد؟
سکته قلبی (Myocardial Infarction) و ایست قلبی (Cardiac Arrest) دو وضعیت پزشکی متفاوت با تاثیرات و علائم متفاوت هستند:
سکته قلبی:
- سکته قلبی به مرور زمان ناشی از مسدود شدن یکی از عروق خونی که قلب را تغذیه میکند (عروق کرونر) است. این مسدودی عمدتاً به دلیل توده چربی و توده لخته در داخل عروق به وجود میآید.
- علائم سکته قلبی ممکن است شامل درد قفسه سینه، تنگی نفس، تعریق، استفراغ، احساس فشار یا سنگینی در قفسه سینه و دردی که به دست چپ و بازوی چپ تابانده میشود باشد.
ایست قلبی:
- ایست قلبی وضعیتی ناشی از توقف ناگهانی و بیپالس قلب است. در این وضعیت، قلب دیگر نمیتپد و تداوم جریان خون به اعضاء بدن قطع میشود.
- علائم ایست قلبی شامل عدم پالس قلبی، نفسگیری و از دست رفتن هوش میباشد. این حالت فوراً به تشنج و ترکیبی از انفارکتوس و آرامآرام مرگ منجر میشود.
به عنوان یک نکته مهم، سکته قلبی ممکن است به ایست قلبی منجر شود. در واقع، بیشتر موارد ایست قلبی ناشی از مشکلات در قلب، مانند سکته قلبی، انسداد عروق کرونر یا آریتمیهای قلبی هستند. اما این دو وضعیت به صورت جداگانه تشخیص داده میشوند و نیاز به درمان و مداخله فوری دارند.
نتیجه
سکته قلبی یک بیماری جدی است که نیازمند شناسایی زودرس و مداخله پزشکی سریع است. علائم، عوامل خطر، و درمانهای آن متنوع هستند. از جمله علائم معمول میتوان به درد در قفسه سینه، تنگی نفس، استفراغ، و ضعف اشاره کرد. عوامل خطر شامل فشار خون بالا، دیابت، سیگار کشیدن، و اضافه وزن میشوند.
تشخیص زودرس و توجه به علائم میتواند از عواقب جدی جلوگیری کند. درمان شامل داروها، تراشههای قلبی، و یا عمل جراحی ممکن است باشد. پیشگیری از سکته قلبی نیز از اهمیت بالایی برخوردار است و شامل تغذیه سالم، ورزش منظم، ترک سیگار، کنترل فشار خون و قند خون، مدیریت استرس، و دنبال کردن راههای دیگر پیشگیری میشود.
در نهایت، آگاهی از علائم سکته قلبی، اقدامات پیشگیری فعال، و مشاوره پزشکی منظم میتواند به افزایش کیفیت زندگی و کاهش خطر ابتلا به این بیماری خطرناک کمک کند. همچنین، همواره به نکات ایمنی و تغذیه مناسب توجه داشته و از مشاوره پزشکی در تمام مراحل مراقبت از سلامتی خود بهره برداری کنید.
چنانچه قبلا دچار حمله قلبی شده اید یا نشانه های سکته قلبی را دارید؛ بهتر است هر چه سریعتر به یک پزشک متخصص قلب و عروق مراجعه کنید. برای پیدا کردن بهترین متخصص قلب و عروق می توانید از سایت دکتر با من کمک بگیرید. همچنین با بهره مندی از خدمات مشاوره آنلاین و تلفنی از متخصصان قلب و عروق می توانید از بروز مشکلات اساسی جلوگیری کنید.
پرسش های متداول
- چه عواملی سبب سکته قلبی میشوند؟
عواملی مانند سن، چربی خون بالا، دیابت و کمفعالیت بدنی میتوانند عوامل خطرناک سکته قلبی باشند.
- آیا سکته قلبی قابل پیشگیری است؟
بله، از طریق تغذیه سالم، ورزش منظم و کنترل عوامل خطر میتوان از سکته قلبی پیشگیری کرد.
- آیا سکته قلبی تنها در افراد مسن رخ میدهد؟
خیر، سکته قلبی ممکن است در افرادی از تمام گروههای سنی رخ دهد.
- چگونه میتوان علائم سکته قلبی را از سایر علائم تشخیص داد؟
علائم سکته قلبی معمولاً با درد در قفسه سینه، تنفس سریع، تعریق و درد در دیگر مناطق مشخص میشوند.
- چه اقداماتی باید بعد از گذر از سکته قلبی انجام داد؟
پس از گذر از سکته قلبی، باید توصیه های پزشکی را رعایت کرده و به بهبود و تغذیه مناسب اختصاص دهید.
- آیا تمام دردهای قفسه سینه نشان دهنده سکته قلبی است؟
نه، تمام دردهای قفسه سینه نشان دهنده سکته قلبی نیستند. درد در قفسه سینه میتواند علائم مختلفی داشته باشد و ممکن است به علت انواع مشکلات پزشکی دیگر اتفاق بیفتد. این درد میتواند به اصطلاح “درد قفسه سینه” یا “آنژین صدری” نیز خوانده شود و علتهای زیادی دارد.
منابع
https://pubmed.ncbi.nlm.nih.gov/
http://www.iranhvc.ir/
https://www.heart.org/
https://www.escardio.org/