بیماری های جنسی
-
- تبخال
-
- هپاتیت سی
-
- سوزاک
-
- تبخال تناسلی
-
- بیماری جنسی جرب
-
- اچآیوی – HIV
-
- آمیبیاز
-
- کریپتوسپوریدیوزیس
-
- ژیاردیا یا ژیاردیازیس
-
- هپاتیت آ
-
- شیگلوز یا دیسانتری شیگله
-
- ویروس پاپیلوم انسانی
-
- شانکروئید یا هموفیلوس دوکرئی
-
- کلامیدیا تراکوماتیس
-
- گرانولوم مغبنی
-
- مایکوپلاسما ژنیتالیوم
-
- سیفلیس
-
- واژینوز باکتریال
-
- بیماریهای قارچی تناسلی
-
- کاندیدیازیس واژن
-
- زگیل آبکی
-
- تبخال دستگاه تناسلی نوع اول یا لوشیونوز تبخالی
-
- تبخال دستگاه تناسلی نوع دوم یا گنوکوکال آنترولیت
-
- هپاتیت ب
-
- عفونت تریکوموناس واژینالیس
-
- تینیا کروریس یا عفونت قارچی ران
-
- شپش عانه
-
- لنفوگرانولوما ونروم یا LGV
-
- گرانولوم اینگوینال یا دونوایلیتیس لنفوماتوز
-
- اورتریت یا التهاب لوله ادراری
-
- اوره پلاسما اورولیتیکوم
-
- کاندیدا آلبیکنس
-
- گاردنلا واژینالیس
انواع بیماری های جنسی و مقاربتی
بیماری های جنسی یا مقاربتی انواعی از بیماری ها هستند که از طریق سکس یا ارتباط جنسی و انجام حرکات پرخطر به وجود می آید.تبخال

-
- مرحله اول (لکه تبخال): در این مرحله، زخمی کوچک و بی درد (تبخال) در محل ورود باکتری به بدن شکل میگیرد. این زخم معمولاً در منطقه تناسلی، دهان، شکم یا مقعد قرار میگیرد. این زخم ممکن است ناچیز باشد و به طور خودبخود بهبود یابد، به همین دلیل ممکن است افراد بیشتر به آن توجه نکنند.
-
- مرحله دوم (طاسی تبخال): در این مرحله، طاسیهای قرمز روی بدن ظاهر میشوند. این طاسیها میتوانند در هر بخش از بدن ظاهر شوند و معمولاً غیر دردناک هستند. علاوه بر طاسیها، علائم دیگری مانند تب، خستگی، سردرد، تورم لنفاوی و قرمزی آلت تناسلی نیز ممکن است وجود داشته باشد.
-
- مرحله سوم (مرحله خاموشی): در این مرحله، علائم بیماری تبخال ممکن است به طور کامل بهبود یابند و یا فاقد علائم باشد. اما درواقع باکتری ترپونما پالیدوم همچنان در بدن وجود دارد و ممکن است در این مرحله سالها یا دههها بعد، عوارض جدی را به وجود آورد.
-
- مرحله چهارم (مرحله مهاجرت باکتری): در این مرحله، باکتری ترپونما پالیدوم به اعضا و ساختارهای داخلی بدن از جمله مغز، قلب، عروق خونی و استخوانها مهاجرت میکند و عوارض جدی مانند اختلالات عصبی، مشکلات قلبی، نقص اعصاب جنین در بارداری و ضعف عمومی را ایجاد میکند. با توجه به خطرات جدی که بیماری تبخال بهداشتی و جنسیتی به همراه دارد، اهمیت پیشگیری، تشخیص و درمان آن بسیار مهم است. تشخیص و درمان بیماری تبخال بایستی توسط پزشک متخصص زنان یا متخصص اورواوژ صورت بگیرد.
هپاتیت سی
تاریخچه هپاتیت سی
-
- در سال 1989، ویروس هپاتیت سی توسط دکتر میکل هوتس، دکتر مارشال هیگینز و تیم تحقیقاتی آنها کشف شد. آنها بر روی نمونههای خون از بیمارانی که مبتلا به التهاب کبد ناشی از منابع ناشناخته بودند، کار کردند و ویروس هپاتیت سی را شناسایی کردند.
-
- در سال 1990، ویروس هپاتیت سی متمایز از سایر انواع هپاتیت شناخته شد و به عنوان هپاتیت C نامگذاری شد.
-
- در سال 1997، آزمون آنتیبادی هپاتیت سی توسط سازمان بهداشت جهانی (WHO) و سازمان بینالمللی خون (ISBT) توصیه شد تا تشخیص بیماران مبتلا به این بیماری را سریعتر و موثرتر کند.
-
- از سال 2011، درمانهای نوین برای هپاتیت سی با استفاده از داروهای ضد ویروسی موثرتر و کاملاً درمانی شروع شدند. این درمانها، با درمان بدون تزریق و استفاده از داروهای خوراکی به مدت معین، توانایی درمان و بهبود کامل در بسیاری از موارد را دارند.
-
- در سال 2014، برنامه جهانی بهبود کمیته بینالمللی حقوق بشر موجب شد به اجرای برنامههای سراسری برای کنترل و پیشگیری از هپاتیت سی توجه بیشتری شود.
-
- در سال 2016، درمانهای جدید با داروهای ضد ویروسی مؤثرتر به بازار عرضه شدند و این امکان فراهم شد که بیشتر بیماران مبتلا به هپاتیت سی بهبود یابند. هپاتیت سی هنوز یک چالش جهانی در حوزه بهداشت است و تلاشهای بیشتری برای کنترل، پیشگیری و درمان این بیماری در حال انجام است.
سوزاک

تاریخچه بیماری جنسی سوزاکی
-
- در سال 1961، یک پزشک ژاپنی به نام تومیساکو کاوازاکی، اولین بار این بیماری را شناسایی و گزارش کرد. وی به بیماران و کودکانی با علائمی از جمله تب بالا، التهاب مشخص در عروق و علائم دیگر توجه کرد.
-
- در سال 1974، نام “سندروم آمیزشی سوزاکی” برای این بیماری توسط یک گروه پزشکی ژاپنی در یک کنفرانس پزشکی در ژاپن پیشنهاد شد.
-
- این بیماری در ابتدا فقط در ژاپن شناخته شده بود، اما در سالهای بعدی گزارشهایی از موارد جنسی و آمیزشی سوزاکی در سراسر جهان، از جمله اروپا، آمریکا و کشورهای آسیایی دیگر دریافت شد.
-
- تا کنون علت دقیق بیماری جنسی و آمیزشی سوزاکی مشخص نشده است، اما فرضیات مختلفی دربارهٔ عوامل ایجاد آن مطرح شده است، از جمله ویروس یا عوامل عفونی، عوامل ژنتیکی و ناهنجاری سیستم ایمنی بدن. بیماری جنسی سوزاکی همچنان یک مسئله پزشکی و تحقیقاتی فعال است و تلاشهایی برای شناخت علت و درمان این بیماری در حال انجام است. تشخیص و درمان زمانی که شبههای به بیماری جنسی سوزاکی وجود داشته باشد، بایستی توسط متخصص عفونی انجام شود.
تبخال تناسلی

بیماری جنسی جرب
اچآیوی HIV
-
- روابط جنسی بدون استفاده از روش های محافظتی مانند کاندوم با شخص آلوده.
-
- تماس مستقیم با خون یا مایعات بدنی آلوده، مانند استفاده از سوزنهای آلوده، تزریق مشترک مواد مخدر و یا تزریق خون ناامن.
-
- انتقال از مادر به نوزاد در هنگام بارداری، زمان تولد یا شیردهی.
-
- استفاده از روشهای محافظتی در روابط جنسی، مانند استفاده از کاندوم.
-
- استفاده از سرنگ و سوزن تمیز و یکبار مصرف در صورت نیاز به تزریق.
-
- عدم استفاده مشترک سرنگ، سوزن و سایر وسایل تیز و بریدهای که ممکن است خون آلوده را بهخود جذب کنند.
-
- دریافت تست اچآیوی و از انجام آزمایشات قبل از ازدواج و همچنین پیش از بارداری اطمینان حاصل کنید.
آمیبیاز

کریپتوسپوریدیوزیس

ژیاردیا

هپاتیت آ
شیگلوز

ویروس پاپیلوم انسانی یا HPV

-
- استفاده از روشهای موثر برای جلوگیری از بارداری غیرمطلوب و عفونتهای جنسی، مانند استفاده از کاندوم و واکسیناسیون HPV.
-
- مراقبت از بهداشت شخصی و بهداشت تناسلی، از جمله شستن منظم دستها و استفاده از روشهای بهداشتی در روابط جنسی.
-
- اجتناب از تماس مستقیم با زگیلها و موارد مشابه و عدم استفاده اشتراکی از عوامل بهداشتی شخصی مانند لوازم اصلاح و محصولات بهداشتی شخصی.
شانکروئید (هموفیلوس دوکرئی)

کلامیدیا تراکوماتیس

گرانولوم مغبنی

مایکوپلاسما ژنیتالیوم

سیفلیس (ترپونما پالیدوم)
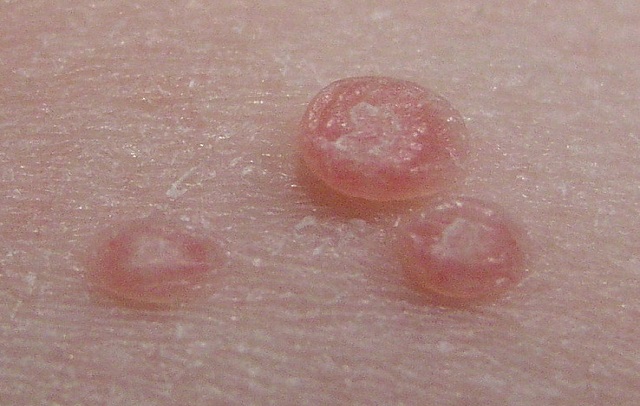
واژینوز باکتریال

قارچ

-
- عفونت قارچی واژن (واژینیت قارچی): در این بیماری، قارچهای مانند Candida albicans باعث التهاب و التهاب در واژن میشوند. علائم آن شامل خارش، سوزش، ترشحات قارچی و التهاب در ناحیه واژینال است.
-
- عفونت قارچی پوست تناسلی: قارچهایی مانند Candida میتوانند باعث عفونت پوست تناسلی شوند. علائم آن شامل خارش، سوزش، قرمزی و التهاب پوست تناسلی است.
-
- عفونت قارچی کاندیدیازیس راحتیونال: این بیماری ممکن است در نواحی تناسلی و آنوس رخ دهد و علائمی مانند خارش، سوزش و قرمزی را به همراه داشته باشد.
کاندیدیازیس واژن

-
- خارش و سوزش در واژن و منطقه اطراف آن
-
- قرمزی و التهاب در واژن
-
- ترشحات قارچی، که معمولاً سفید، لبنی و خمیری هستند
-
- درد و سوزش هنگام ادرار کردن یا رابطه جنسی
-
- حفظ بهداشت شخصی و بهداشت تناسلی منظم، شامل شستشوی منظم واژن با آب و صابون ناحیه تناسلی.
-
- استفاده از لباسهای مناسب و تمیز، به خصوص لباس های زیراندام که باید از نوع نرم و تهویهدار باشند.
-
- استفاده از پدهای بهداشتی تنفسی و تعویض منظم آنها.
-
- اجتناب از استفاده از صابونها و محصولات شیمیایی تحریککننده در محدوده واژن.
-
- استفاده از کاندوم در هنگام روابط جنسی ممکن است به کاهش خطر ابتلا به کاندیدیازیس کمک کند.
زگیل آبکی
تبخال دستگاه تناسلی نوع اول (HSV)
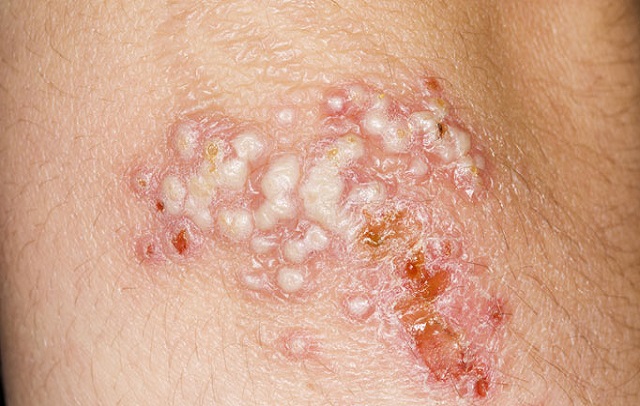
-
- ظاهر زخمهای دردناک و آفتهای قرمز یا خارشآور روی ناحیه تناسلی، به خصوص در مردان.
-
- افزایش حجم و درد در لنفوزدهای اطراف ناحیه تناسلی.
-
- ترشحات زرد یا سبز از زخمها.
تبخال دستگاه تناسلی نوع دوم (HSV)
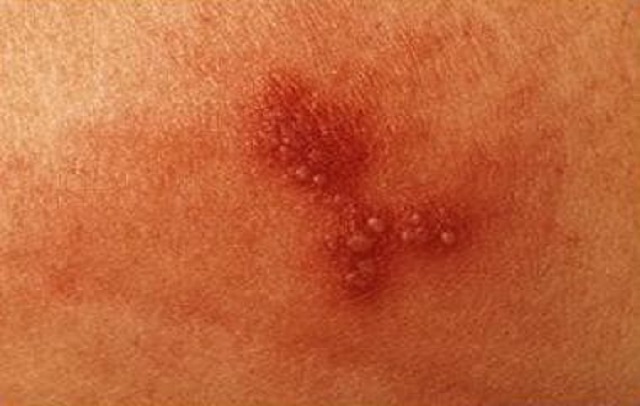
-
- سوزش و درد هنگام ادرار کردن.
-
- ترشحات زرد، سبز یا قهوهای از اعضای تناسلی.
-
- التهاب و قرمزی در ناحیه آلت تناسلی.
-
- سوزش و درد هنگام ادرار کردن.
-
- ترشحات زرد یا سبز از واژن.
-
- خونریزی بین دورههای قاعدگی.
-
- درد یا آفتها در ناحیه تناسلی.
هپاتیت ب

-
- خستگی شدید و ضعف عمومی
-
- تب و عارضههای سردرد و درد عضلانی
-
- افت اشتها و تهوع
-
- رنگ پریدن ادرار (زردی)
-
- رنگ پریدن پوست و مخاط (زردی پوستی)
-
- استفاده از وسایل جلوگیری مانند کاندوم به طور مداوم و صحیح هنگام روابط جنسی
-
- اطمینان از استفاده از وسایل تمیز و ضدعفونی برای سایر فعالیتهای جنسی مانند تمیز کردن اسباب بازیها و وسایل جنسی قبل و بعد از استفاده
-
- انجام واکسیناسیون هپاتیت ب و دریافت دوره کامل واکسین هپاتیت ب
تریکومونیازیس

-
- ترشحات زرد یا سبز از واژن که ممکن است بو دار و خوشه نباشند.
-
- خارش و سوزش در ناحیه تناسلی.
-
- التهاب و قرمزی در ناحیه تناسلی.
-
- درد هنگام رابطه جنسی یا ادرار کردن.
تینیا کروریس
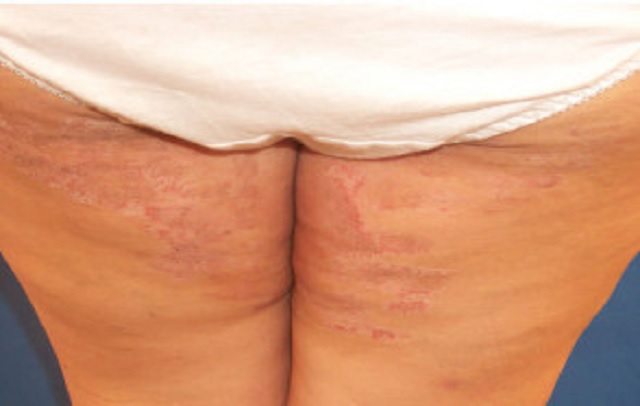
-
- خارش و سوزش در ناحیه ران، آلت تناسلی و دور مقعد
-
- قرمزی و التهاب پوست در این نواحی
-
- تشدید علائم پس از ورزش، تماس با آب گرم و تماس بین پوست
-
- نگهداری ناحیه تناسلی و ران خشک و تمیز
-
- استفاده از لباسهای مناسب و تهویهدار
-
- استفاده از حوله و لباس شخصی جداگانه
-
- عدم استفاده از اشتراکی ملزومات شخصی مانند حوله و لباس درامدی
شپش عانه

-
- خارش شدید در ناحیه عانه، پاشنه پا و بین سوراخ مقعد
-
- التهاب، قرمزی و تحریک پوست در این نواحی
-
- حضور شپش عانه یا رنگ سیاه در موهای محل عفونت
-
- اجتناب از تماس مستقیم با افرادی که علائم شپش عانه دارند
-
- استفاده از لباس شخصی جداگانه و تمیز
-
- تمیز نگه داشتن بستر خواب و ملحفهها
-
- استفاده از وسایل جداگانه در حمامهای عمومی و مراقبت از بهداشت شخصی خود
لنفوگرانولوم ونروم

-
- زخمهای کوچک و بیدرد در ناحیه تناسلی
-
- التهاب و تورم لنفاوی در مناطق نزدیک به ناحیه عفونت
-
- احساس ناراحتی و درد در ناحیه تناسلی و لگن
گرانولوم اینگوینال (به علت کلامیدیا)

-
- ظاهر زخمهای قرمز رنگ و گاهی با بافت زمینه کشسانی در ناحیه تناسلی
-
- رشد آرام و تدریجی زخمها به اندازه گرانولومها
-
- ظهور آفتها در ناحیه آنال
اورتریت

-
- درد و سوزش در هنگام ادرار کردن
-
- احساس تحریک و خارش در ناحیه ادرار
-
- خروج مقدار بیشتری از ادرار
-
- ترشحات ادراری غیرعادی (مانند قرمزی، ترشحات رنگی، یا ترشحات پیوسته)
-
- احساس درد در ناحیه پایین شکم
بیماری اوره پلاسما اورولیتیکوم
-
- التهاب و سوزش در ناحیه ادراری
-
- تغییرات در رنگ ادرار (مانند ادرار تیره یا غباری)
-
- درد یا سوزش در هنگام ادرار کردن
-
- خروج مقدار زیادی ادرار
-
- ترشحات ادراری ناعادی (مانند قرمزی یا ترشحات پیوسته)
کاندیدا آلبیکنس

-
- خارش و سوزش در ناحیه واژن
-
- التهاب و قرمزی در ناحیه واژن
-
- ترشحات سفید، کرم یا سبز رنگ از واژن
گاردنلا واژینالیس
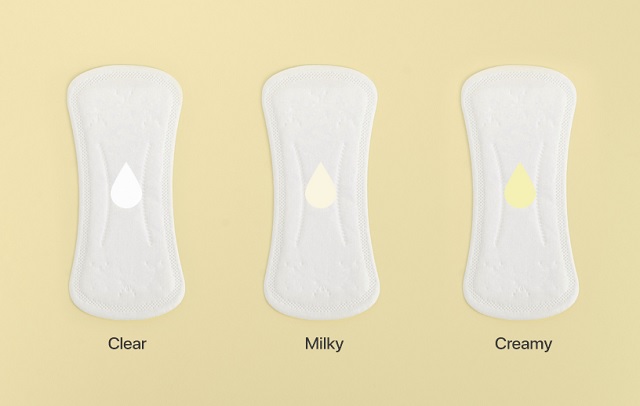
-
- ترشحات غیرطبیعی از واژن که معمولاً به شکل یک ترشح کرمی یا خاکستری با بوی نامطبوع و بدبو هستند
-
- خارش و سوزش در ناحیه واژن
-
- التهاب و قرمزی در ناحیه واژن
تاریخچه بیماری های آمیزشی و تناسلی

-
- سیفیلیس: سیفیلیس یکی از قدیمیترین بیماری های جنسی است. این بیماری توسط باکتری ترپونما پالیدوم (Treponema pallidum) ایجاد میشود. اولین گزارشها درباره سیفیلیس در اروپا در قرن 15 میلادی ثبت شده است.
-
- کلامیدیا: کلامیدیا جزو بیماری های جنسی است که توسط باکتری کلامیدیا تراکوماتیس (Chlamydia trachomatis) ایجاد میشود. این بیماری از دهه 1960 میلادی شناخته شده است.
-
- گنوره: گنوره یا آلزوت (Gonorrhea) نیز جزو بیماری های جنسی و آمیزشی است که توسط باکتری نواکسهگونوکوکوس (Neisseria gonorrhoeae) ایجاد میشود. نخستین گزارشها درباره گنوره به قرون وسطی برمیگردد.
-
- هرپس: هرپس (Herpes) نام مجموعهای از بیماریهای جنسی و آمیزشی است که توسط ویروس هرپس سیمپلکس (Herpes simplex virus) ایجاد میشود. بیماری هرپس از هزاران سال قبل شناخته شده است.
-
- آبله: آبله (Smallpox) یک بیماری واگیر و بسیار خطرناک است که توسط ویروس واریولا (Variola virus) ایجاد میشود. این بیماری در قرون وسطی و دورههای بعدی تا قرن 20 میلادی واژگونی بسیاری از جوامع جهان را بهوجود آورد. با تلاش جهانی در دهه 1970، آبله به طور رسمی از جامعه جهانی از بین برداشته شد.
-
- ایدز: ایدز (AIDS) نام بیماری ایمنی ناشی از ویروس اچ آی وی (HIV) است. این بیماری برای نخستین بار در دهه 1980 شناخته شد و از آن زمان تاکنون به یکی از بزرگترین ویروسهای همهگیر در جهان تبدیل شده است.
-
- ACOG provides several resources on STDs/STIs:
-
- Genital Herpes (PDF 641 KB)
-
- Gonorrhea, Chlamydia, and Syphilis (PDF 345 KB)
-
- Hepatitis B and Hepatitis C in Pregnancy (PDF 220 KB)
-
- HIV and Pregnancy (PDF 328 KB)
-
- How to Prevent Sexually Transmitted Infections (PDF 191 KB)
-
- Human Papillomavirus Infection (PDF 342 KB)
-
- Human Papillomavirus Vaccines (PDF 263 KB)
-
- CDC offers patient education materials on hepatitis C, hepatitis B, and human papillomavirus (HPV) in several languages.
-
- STD Wizard is a free interactive online tool based on the CDC STD Treatment Guidelines. This tool allows individuals to analyze their STD/STI risk based on their demographics and behaviors and recommends tests and vaccines based on individual responses. These recommendations can be used to start a discussion with the user’s health care provider. The STD Wizard is available from CDC in English and Spanish.
-
- o CDC also offers STD Fact Sheets in English and Spanish.
-
- CDC also has information about Zika virus, including prevention and transmission, as well as recommendations for pregnant women who might be traveling to areas with Zika.
-
- Office on Women’s Health (OWH)
-
- The NLM’s Medline Plus X-Plain module on Sexually Transmitted Diseases offers information about STDs.
-
- NIAID provides information on STD/STI research and individual STDs.

