راهنمای شناخت و مقابله با سرطان واژن
سرطان واژن : سلامت زنان یک جنبه حیاتی از کلیت رفاه بشر است و آگاهی، نقش کلیدی در رسیدگی و جلوگیری از چالشهای سلامت دارد. در میان مسائل مختلفی که زنان ممکن است با آنها روبرو شوند، سرطان واژن جایگاه مهمی دارد. در این مقاله، به بررسی جزئیات سرطان واژن میپردازیم و اطلاعات و راهنمایی برای زنانی که این سفر را طی میکنند، ارائه میدهیم.
سرطان واژن چیست؟
سرطان واژن نوعی از سرطان توموری است که در منطقه واژن، که یک بخش از اعضای تناسلی زنان میباشد، ایجاد میشود. این نوع سرطان معمولاً به عنوان سرطان واژن یا کارسینوما واژن شناخته میشود. این سرطان ممکن است در دیوارههای داخلی واژن، گردن رحم، یا ناحیه پیرامونی واژن شروع شود.
تاریخچه
تاریخچه این بیماری به طور کلی دشوار است، زیرا این بیماری تا حد زیادی در گذشته شناخته نمیشده است و اطلاعات کمی در این زمینه وجود دارد. با این حال، میتوان به تاریخچه تحقیقات و پیشرفتها در زمینه تشخیص و درمان سرطان تناسلی زنان اشاره کرد.
در دهههای اخیر، با پیشرفت تکنولوژیهای پزشکی و توسعه روشهای تشخیصی، بهترین نتایج در تشخیص و درمان سرطان واژن به دست آمده است. تکامل در فناوری تصویربرداری، مطالعات ژنتیکی، و توسعه روشهای جراحی باعث بهبود چشمگیر در شناخت و مقابله با این نوع سرطان شده است. به طور کلی، توسعه مدرن تحقیقات در زمینه سرطان تناسلی زنان به دهههای اخیر محدود نمیشود و ادامه پژوهشها و تحولات در این زمینه ادامه خواهد داشت.
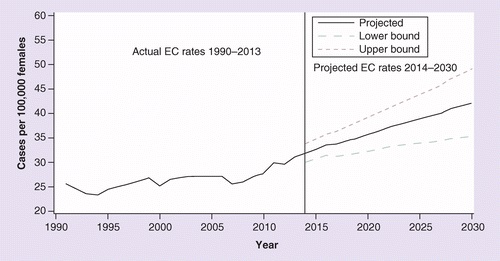
آمار جهانی
- سرطان واژن یک بدخیمی نادر است که تنها 1 تا 2 درصد از نئوپلاسم های زنانه را تشکیل می دهد.
- وقوع تخمینی سرطان مهاجم واژن 0.42 در هر 100000 زن است و از دهه 80 نسبتاً بدون تغییر باقی مانده است.
- در ایالات متحده 2420 مورد جدید تشخیص داده می شود و 820 مرگ سالانه رخ می دهد.
- خطر ابتلا به سرطان واژن در افراد با افزایش سن افزایش مییابد و میانگین سن تشخیص 67 سال است.
- این سرطان در بین افرادی که کمتر به غربالگری سرطان دهانه رحم دسترسی دارند شایعتر است.
دلایل ایجاد سرطان واژن چیست؟
علل این سرطان متنوع هستند و ممکن است توسط ترکیبی از عوامل ژنتیک، محیطی، و ویروسی تحت تأثیر قرار بگیرند. در زیر به برخی از عوامل اصلی اشاره میشود:
- عفونت با ویروس پاپیلومای انسانی (HPV) یکی از عوامل اصلی افزایش خطر ابتلا به سرطان واژن است. برخی از انواع HPV میتوانند تغییراتی در سلولهای واژن ایجاد کرده و فرایند تبدیل به سرطان را آغاز کنند.
- سابقه خانوادگی سرطان تناسلی میتواند نشاندهنده ارثی بودن بیماری باشد. اگر در خانواده تاریخچهای از سرطان واژن وجود داشته باشد، احتمال ابتلا به این بیماری افزایش مییابد.
- زنانی که در سنین جوانی شروع به فعالیت جنسی کردهاند یا با تعداد زیادی شریک جنسی مرتبط بودهاند، ممکن است بیشتر در معرض خطر ابتلا به HPV قرار گیرند.
- با افزایش سن زنان و ورود به دوران منوپوز، تغییرات هورمونی ایجاد میشود که ممکن است بر خطر ابتلا به این سرطان تأثیر بگذارد.
- برخی از عفونتهای مزمن و مانند هرپس تناسلی (HSV) میتوانند موجب افزایش خطر سرطان واژن عمل کنند.
توجه به این موارد و انجام آزمونهای پیشگیری مانند آزمون پاپ اسمیر، و در صورت لزوم، واکسیناسیون علیه HPV میتواند در کاهش خطر ابتلا به این سرطان مؤثر باشد. همچنین، مشاوره با پزشک در خصوص عوامل خطر و استراتژیهای پیشگیری میتواند بسیار مفید باشد.
نشانهها و علائم
نشانهها و علائم این سرطان ممکن است در مراحل مختلف بیماری متغیر باشند. افراد ممکن است هیچ علائمی نداشته باشند یا نشانهها به تدریج ظاهر شوند. در زیر به برخی از نشانهها و علائم احتمالی اشاره میشود:
خونریزی غیرعادی: خونریزی از واژن که ممکن است پس از رابطه جنسی، تغییرات در دورههای قاعدگی، یا در هر زمانی اتفاق بیفتد.
درد در ناحیه تناسلی: حس درد، یا فشار در ناحیه واژن که به طور مداوم احساس میشود.
تغییرات در رنگ و شکل واژن: تغییرات مشاهداتی در رنگ و شکل واژن ( تورم) که از حالت نرمال خارج شوند.
درد هنگام ادرارکردن : افراد ممکن است مشکلاتی مانند دفع مشکلات ادراری، خون در ادرار، یا درد در هنگام ادرار تجربه کنند.
افزایش ترشحات: تغییرات در مقدار یا خصوصیات ترشحات ، مثل بوی ناشایست یا رنگ غیرعادی.
درد در هنگام روابط جنسی: درد یا عدم راحتی قابل توجه در هنگام روابط جنسی که قبلاً احساس نشده باشد.
در صورت ظهور هر یک از این نشانهها، توصیه میشود فوراً به پزشک مراجعه کرده و بررسیهای لازم را انجام دهید. تشخیص زودرس و درمان مناسب میتواند اثرات مثبت زیادی بر روند بهبود داشته باشد.
روشهای پزشکی تشخیص سرطان واژن
تشخیص از طریق روشهای پزشکی مختلف صورت میگیرد. در زیر به برخی از این روشها اشاره شده است:
آزمون پاپ اسمیر (Pap Smear): این آزمون یک روش سیتولوژیک است که با بررسی سلولهای واژن و گردن رحم، تغییرات زودهنگام و پیش سرطانی را تشخیص میدهد. زنان باید به صورت دورهای این آزمون را انجام دهند.
آزمون HPV (ویروس پاپیلومای انسانی): تست HPV به بررسی وجود ویروس پاپیلومای انسانی در نمونههای سلولی از واژن میپردازد. این آزمون میتواند به شناسایی عوامل خطر ابتلا به سرطان واژن کمک کند.
آزمون بیوپسی: در صورتی که نتایج غیرطبیعی از آزمونهای پاپ اسمیر یا HPV به دست آید، پزشک ممکن است برای بررسی بیشتر، بیوپسی از منطقه مشکوک (واژن یا گردن رحم) انجام دهد. این نمونهها سپس تحت میکروسکوپ مورد بررسی قرار میگیرند.
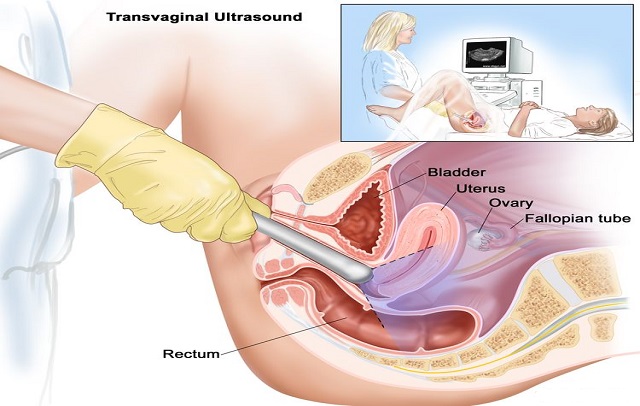
تصویربرداری (سونوگرافی و MRI): تصویربرداری با استفاده از سونوگرافی یا MRI ممکن است در تشخیص و تعیین اندازه تومورها یا تغییرات در ناحیه واژن موثر باشد.
آزمونهای خون: برخی از آزمونهای خون میتوانند نشانگرهای مرتبط با سرطان باشند و به تشخیص و پیشبینی تحولات بیماری کمک کنند.
پزشک معالج بر اساس سابقه پزشکی، علائم بالینی، و نتایج تستها تصمیمگیری در مورد روشهای تشخیصی مناسب برای هر فرد انجام میدهد. ترکیب این روشها میتواند به تشخیص دقیق و زودهنگام این سرطان کمک کند.
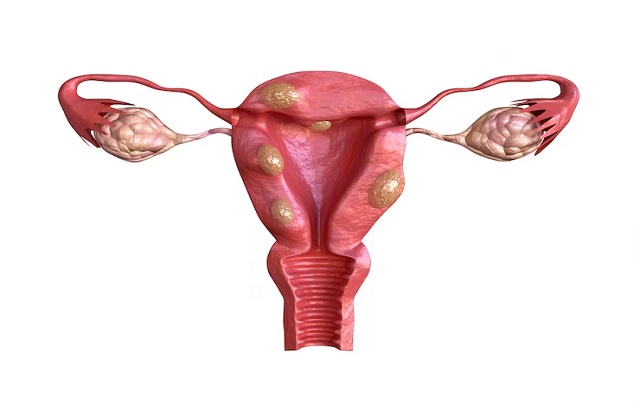
انواع سرطان واژن
سلول سنگفرشی (Squamous Cell Carcinoma) : این نوع سرطان از سلولهایی که در دیوار واژن وجود دارند، مشتق میشود. اصطلاح “سنگفرشی” به شکل و ظاهر سلولهای سرطانی اشاره دارد که شبیه به سلولهای سطح سنگفرش در واژن هستند.
غده ای (Adenocarcinoma) : این نوع سرطان از سلولهای غدهای در دیوار واژن که به غدههای بارتولین مرتبط هستند، ناشی میشود.
کارسینوم سلول سنگ فرشی واژن (Squamous Cell Carcinoma of the Vaginal) : یک نوع سرطان واژن است که اغلب پس از عمل جراحی برای حذف رحم، ایجاد میشود. این نوع سرطان ممکن است در دیگر مناطق واژن نیز ایجاد شود.
کارسینوم مختلط (Mixed Carcinoma) : سرطانی که از ترکیب دو یا چند نوع سلول مختلف در واژن شکل میگیرد.
هر نوع این سرطان نیاز به تشخیص دقیق و درمان مناسب دارد. درمان ممکن است شامل جراحی، پرتودرمانی، یا شیمی درمانی باشد و انجام تستهای بیوپسی و تصویربرداری مهم است.
راههای پیشگیری سرطان واژن
پیشگیری از این سرطان شامل یک سری اقدامات بهداشتی و تغییرات در سبک زندگی میشود. در زیر به راههای پیشگیری اشاره میشود:
واکسیناسیون علیه HPV: یکی از اصلیترین راههای پیشگیری از سرطان واژن، واکسیناسیون علیه ویروس پاپیلومای انسانی (HPV) است. این واکسنها باید در دوران نوجوانی تا قبل از هرگونه ارتباط جنسی تجویز شود.
توجه به سلامت جنسی: اجتناب از رفتارهای جنسی خطرناک و استفاده از روشهای محافظتی مثل کاندوم میتواند در کاهش خطر انتقال عفونتهای ویروسی، به ویژه HPV، مؤثر باشد.
زندگی سالم: حفظ یک سبک زندگی سالم شامل تغذیه مناسب، فعالیت بدنی منظم، وزن مناسب، اجتناب از مصرف دخانیات و محدود کردن مصرف الکل میتواند به عنوان عوامل پیشگیری کمک کننده باشند.
مشاوره ژنتیکی: در صورت وجود تاریخچه خانوادگی سرطان واژن یا سایر سرطانهای تناسلی، مشاوره ژنتیکی میتواند به شناسایی عوامل ارثی و مدیریت مناسب خطر کمک کند.
توجه به علائم و تغییرات: هرگونه علائم غیرعادی، مثل خونریزی ناشی از واژن، درد یا تغییرات در بدن باید فوراً به پزشک اطلاع داده شود.
ترکیب این راهها و پیگیری منظم با پزشک ممکن است بهترین استراتژی برای پیشگیری از سرطان واژن باشد.
گزینه های درمان
درمان این بیماری به نوع سرطان، مرحله برخورداری از آن، و ویژگیهای خاص هر بیمار متغیر است. درمان ممکن است شامل یک یا ترکیبی از روشهای زیر باشد:
- جراحی
اگر سرطان محدود به ناحیه خاصی از واژن باشد، جراحی برای برداشتن سلولهای سرطانی یا حتی بخشی از واژن (هیسترکتومی) ممکن است انجام شود. گاهی اوقات انجام عمل جراحی بر روی لنفاژها (لیمفادنکتومی) نیز لازم است.
- پرتودرمانی (Radiation Therapy)
استفاده از پرتوهای X-ray یا گاما برای نابود کردن سلولهای سرطانی و جلوگیری از رشد آنها. پرتودرمانی ممکن است به عنوان درمان اصلی یا به همراه جراحی یا شیمی درمانی مورد استفاده قرار گیرد.
- شیمی درمانی (Chemotherapy)
مصرف داروهای شیمی درمانی برای کاهش یا نابود کردن سلولهای سرطانی. این درمان ممکن است به صورت تکمیلی با سایر روشها یا به صورت اصلی برای سرطانهای پیشرفته استفاده شود.
- شیمی درمانی و پرتودرمانی (Chemoradiation)
این روش میتواند به صورت ترکیبی از شیمی درمانی و پرتودرمانی باشد و برای سرطانهای پیشرفته و یا پس از جراحی مورد استفاده قرار گیرد.
- درمان هدفمند (Targeted Therapy)
استفاده از داروهایی که به طور خاص به سلولهای سرطانی را تخریب میکنند.
- ایمونوتراپی (Immunotherapy)
استفاده از داروها یا درمانهایی که سیستم ایمنی بدن را تقویت کرده و به مبارزه با سلولهای سرطانی کمک میکنند.
عوامل خطر مرتبط با سرطان واژن
- افرادی که با ویروس پاپیلومای انسانی (HPV) عفونت دارند، خطر ابتلا به سرطان واژن را افزایش میدهند. این ویروس به عنوان یکی از عوامل اصلی ایجاد سرطان واژن شناخته شده است.
- افرادی که در سنین جوانی جنسیت خود را شروع کرده و با تعداد زیادی از شرکای جنسی ارتباط داشتهاند، ممکن است دارای خطر بالاتری برای ابتلا به سرطان واژن باشند.
- افرادی که در سنین زیر 12 سال اولین بار پریود شدهاند یا در سنین بالاتر از 50 سال وارد مرحلهی تاخیر در دوران پوستی شدهاند، خطر ابتلا به سرطان واژن بیشتری دارند.
- اگر در خانواده تاریخچهای از ابتلا به سرطان تناسلی، از جمله سرطان واژن، وجود داشته باشد، خطر ابتلا به این نوع سرطان افزایش مییابد.
- مصرف دخانیات، از جمله سیگار، نقشی در افزایش خطر ابتلا به برخی از انواع سرطانهای تناسلی ایفا میکند، از جمله سرطان واژن.
- افرادی که سیستم ایمنی ضعیفی دارند، از جمله افراد مبتلا به بیماریهای خود ایمنی، خطر ابتلا به سرطان واژن بیشتری دارند
اهمیت گسترش آگاهی درباره سرطان واژن
گسترش آگاهی درباره این بیماری اهمیت بسیاری دارد و میتواند به چند نحوه تأثیرگذار باشد:
تشویق به پیشگیری: آگاهی افراد از علل و عوامل خطر سرطان واژن، میتواند آنها را به اتخاذ رفتارهای پیشگیری از این بیماری ترغیب کند. از جمله این رفتارها میتوان به واکسیناسیون علیه HPV، مراقبتهای بهداشتی، و شرکت در آزمونهای پیشگیری اشاره کرد.
تشویق به تشخیص زودهنگام: آگاهی از علائم و نشانههای سرطان واژن میتواند افراد را به سمت تشخیص زودهنگام هدایت کند. از جمله این نشانهها میتوان به خونریزی ناشی از واژن، درد، تغییرات در رنگ و شکل واژن اشاره کرد. افراد آگاه از این موارد ممکن است به سرعت به پزشک مراجعه کرده و در صورت لزوم تستهای تشخیصی را انجام دهند.
تسهیل درمان موثر: آگاهی از گزینههای درمانی و فرآیندهای درمان میتواند به افراد کمک کند تا با اطمینان و اطلاعات کافی به تصمیمگیری در مورد درمان بپردازند. همچنین، ممکن است افراد با آگاهی از این مسائل بهترین راهکارها برای مدیریت و بهبود کیفیت زندگی پس از درمان را در نظر بگیرند.
حمایت اجتماعی: گسترش آگاهی در جامعه میتواند فرآیند پذیرش و حمایت از افراد مبتلا به سرطان واژن را تسهیل کند. این امر میتواند به افزایش حمایت روانی و اجتماعی برای بیماران کمک کند.
بنابراین، افزایش آگاهی درباره این بیماری نه تنها به پیشگیری کمک میکند بلکه به مدیریت بهتر بیماران و ارتقای کیفیت زندگی آنها نیز مؤثر است.
راهنمای مراجعه به پزشک
متخصص زنان و زایمان : پزشکان زنان و زایمان علاوه بر مراقبت از سلامت زنان و زایمان، نیز در تشخیص و مراقبت از بیماریهای زنان، از جمله سرطانهای تناسلی اختصاص دارند.
همچنین، در صورتی که پزشک شما نیاز به مشاوره تخصصی بیشتر داشته باشد، ممکن است به تخصصهای دیگری مانند پزشکی تشخیصی (رادیولوژیست) یا متخصص پزشکی هستهای ارجاع دهد.
نتیجه
سرطان واژن یک بیماری خطرناک و نادر است که به تشخیص و درمان زودهنگام نیاز دارد. آگاهی از علل، علائم، و فاکتورهای خطر مرتبط با این نوع سرطان، اهمیت پیشگیری و ارتقاء سلامت جنسی، میتواند به افراد کمک کند تا خود را محافظتی از این بیماری کنند. همچنین، مشارکت در برنامههای آزمون پیشگیری و انجام آزمونهای تشخیصی میتواند در تشخیص زودهنگام و افزایش شانس درمان موفقیت آمیز به کمک بیاید. افراد باید به دقت به نشانههای بدنی خود توجه کنند و در صورت وجود هرگونه نشانه نادرست یا نگرانکننده، سریعاً به پزشک مراجعه کنند. این تدابیر به عنوان یک راهنمای جامع برای پیشگیری، تشخیص، و درمان سرطان واژن در جامعه میتواند نقش مؤثری ایفا کند.
اگر به دنبال یک راهنمای جامع و کاربردی نسبت به این مشکل هستید به سایت پزشکی دکتر با من مراجعه کنید. این سایت با بیش از 7000 هزار متخصص در این حوزه، یک منبع قابل اعتماد برای دریافت اطلاعات علمی و مقالات بهروز میباشد. با اطلاعات ارائه شده و پیگیری نکات پیشنهادی در این سایت، هر فرد قادر به مدیریت بهتر و بهبود کیفیت زندگی از طریق مقابله با چالشهای سرطان واژن خواهد بود.
پرسش های متداول
آیا وجود خونریزی ناشی از واژن یا هر تغییر غیرعادی دیگری در منطقه تناسلی ممکن است نشانه سرطان واژن باشد؟
بله، وجود خونریزی ناشی از واژن یا هر تغییر غیرعادی دیگری در منطقه تناسلی میتواند یکی از نشانههای سرطان واژن باشد. سرطان واژن ممکن است باعث تغییرات در بافتهای واژن شود که موجب خونریزی ناشی از این منطقه شود. این خونریزی ممکن است در هنگام رابطه جنسی، در زمان دورههای پریودی، یا به صورت ناگهانی و بدون دلیل آشکار اتفاق بیافتد.
آیا انجام آزمونهای پیشگیری مانند آزمون پاپ اسمیر در تشخیص زودهنگام تأثیرگذار است؟
بله، آزمون پاپ اسمیر به عنوان یک آزمون پیشگیری مهم برای تشخیص تغییرات زودهنگام در سلولهای واژن و گردن رحم شناخته میشود.
آیا پس از درمان میتوان به طبیعت برگشت و زندگی روزمره را ادامه داد؟
بله، با این حال، تأثیرات درمان و تغییراتی که ممکن است در ناحیه تناسلی به وجود آید، ممکن است تأثیرگذار باشد. این تغییرات شامل مسائلی مانند عدم توانایی در رابطه جنسی، تغییرات در تجربیات جنسی، یا تغییرات در ناحیه تناسلی میشود.
آیا نقش ایمنی بدن در مقابله با سرطان واژن مهم است و چگونه میتوان آن را تقویت کرد؟
بله، نقش سیستم ایمنی بدن بسیار مهم است. سیستم ایمنی نقشی اساسی در شناسایی و از بین بردن سلولهای غیرطبیعی یا متغیر تا جلوگیری از تشکیل تومورهای خطرناک بدن دارد.
منابع
Invasive vaginal carcinoma: Analysis of early-stage disease
Vaginal cancer: The role of infectious and environmental factors
A Population-Based Study of Squamous Cell Vaginal Cancer: HPV and Cofactors
Case-control study of in situ and invasive carcinoma of the vagina
Squamous carcinoma of the vagina: Treatment, complications and long-term follow-up