سرطان تخمدان یک تهدید ساکت است که به توجه ما نیاز دارد. در این مقاله به پیچیدگیهای این بیماری که اغلب نادیده گرفته میشود، می پردازیم. علائم و نشانهها را بررسی کرده و بر اهمیت تدابیر پیشگیرانه، گزینههای درمانی و جنبههای عاطفی مرتبط با تشخیص تمرکز خواهیم کرد.
سرطان تخمدان چیست؟
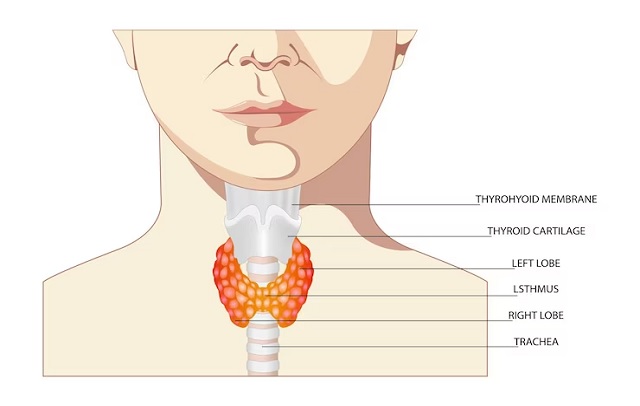
سرطان تخمدان یک نوع سرطان است که در تخمدانها، اعضایی که در ناحیه پایین شکم زنان قرار دارند، ایجاد میشود. تخمدانها بخشی از سیستم تولید تخمک و هورمونهای زنانه هستند.
بیشتر موارد این نوع سرطان در زنانی که در دهههای 40 و 50 سالگی هستند، تشخیص داده میشود. با این حال، ممکن است در هر سنی از زندگی زنان رخ دهد. برخی از موارد این نوع سرطان در زنان جوانتر نیز گزارش شده است، اما احتمال ابتلا به آن با افزایش سن به طور قابل توجهی افزایش مییابد.
تاریخچه
- قرن نوزدهم و قبل از آن
در این دوران، شناخت علمی در مورد بسیاری از امراض، از جمله سرطان، کم بود. افراد بیشتر بر اساس تجربیات خود و اندکی از دستاوردهای پزشکان و محققان از آن دوران به درمان بیماریها پرداختند.
- قرن بیستم
در این دوره، با پیشرفت تحقیقات علمی و پزشکی، شناخت نسبت به انواع مختلف سرطانها افزایش یافت. امکانات تشخیصی نیز بهبود یافت و روشهای جدیدی برای تشخیص سرطان تخمدان به کار گرفته شد.
- قرن بیست و یکم
با پیشرفتهای بسیار در زمینه فناوری و پزشکی، تشخیص و درمان سرطان تخمدان بهبود یافته است. آزمونهای تصویربرداری پیشرفتهتر و روشهای درمانی متنوع تر در دسترس قرار گرفتهاند.
تشخیص سرطان تخمدان اغلب در مراحل پیشرفتهتر بیماری صورت میپذیرد، زیرا در مراحل ابتدایی ممکن است علائم خاصی وجود نداشته باشد. اهمیت برنامههای آزمایشهای پیشگیرانه و مراجعه به پزشک برای بررسی منظم نقش بسیار مهمی در زمینه تشخیص زودهنگام این بیماری دارد.
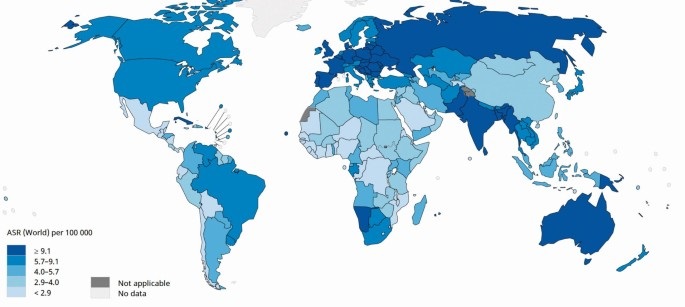
آمار جهانی
در سال 2020، 313959 زن در سراسر جهان به سرطان تخمدان مبتلا شدند. تا سال 2040 این رقم به 445721 افزایش خواهد یافت که 42 درصد افزایش می یابد.
سرطان تخمدان و سلامت زنان
یک نوع سرطان است که در تخمدانهای زنان شکل میگیرد. این بیماری ممکن است بر سلامت زنان تأثیرات جدی بگذارد. در زیر به برخی از این تأثیرات اشاره شده است:
تولید تخمک و باروری: سرطان تخمدان ممکن است به عنوان یک عامل مؤثر در باروری زنان عمل کند. اگر تومور در تخمدانها رشد کند، ممکن است تأثیرات منفی بر روی تولید تخمک و قابلیت باروری زنان داشته باشد.
اثر بر سیکل ماهانه: برخی از زنان ممکن است تغییرات در سیکل ماهانهشان را تجربه کنند. این تغییرات میتواند شامل نامنظمیها، خونریزی بیش از حد، یا مشکلات دیگر باشد که به دلیل تأثیر بر تخمدانها ایجاد میشود.
تشخیص زودرس و درمان موثر میتواند به کاهش تأثیرات مخرب بر سلامت زنان کمک کند. همچنین، حمایت روانشناختی و اطلاعات صحیح در مورد بیماری و گزینههای درمانی نیز از اهمیت بالایی برخوردار است.
انواع سرطان تخمدان (ovarian cancer)
یک بیماری پیچیده است و میتواند در انواع مختلفی ظاهر شود. این انواع میتوانند از لحاظ سلولی و همچنین از نظر تشخیص و درمان متفاوت باشند. در زیر، به برخی از انواع این بیماری اشاره میشود:
اپیتلیال (Epithelial Ovarian Cancer)
- بیشترین تعداد موارد سرطان تخمدان به این نوع مرتبط است.
- این نوع بیشتر از سلولهای پوششی تخمدان نشأت میگیرد.
- مراحل اولیه علائم کمی دارد، معمولاً در مراحل پیشرفته تشخیص داده میشود.
گرانولوزا (Granulosa Cell Tumor)
- این نوع سرطان از سلولهای گرانولوزا در تخمدان نشأت میگیرد.
- معمولاً همراه با افزایش سطح هورمونهای زنانه، به ویژه استروژن، مرتبط است.
کارسینوم موسینوس (Mucinous Carcinoma)
- این نوع سرطان از سلولهای ترشح کننده موکوس نشأت میگیرد.
- در برخی موارد میتواند در سایر بخشهای بدن، نه تنها تخمدان، ظاهر شود.
تومور برنر (Brenner Tumor)
- این نوع نادرتر در تخمدان نشأت میگیرد.
- برخی از این تومورها ممکن است خوشخیم باشند.
سرطان خوشخیم تخمدان (Benign Ovarian Tumors)
- برخی از تومورهای تخمدان خوشخیم هستند و به طور عمومی خطر زندگی ندارند.
- این انواع تومورها میتوانند از سلولهای مختلف تشکیل شوند.
هر نوع سرطان تخمدان نیاز به تشخیص و درمان مخصوص به خود دارد، و انواع مختلف، درجات مختلف و نیاز به درمان دارند.
علائم سرطان تخمدان
در مراحل ابتدایی ممکن است بدون علائم یا با علائم کمی ظاهر شود. با پیشرفت بیماری، علائم ممکن است ظاهر شوند، اما مهمترین نکته این است که علائم سرطان تخمدان به شدت ناخواسته و عموماً نامشخص هستند. برخی از علائم ممکن شامل موارد زیر هستند:
- درد در ناحیه پایین شکم
- تورم در ناحیه شکم
- تغییر در دوره قاعدگی
- مشکلات گوارشی
- خستگی و ضعف عمومی
- درد در زمان ادرار
نکته مهم این است که این علائم همگی ممکن است به علت دیگر مشکلات به وجود آیند، ولی در صورت تجربه هر یک از این علائم، بهتر است به پزشک مراجعه کرده و بررسیهای لازم را انجام داده تا مشکل تشخیص داده شود و در صورت لزوم، درمان مناسب شروع گردد.
دلایل سرطان تخمدان
دلایل ابتلا به سرطان تخمدان متعدد و پیچیده هستند و هنوز دقیقاً درک کامل از علل این نوع سرطان به دست نیامده است. با این حال، برخی از عوامل و علل ممکنه که با افزایش احتمال ابتلا به سرطان تخمدان مرتبط هستند، عبارتند از:
عوامل ژنتیک و خانوادگی
- وجود سابقه خانوادگی میتواند احتمال ابتلا به این نوع سرطان را افزایش دهد.
سن
- ریسک ابتلا به سرطان تخمدان با افزایش سن افراد افزایش مییابد. بیشترین موارد این نوع سرطان در زنان پس از دوران 40 سالگی تشخیص داده میشود.
عدم بارداری یا تاخیر در بارداری
- زنانی که هرگز باردار نشدهاند یا اولین بارداری آنها به دلیل تاخیر در بارداری در دوران بالاتری اتفاق افتاده باشد، ممکن است با افزایش ریسک ابتلا به این سرطان مواجه شوند.
استفاده از درمانهای هورمونی
- استفاده از درمانهای هورمونی، به ویژه اگر به مدت طولانی ادامه یابد، ممکن است باعث افزایش ریسک این بیماری شود.
سابقه بیماریهای تخمدان
سابقه برخی از بیماریهای تخمدان، مانند نقصهای تخمدان یا تشکیل کیستهای تخمدانی، ممکن است ریسک ابتلا به سرطان را افزایش دهد.
چاقی
- افراد دارای اضافه وزن ممکن است ریسک بالاتری برای ابتلا به این بیماری داشته باشند.
سابقه بیماریهای التهابی
- برخی از بیماریهای التهابی تخمدان ممکن است ریسک ابتلا به سرطان را افزایش دهند.
توجه به این نکات و انجام بررسیهای منظم و مشاوره با پزشک در موارد خاص میتواند به تشخیص زودهنگام و پیشگیری از این بیماری کمک کند.
روشهای پزشکی تشخیص سرطان تخمدان
تشخیص این بیماری از طریق چندین روش پزشکی مختلف انجام میشود. در زیر، به برخی از این روشها اشاره شده است:
- آزمایشهای خونی
این آزمون اغلب برای ارزیابی سطح آنتیژن CA-125 در خون استفاده میشود. افزایش سطح CA-125 ممکن است نشاندهنده وجود مشکلات در تخمدان باشد. با این حال، افزایش CA-125 همیشه نشاندهنده سرطان تخمدان نیست و ممکن است به دلیل دیگر علل نیز رخ دهد.
- تصویربرداری
- اسکن تخمدان (CT Scan) و MRI
اسکن تخمدان و تصاویر MRI ممکن است با کمک تصاویر سهبعدی اطلاعات بیشتری از وضعیت تخمدانها و اطراف آنها فراهم کنند.
- سونوگرافی تخمدان (Transvaginal Ultrasound)
این روش تصویربرداری با استفاده از امواج صوتی برای تصویر گیری تخمدانها و ساطح داخلی لگن استفاده میشود.
- پت اسکن
پت اسکن تخمدان ممکن است در تشخیص انتشار سرطان به مناطق دیگر از بدن موثر باشد.
- آزمایشهای بافتنما (Biopsy):
آزمایشهای بافتنما به منظور جمعآوری نمونه بافت از تخمدان یا مناطق مشکوک به سرطان جهت تحلیل تحت میکروسکوپ استفاده میشوند.
- لاپاراسکوپی
این روش به منظور مشاهده مستقیم تخمدانها و جمعآوری نمونه بافت از طریق یک دستگاه لاپاراسکوپی انجام میشود.
ترکیبی از این روشها به کار گرفته میشود تا تشخیص دقیق تر و برنامه درمانی مناسبتری برای بیمار تعیین شود. همچنین، در صورتی که علائم مشکوک وجود داشته باشد، مراجعه به متخصص زنان و انجام بررسیهای منظم اهمیت دارد.
راههای پیشگیری از سرطان تخمدان
پیشگیری از این بیماری میتواند شامل تغییرات در سبک زندگی و اجرای اقدامات پیشگیرانه باشد. در زیر، به برخی از راههای پیشگیری اشاره شده است:
برنامهریزی برای باروری و بارداری: برنامهریزی برای بارداری در دوران مناسب ممکن است به عنوان یک عامل پیشگیری موثر در برابر سرطان تخمدان عمل کند.
مراقبتهای پزشکی منظم: مراجعه به پزشک برای بررسیهای منظم و اجرای آزمونهای تصویربرداری به کمک تشخیص زودهنگام و درمان موثر کمک میکند.
کنترل وزن: حفظ وزن و پیشگیری از چاقی میتواند به کاهش ریسک ابتلا به سرطان تخمدان کمک کند.
فعالیتهای ورزشی: ورزش منظم و فعالیتهای بدنی ممکن است به تقویت سیستم ایمنی بدن و کاهش ریسک ابتلا به این بیماری کمک کند.
مصرف مواد غذایی سالم: مصرف میوهها و سبزیجات، کاهش مصرف چربیهای اشباع شده و انتخاب مواد غذایی سالم میتواند به پیشگیری کمک کند.
کاهش استفاده از درمانهای هورمونی: استفاده طولانیمدت از درمانهای هورمونی برای کنترل بعضی از شرایط ممکن است باعث افزایش ریسک سرطان تخمدان شود. قبل از شروع یا تغییر درمانهای هورمونی، بهتر است با پزشک مشورت کنید.
چکاپ موردی در خانواده: اگر در خانواده سابقه ابتلا به سرطان تخمدان وجود دارد، ممکن است مفید باشد که افراد دیگر نیز به بررسی و آزمایشهای پزشکی منظم تشویق شوند.
مشاوره با متخصص زنان و زایمان در مورد استراتژیهای پیشگیری و زندگی سالم میتواند مفید باشد.
درمان سرطان تخمدان
درمان این بیماری وابسته به مرحله بالینی بیماری، نوع سلولی سرطان، و ویژگیهای خاص هر بیمار میباشد. درمان معمولاً شامل یک یا ترکیبی از روشهای زیر میشود:
جراحی
- جراحی برای برداشت تخمدان یا ارگانهای مجاور در صورت انتشار سرطان به این ارگانها ممکن است اجرا شود. در موارد بعضی، جراحی حذف کل تخمدانها (بیلاترال سالپینگوآفورکتومی) اجرا میشود.
شیمیدرمانی
مصرف داروهای شیمیدرمانی برای کاهش یا از بین بردن سلولهای سرطانی استفاده میشود. این درمان ممکن است پیش از جراحی (شیمیدرمانی قبل از جراحی)، بعد از جراحی (شیمیدرمانی پس از جراحی) یا به تنهایی به عنوان درمان اصلی اجرا شود.
ترکیب شیمیدرمانی و رادیوتراپی
برخی از بیماران ممکن است ترکیبی از شیمیدرمانی و رادیوتراپی (ترکیب درمانی) دریافت کنند. این روش ممکن است در مواردی که سرطان به اطراف تخمدانها یا ارگانهای دیگر انتشار یافته باشد، مورد استفاده قرار گیرد.
رادیوتراپی
رادیوتراپی برای کاهش اندازه تومور یا درمان مناطقی از بدن که سلولهای سرطانی در آنها قرارگرفتهاند، استفاده میشود.
درمان هورمونی
در برخی از موارد، از درمانهای هورمونی برای کنترل و کاهش فعالیت هورمونی که سلولهای سرطانی را تحریک میکند، استفاده میشود.
در هر صورت، برنامه درمانی باید توسط تیم درمانی متخصص ترتیب داده شود و به موارد خاص هر بیمار بستگی دارد. مراقبتهای نقاهتی و حمایتی نیز از اهمیت بالایی برخوردارند تا به بهبودی فیزیکی و روانی بیمار کمک شود.
تاثیرات عاطفی و روانی این بیماری چیست؟
این بیماری علاوه بر اثرات فیزیکی، تأثیرات قابل توجهی بر جنبههای عاطفی و روانی فرد مبتلا و اطرافیانش دارد. در زیر به برخی از آنها اشاره شده است:
- اضطراب ونگرانی
- خبر دریافت تشخیص سرطان ممکن است باعث افزایش اضطراب و نگرانی شود. این امر ممکن است به دلیل ترس از ناامیدی، تأثیرات درمان، و نگرانیهای مربوط به وضعیت باشد.
- درمانهای شیمیدرمانی، جراحی، یا دیگر روشهای درمانی ممکن است باعث ایجاد استرس و ناراحتی شوند. تجربه عوارض جانبی و تغییرات در ظاهر نیز میتواند اثرات ناراحتکننده داشته باشد.
- بعد از درمان موفق، افراد ممکن است نگران بازگشت سرطان (پیشآگهی) شوند. این ترس ممکن است به مرور زمان کاهش یابد، اما ممکن است همیشه باقی بماند.
- تغییر در تصویر بدنی
- اگر جراحی برای برداشت تخمدان انجام شود، تغییرات در تصویر بدنی ممکن است ایجاد شود. این تغییرات ممکن است شامل جراحیهای جایگزین، اثرات جانبی جراحی، یا تغییر در ارگانهای بدن باشد.
- ممکن است درمانهای شیمیدرمانی و دیگر درمانها باعث تغییرات در وزن شود. افزایش وزن یا کاهش وزن میتواند تأثیرات ناخواستهای بر تصویر بدنی داشته باشد.
- شیمیدرمانی ممکن است باعث از دست رفتن موهای سر و سایر قسمتهای بدن شود. این تغییر ممکن است تأثیرات جسمانی و عاطفی داشته باشد.
- برخی از درمانهای سرطان ممکن است بر روی پوست تأثیر بگذارند. این شامل تغییرات در رنگ پوست، خشکی پوست، یا علائم دیگر مانند لکهها و آسیبهای پوستی است.
- تأثیر بر روابط
- سرطان تخمدان میتواند بر روابط با اعضای خانواده تأثیر بگذارد. افراد ممکن است احساس کنند که خانواده آنها نیز درگیر این بحران است و این ممکن است بر روابط آنها اثر بگذارد.
- این بیماری میتواند باعث انزوا و تغییر در روابط اجتماعی شود. افراد ممکن است به دلیل فاصلهگذاری از فعالیتهای اجتماعی دوری کنند.
- برخی از افراد ممکن است در روابط عاطفی تغییراتی را تجربه کنند. اضطراب، نگرانی، و تأثیرات جانبی درمان ممکن است به عنوان عواملی مؤثر در روابط عاطفی ظاهر شوند.
- حمایت از خانواده و دوستان در این مرحله بسیار اهمیت دارد. برخی از افراد ممکن است حس کنند که افراد در اطرافشان نمیتوانند به درستی درک کنند یا حمایت کافی ارائه دهند.
- برخی از زنان ممکن است مشکلات جنسی را در اثر سرطان تخمدان تجربه کنند که میتواند به تغییر در روابط عاطفی منجر شود.
مراجعه به حمایتهای روانشناختی، گروههای حمایتی، و بهرهگیری از منابع روانپزشکی میتواند به فرد در مواجهه با جنبههای عاطفی و روانی سرطان تخمدان کمک کند. همچنین، حمایت از خانواده و اطرافیان نقش مهمی در بهبود روانی فرد مبتلا به سرطان ایفا میکند.
لیست داروها
داروهای شیمیدرمانی:
پلاسیتاکسل (Paclitaxel): یک داروی شیمیدرمانی است که به عنوان یک مهارکننده میکروتوبولین عمل میکند و باعث مهار رشد سلولهای سرطانی میشود.
کاربوپلاتین (Carboplatin) : یک داروی شیمیدرمانی پلاتینیومی است که به عنوان یک عامل تشکیل DNA از دست رفته در سلولهای سرطانی عمل میکند.
داروهای هدفمند:
اولاپاریب (Olaparib) : یک داروی هدفمند است که در درمان سرطان تخمدان با نقش مهم در مواردی که سلولهای سرطانی دارای خطاهای ژنتیکی مشخصی هستند، مورد استفاده قرار میگیرد.
داروهای هورمونی:
تاموکسیفن (Tamoxifen) : یک داروی هورمونی است که در برخی از موارد سرطان تخمدان ممکن است مورد استفاده قرار گیرد.
داروهای ایمونوتراپی:
در بعضی موارد، داروهای ایمونوتراپی نیز ممکن است در درمان سرطان تخمدان مورد استفاده قرار گیرند.
تعیین نوع و رژیم درمان دقیق بستگی به ویژگیهای بیمار، مرحله بیماری، و نتایج تستهای تشخیصی دارد و توسط تیم درمانی تعیین میشود. همچنین، ممکن است در طول درمان تغییراتی در رژیم دارویی ایجاد شود تا بهترین نتایج به دست آید.
آیا زنانی که پس از درمان سرطان تخمدان باردار میشوند، خطر بازگشت سرطان بیشتری دارند؟
تا تاریخ (ژانویه 2022)، اطلاعات دقیق در مورد تأثیر بارداری بر خطر بازگشت سرطان تخمدان ممکن است متناوب باشد و ممکن است به عوامل متعددی بستگی داشته باشد، از جمله نوع و مرحله سرطان، درمان انجام شده، و وضعیت خود زنان.
تحقیقات نشان دادهاند که برخی زنان پس از درمان سرطان تخمدان و بارداری، ممکن است خطر بازگشت سرطان را تجربه کنند، اما این موضوع بسیار پیچیده است و نیاز به ارزیابی دقیق توسط تیم درمانی دارد.
عواملی که ممکن است بر تصمیم به بارداری و تأثیر آن بر خطر بازگشت سرطان تخمدان تأثیر بگذارند، شامل نوع درمان انجام شده (جراحی، شیمیدرمانی، تراکمسازی تشعشعی و… ) و نوع سرطان تخمدان میشوند. در برخی موارد، بعد از درمان سرطان، پزشک ممکن است توصیه کند تا زن مدت زمانی قبل از اینکه تصمیم به بارداری بگیرد، منتظر بماند.
برای اطلاعات بیشتر و بررسی وضعیت خود، مهم است با متخصص زنان و زایمان کنید. او میتواند با توجه به جزئیات مربوط به وضعیت شما، بهترین راهنمایی را ارائه دهد.
آیا سرطان تخمدان کشنده است؟
این بیماری میتواند در صورتی که در مراحل زودرس تشخیص داده نشود، خطرناک باشد. به طور کلی، درمان و پیشگیری از گسترش سرطان به مراحل زودرس و تشخیص زودرس بستگی دارد. اگر در مراحل اولیه تشخیص داده شود و درمان مناسبی اعمال شود، احتمال بهبود بسیار بیشتر است.
اما اگر سرطان به مراحل پیشرفته تر و گسترش یافته باشد و به دلیل مواردی مانند عدم پاسخ به درمان یا عدم توانایی در کنترل بیماری، درمان کارآمد نباشد، ممکن است به طور مستقیم یا غیرمستقیم زندگی را تهدید کند.
مهمترین عامل در پیشبینی نتایج و زندگی بیماران سرطان تخمدان، مرحله بالینی بیماری در زمان تشخیص و شروع درمان است. به همین دلیل، تشخیص زودرس، درمان مناسب، و پیگیری دقیق با پزشکان تخصصی میتواند تأثیر بسزایی در پیشبینی نتایج داشته باشد.
نتیجه
سرطان تخمدان یک بیماری جدی است که تأثیرات وسیعی بر روی سلامت زنان دارد. علائم آن و شناخت نشانهها اهمیت دارد. تشخیص زودرس و درمان مناسب میتواند از اهمیت بالایی برخوردار باشد و تغییرات در سبک زندگی، از جمله تغذیه سالم، ورزش منظم، و کاهش عوامل خطری میتوانند به کاهش خطر ابتلا به این بیماری کمک کنند. به علاوه، مراقبتهای پزشکی منظم و آگاهی از علائم مشکوک میتوانند در شناسایی زودرس مشکلات و اقدامات لازم برای مقابله با این بیماری کمک کنند.
چنانچه دچار این بیماری شده اید یا نشانه های سرطان تخمدان را دارید؛ بهتر است هر چه سریعتر به یک پزشک متخصص مراجعه کنید. برای پیدا کردن بهترین متخصص زنان و زایمان می توانید از سایت دکتر با من کمک بگیرید. همچنین با بهره مندی از خدمات مشاوره آنلاین و تلفنی از متخصصان زنان می توانید از بروز مشکلات اساسی جلوگیری کنید.
پرسش های متداول
آیا سرطان تخمدان درمان میشود؟
بله، اما نوع درمان و پاسخ به آن به عواملی مانند نوع سرطان، مرحله بالینی بیماری، سلامت عمومی بیمار، و ترجیحات درمانی بستگی دارد.
چگونه میتوان از نشانههای سرطان تخمدان آگاه شد؟
اگر زنان تغییرات غیرعادی در شکل و اندازه شکم، درد یا فشار شدید در شکم، یا تغییرات ناگهانی در سیکل ماهانه تجربه کنند، به پزشک خود مراجعه و تستهای لازم را انجام دهند.
آیا سرطان تخمدان در دوران قاعدگی رخ میدهد؟
بله، سرطان تخمدان ممکن است در هر سنی رخ دهد، اما بیشتر در زنان بالای 50 سال شیوع دارد.
آیا سرطان تخمدان قابل پیشگیری است؟
در برخی موارد، تغییرات در سبک زندگی نظیر تغذیه سالم، ورزش منظم، و مراقبتهای پزشکی منظم میتوانند به کاهش خطر ابتلا به این بیماری کمک کنند.
منابع
?What is ovarian cancer
A New Direction in Preventing Ovarian Cancer
Ovarian cancer
Ovarian Cancer: A Guide for Patients