هر آنچه باید راجع به ناتوانی ذهنی بدانید
بالا رفتن سطح آگاهی در جامعه در خصوص بیماری های روانپزشکی هدف ماست. در نتیجه تیم تخصصی روانپزشکی دکتر با من همواره تلاش نموده تا بهترین روانپزشک های تهران و سایر شهرهای ایران را شناخته و با انواع بیماری های روانی نیز آشنا شوید. در این مطلب نیز در خصوص بیماری ناتوانی ذهنی نگارش نموده ایم که پیشنهاد می کنیم تا انتهای مطلب همراه ما باشید.
تاریخچه بیماری
ناتوانی ذهنی یکی از قدیمیترین بیماریهای شناخته شده در جوامع انسانی است و به عنوان یکی از اختلالات روانی-اجتماعی شناخته میشود. تاریخچه این بیماری به دوران باستان بازمیگردد و در تمدنهایی مانند تمدنهای یونان باستان، رومی، ایران باستان و هندوستان باستان به عنوان یک بیماری شناخته شده بود.
در دوران قرون وسطی، به ناتوانی ذهنی توجه ویژهای شده و به عنوان یک بیماری شناخته شده بود. در این دوره، مردم به طرق مختلفی به بیماران ناتوانی ذهنی روی میآوردند و اغلب این بیماران به عنوان یک نوع از شیاطین تلقی میشدند. در اوایل قرن ۱۸، جامعه پزشکی در اروپا شروع به بررسی بیماریهای روانی کرد و ناتوانی ذهنی را به عنوان یکی از بیماریهای روانی شناختند.
در قرن ۱۹، فیلیپ پینل، پزشکی فرانسوی، به کشف روشهای جدید درمان کندذهنان پرداخت و بسیاری از بیماران را درمان کرد. پس از آن، مراکز درمانی و مراکز آموزشی برای ناتوانان ذهنی در سراسر جهان تاسیس شدند و روشهای مختلفی برای درمان و پشتیبانی از این افراد توسعه یافت.
امروزه، برخی از محققان بر این باورند که بیماری کند ذهنی به عنوان یکی از اختلالات عصبی شناختی شناخته شده و میتواند به وسیله روشهای مختلف درمانی مدیریت شود.
مفهوم بیماری ناتوانی ذهنی
ناتوانی ذهنی به عدم توانایی فرد در انجام وظایف مرتبط با فعالیتهای ذهنی اشاره دارد. این مشکل ممکن است در حوزههای مختلفی مانند یادگیری، توجه، حافظه، پردازش اطلاعات و … بروز کند و معمولا با توجه به شدت آن، میتواند برای فرد دچار مشکلات جدی و بزرگی شود. برخی از علائم ناتوانی ذهنی شامل اِشکال در یادگیری و تفکر، کاهش حافظه، عدم تمرکز، ناتوانی در حل مسائل و … میباشند. معمولا این مشکل با تمرینات و روشهای آموزشی مختلف قابل بهبود و کاهش است.
به عنوان مثال، برای بهبود یادگیری و تفکر، فرد میتواند از تمریناتی مانند حل مسائل منطقی، بازیهای ذهنی، خواندن و نوشتن استفاده کند. همچنین، استفاده از روشهایی مانند تکرار و تمرین مکرر نیز بهبود بخشیدن به حافظه و یادگیری کمک میکند. برای افزایش تمرکز نیز میتوان از روشهای مختلفی مانند مدیتیشن، تمرینهای تنفسی و یا روشهای تمرینی دیگر استفاده کرد.
در موارد شدیدتر ناتوانی ذهنی، بهتر است با بهترین دکتر فوق تخصص مغز و اعصاب در سایت دکتر با من و یا روانپزشکان مشورت کرد تا راههای مناسب برای درمان این مشکل پیدا شود. همچنین، از اهمیت بالایی برای جلوگیری از بروز ناتوانی ذهنی در سالمندان، کودکان و افرادی با بیماریهای ذهنی برخوردار است.
به همین دلیل، رعایت سبک زندگی سالم و انجام فعالیتهای ذهنی مختلف به منظور تحریک و بهبود عملکرد مغز، بسیار مهم است.
علت بیماری ناتوانی ذهنی چیست؟
علت این بیماری معمولاً به عوامل مختلفی برمیگردد. برخی از این عوامل شامل مشکلات ژنتیکی، آسیب به مغز در دوران جنینی یا در دوران کودکی، عفونتهای مغزی، مصرف مواد مخدر توسط مادر در دوران بارداری، نقص تغذیه، بیماریهای مزمن و مشکلات پزشکی دیگر میباشد.
در برخی موارد، علت بیماری عقب ماندگی ذهنی مشخص نیست و احتمالاً به عوامل مختلفی مانند محیطی و ژنتیکی بازمیگردد. از آنجا که عقب ماندگی ذهنی یک بیماری چند عاملی است، شناسایی دقیق علل آن میتواند چالش برانگیز باشد.
بیماری ناتوانی ذهنی در افرادی که از آن رنج میبرند، میتواند باعث محدودیتهای جدی در زندگی روزمره شان شود. این بیماری میتواند تاثیر بسیاری بر روی روابط اجتماعی، تحصیلی، شغلی و روانی افراد داشته باشد. برخی از افراد ناتوان ذهنی ممکن است نیاز به کمک دائمی در تمامی زمینههای زندگی داشته باشند، در حالی که برخی دیگر میتوانند به طور مستقل در برخی از فعالیتهای روزمره شرکت کنند.
مدیریت و درمان این بیماری بسته به شدت و نوعِ آن متفاوت است. در برخی موارد، ترکیبی از درمانهای دارویی و روشهای غیر دارویی میتواند موثر باشد. همچنین، برخی از افراد نیاز به پشتیبانی در تمامی زمینههای زندگی خود دارند. این پشتیبانیها ممکن است شامل خدمات آموزشی، کمک درمانی، پشتیبانی خانوادگی و توانبخشی باشد.
در کنار مدیریت و درمان بیماری ناتوانی ذهنی، توانمندسازی این افراد و افزایش اعتماد به نفس شان از اهداف اصلی درمان است. به کمک روشهای مختلفی مانند آموزش مهارتهای اجتماعی و تحصیلی، توانمندی این افراد بهبود یافته و آنها را قادر به شرکت بیشتر در فعالیتهای روزمره و اجتماعی خود می کند.
راه های پیشگیری از ناتوانی ذهنی چیست؟
اگر چه عوامل بسیاری میتوانند به بروز این بیماری منجر شوند، اما برخی از این عوامل قابل پیشگیری هستند. به عنوان مثال:
- پیشگیری از عفونتهای مغزی: بهداشت و بهداشت عمومی، واکسیناسیون، ایمنی مسلمانه، ایجاد فضاهای بهداشتی مناسب و استفاده از مواد ضدعفونی کننده میتوانند به پیشگیری از بروز عفونتهای مغزی که از جمله عوامل بروز بیماری ناتوانی ذهنی هستند، کمک کنند.
- ارائه مشاوره به زنان باردار: مصرف مواد مخدر و الکل توسط زنان باردار میتواند منجر به بروز بیماری کند ذهنی در فرزندان شان شود. بنابراین، ارائه مشاوره به زنان باردار در خصوص مصرف این موارد دقت کنند.
انواع مدل های مختلف ناتوانی ذهنی
ناتوانی ذهنی شامل چندین نوع میشود که در ادامه به آنها اشاره خواهیم کرد:
- اختلال نارسایی توجه / بیش فعالی: افرادی که در این گروه قرار میگیرند، دچار مشکلاتی مانند ناتوانی در تمرکز، فراموشی، بیانضباطی و بیحوصلگی هستند.
- اختلال یادگیری: این نوع ناتوانی ذهنی شامل مشکلات در فرایند یادگیری است. برخی از این مشکلات شامل ناتوانی در خواندن، نوشتن، حساب کردن، درک مطلب و یادداشتبرداری است.
- اختلال اضطراب اجتماعی: افرادی که دچار این نوع اختلال هستند، مشکلاتی مانند ترس و نگرانی در مواجهه با اجتماع، عدم رضایت از خود و احساس شرم و ترس از نقد دیگران را تجربه میکنند.
- اختلال افسردگی: افرادی که در این گروه قرار میگیرند، احساس ناراحتی، افسردگی، ناامیدی و نارضایتی زیادی دارند.
- اختلال اضطراب عمومی: افرادی که در این گروه قرار میگیرند، در مواجهه با موقعیتهای مختلف اضطراب زیادی تجربه میکنند و این اضطراب باعث تغییر در رفتار و عملکرد آنها میشود.
- اختلال دوقطبی: افرادی که در گروه اختلال دوقطبی قرار میگیرند، تغییرات شدید در حالت خلقی و افکارشان تجربه میکنند که به دو صورت افسردگی شدید یا هیجان زیاد و پرشوری رخ میدهد.
- اختلال اسکیزوفرنی: این نوع ناتوانی ذهنی شامل مشکلاتی مانند از دست دادن ارتباط با واقعیت، تصورات غلط و عجیب و غریب، تفکر پریودیک، شنیدن صداها و دیدن تصاویر واقعیتپردازانه است.
- اختلالات خوردن: اختلال خوردن شامل مشکلاتی مانند بیاشتهایی، اضطراب در مورد وزن و شکل بدن، خوردن بیش از حد و ترکیبات غذایی غلط است.
- اختلالات خواب: افرادی که در این گروه قرار میگیرند، مشکلاتی مانند بیخوابی، خواب آلودگی، بیداری شبانه، خوابآوری نهایتا و خواب بیش از حد دارند.
- اختلالات اعتیاد: این نوع ناتوانی ذهنی شامل اعتیاد به مواد مخدر، الکل، دخانیات، بازیهای رایانهای و اینترنت است.
- اختلالات رفتاری: این نوع ناتوانی ذهنی شامل مشکلاتی مانند بیاحترامی به دیگران، تعارض با قوانین و مقررات، تعارض با دیگران، خشونت و خصومت است.
این فهرست نیز کامل نیست و نوعی دیگر از ناتوانی ذهنی نیز وجود دارد. همچنین برخی از افراد ممکن است دارای چند نوع ناتوانی ذهنی باشند. برای تشخیص و درمان هر نوع ناتوانی ذهنی، نیاز به مشاوره و درمان از جانب متخصصین دارید.
مراحل بیماری ناتوانی ذهنی
ناتوانی ذهنی یک بیماری پیچیده است که ممکن است در طول زمان تغییر کند. این بیماری به طور معمول در دوران کودکی تشخیص داده میشود ولی ممکن است به دلیل عوامل مختلف، مانند صدمه مغزی، بیماریهای ژنتیکی و… در هر سنی رخ دهد. در ادامه مراحل بیماری ناتوانی ذهنی شرح داده شده است:
- در این مرحله، علائم ناتوانی ذهنی تشخیص داده میشوند. ممکن است مشاهده شود که کودک در حرکاتش عقب مانده است، برای صحبت کردن کلمات را به هم میریزد یا به خودش آسیب میرساند.
- مرحله تشخیص: در این مرحله، با انجام آزمونها و ملاحظات بالینی، بیماری ناتوانی ذهنی تشخیص داده میشود. در این مرحله، نوع و شدت ناتوانی ذهنی مشخص میشود.
- مرحله تداوم: در این مرحله، نیاز به درمان و مراقبتهای خاصی برای فرد مبتلا به ناتوانی ذهنی وجود دارد. این درمانها شامل ترکیبی از مشاوره و درمان دارویی شوید.
علائم ناتوانی ذهنی
علائم این بیماری ممکن است شامل موارد زیر باشد:
- مشکل در تمرکز و توجه
- کاهش قدرت حافظه و عملکرد شناختی
- افزایش خستگی و کاهش انگیزه
- عدم توانایی در حل مسائل و انجام کارهای روزمره
- افسردگی، اضطراب و تنش روانی
- عدم توانایی در برقراری روابط اجتماعی و احساس انزوا
- مشکل در ارتباط و ارائه ایده ها به دیگران
- کاهش عملکرد در محیط کار و تحصیلی
لازم به ذکر است که این علائم می توانند ناشی از عوامل مختلفی مانند استرس، فشار روانی، نداشتن تعادل در زندگی، بیماری های روانی و … باشند. برای بهبود این وضعیت ، نیاز به تحلیل دقیق و شناخت علت آن داریم و در این راستا می توان از مشاوره روانشناسی استفاده کرد.
آمار جهانی بیماری ناتوانی ذهنی
متاسفانه در مورد این بیماری آمار دقیقی در جهان در دسترس نیست. با این حال، بر اساس تخمین های سازمان بهداشت جهانی، حدود ۱۰ درصد از جمعیت جهان با مشکلات روانی و کندذهنی مواجه هستند.
البته باید توجه داشت که این تخمین ها بر اساس اعلام خود افراد و گزارش کشورها محاسبه شده است و برخی موارد ممکن است به دلیل عدم گزارش و عدم تشخیص بیماری به درستی، این تخمینات دقیق نباشند. همچنین میزان ناتوانی ذهنی در کشورها و مناطق مختلف، بستگی به عوامل مختلفی دارد.
تشخیص بیماری ناتوانی ذهنی به چه صورت است؟
تشخیص این بیماری معمولاً توسط یک تیم از متخصصین بهداشت روانی و پزشکان تعیین میشود. این تیم برای تشخیص بیماری از روشهای مختلفی استفاده میکند، از جمله:
- مصاحبه با بیمار: پزشک با بیمار صحبت کرده و از او سوالاتی در مورد تاریخچه بیماری، علائم، علل و دلایل آن میپرسد.
- ارزیابی روانشناختی: برای تشخیص بیماری، برخی از آزمونهای روانشناختی مانند آزمون IQ، آزمون خلاقیت و آزمون مهارتهای اجتماعی انجام میشود.
- آزمایشهای پزشکی: پزشک نیاز به انجام برخی آزمایشهای پزشکی دارد تا مشخص شود که آیا بیمار دچار بیماری مرتبط با ناتوانی ذهنی است یا خیر. به عنوان مثال، آزمایشهای تصویربرداری مغز، آزمایشهای خون و آزمایشهای اندوکرین ممکن است انجام شود.
- ارزیابی توسط متخصصین: بعضی از تخصصهای پزشکی مانند روانشناس، مشاور اجتماعی و متخصص تربیت و توانبخشی بیمار، نیز برای ارزیابی و تشخیص کندذهنی در بیمار مشاوره میدهند.
در کل، تشخیص ناتوانی ذهنی معمولاً با ترکیبی از مصاحبههای بالینی، آزمونهای روانشناختی و آزمایشهای پزشکی تعیین میشود.
راه های درمان اختلال یادگیری
ناتوانی ذهنی یا اختلال یادگیری، مشکلی است که برخی افراد با آن مواجه هستند و میتواند تحصیلات، کار و روابط شخصی را تحت تاثیر قرار دهد. برای درمان اختلال یادگیری، راهکارهای زیادی وجود دارد که در ادامه به برخی از آنها اشاره میکنیم:
- ارائه پشتیبانی آموزشی: برخی از افراد با اختلال یادگیری به دلیل عدم درک صحیح مطالب، میتوانند در تحصیلات خود مشکل داشته باشند. در این صورت، ارائه پشتیبانی آموزشی میتواند به آنها کمک کند. مثلا می توانید با استفاده از کلاسهای خصوصی، آموزشگاههای تقویتی و یا استفاده از نرم افزارهای آموزشی، به افراد با اختلال یادگیری کمک کنید تا مواردی که برایشان سخت است را به طور صحیح درک کنند.
- مشاوره روانشناختی: مشاوره روانشناختی به شخص با ناتوانی ذهنی کمک می کند تا مشکلاتش را شناسایی و درمان کند. مشاوره روانشناختی میتواند به شخص با کندذهنی کمک کند تا بهترین روشهای مدیریت مشکلات خود را انتخاب کند.
- مصرف داروها: برخی داروها میتوانند به شخص با ناتوانی ذهنی کمک کنند تا مشکلاتش را کاهش دهد. این داروها ممکن است شامل داروهای روانشناسی مانند مهارکنندههای ADHD یا داروهای ضد افسردگی باشند.
- تغییر در سبک و روش زندگی: برخی از تغییرات در روش زندگی میتواند به شخص با ناتوانی ذهنی کمک کند تا بهتر با مشکلاتش مقابله کند. برای مثال، تغییراتی مانند بهبود تغذیه، ورزش، خواب به موقع، کنترل استرس و افزایش تمرکز میتواند به شخص با ناتوانی ذهنی کمک کند.
- پشتیبانی اجتماعی: حمایت از شخص با ناتوانی ذهنی توسط خانواده، دوستان و مربیان میتواند اثربخش باشد. این پشتیبانی میتواند شامل تشویق و ارائه امکاناتی مانند کلاسهای خصوصی، نرمافزارهای آموزشی و غیره باشد.
- استفاده از تکنولوژی: برخی از برنامههای کامپیوتری و نرمافزارهای موجود میتوانند به شخص با ناتوانی ذهنی کمک کنند تا مشکلاتش را حل کند. به عنوان مثال، نرمافزارهایی مانند Dragon Dictate میتوانند به شخص با ناتوانی ذهنی کمک کنند تا صحبت خود را به متن تبدیل کنند و به همین دلیل، کمک میکنند تا روی مسائل آکادمیک بهتر برایشان تمرکز کنند.
در کل، درمان این اختلال میتواند با استفاده از روشهای مختلف صورت گیرد و میتواند به شخص کمک کند تا بهترین عملکرد را در تحصیلات، شغل و روابط شخصی خود داشته باشد.
نتیجه گیری
ما در این مقاله در خصوص بیماری ناتوانی ذهنی صحبت نموده ایم که صرفا به جهت آگاهی شما بیماران عزیز است. در واقع هدف این است که بتوانید بهترین دکتر روانپزشک در تهران و سایر شهرهای ایران را پیدا کنید و معالجه خود را هر چه سریعتر آغاز و روند بهبودی را شروع نمایید.
علاوه بر این لازم به ذکر است که بدانید به دلیل وجود سایت دکتر با من ما این کار را برای شما آسان تر کرده ایم و می توانید با مراجعه به سایت و جستجوی نام پزشک مدنظر خود و یا تخصص مربوطه، پزشک را پیدا نموده و نوبت آنلاین را رزرو نمایید. با آرزوی بهبودی و سلامتی شما بیمار عزیز دکتر با من
منابع
- Facts About Intellectual Disability – CDC
- Intellectual disability – Wikipedia
- What is Intellectual Disability? – Special Olympics
- What is Intellectual Disability? – Psychiatry.org
- Intellectual Disability | Center for Parent Information and …
- Intellectual Disability – StatPearls – NCBI Bookshelf
- Intellectual Disability in Children – WebMD
- Intellectual Disability – Children’s Health Issues – MSD Manuals


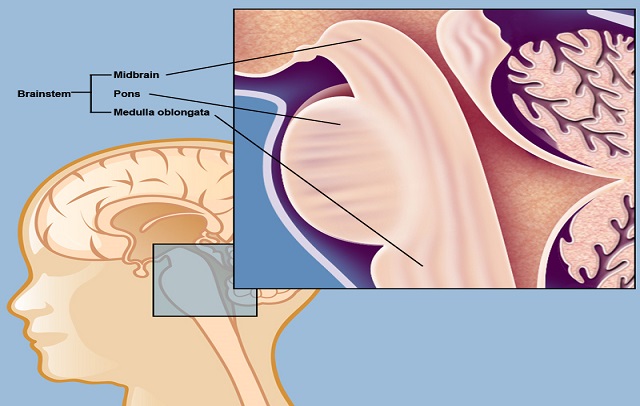













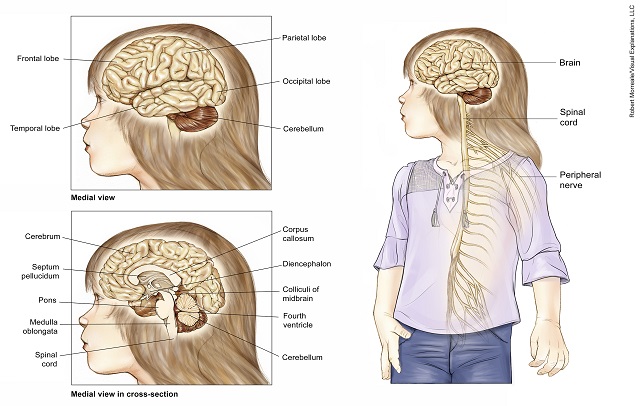

 در بسیاری از موارد تیمی از پزشکان با یک کودک و خانواده برای ارائه مراقبت همکاری میکنند. اعضای این تیم اغلب شامل جراح مغز و اعصاب، انکولوژیست اطفال، انکولوژیست پرتودرمانی، متخصص مغز و اعصاب،
در بسیاری از موارد تیمی از پزشکان با یک کودک و خانواده برای ارائه مراقبت همکاری میکنند. اعضای این تیم اغلب شامل جراح مغز و اعصاب، انکولوژیست اطفال، انکولوژیست پرتودرمانی، متخصص مغز و اعصاب، 

